ტუბერკულოზი არის გადამდები ინფექცია. იგი გამოწვეულია ტუბერკულოზის მიკობაქტერიით, რომელიც ჰაერწვეთოვანი გზით ვრცელდება.
- ტუბერკულოზი ადამიანს გადაედება მხოლოდ მაშინ, როდესაც იგი შეისუნთქავს დაავადების აქტიური ფორმის მქონე პაციენტის მიერ დაბინძურებულ ჰაერს;
- ხველა წარმოადგენს ყველაზე ხშირ სიმპტომს, მაგრამ ადამიანს შესაძლოა ჰქონდეს ღამის ოფლიანობა, სისუსტის შეგრძნება და თუ ტუბერკულოზი აზიანებს სხვა ორგანოებს – ბევრი სხვა განსხვავებული სიმპტომიც;
- დიაგნოზის დასმისთვის გამოიყენება ტუბერკულინის კანის ტესტი ან სისხლის ანალიზები, გულმკერდის რენტგენი და ნახველის ნიმუშის გამოკვლევა და კულტივირება;
- ადამიანებს ეძლევათ ორი ან მეტი ანტიბიოტიკი ბაქტერიული რეზისტენტობის განვითარების რისკის შემცირების მიზნით;
- ადრეული დიაგნოზი და მკურნალობა, აქტიური ფორმის მქონე ადამიანების იზოლაცია გვეხმარება ტუბერკულოზის გავრცელების თავიდან აცილებაში.
ჩვეულებრივ, ტუბერკულოზი აზიანებს ფილტვებს, მაგრამ მას შეუძლია სხეულის ნებისმიერი ორგანოს დაზიანება. მასთან დაკავშირებულმა სხვა ბაქტერიებმა (მათ ეწოდებათ მიკობაქტერიები), როგორიცაა Mycobacterium bovis ან Mycobacterium africanum, შესაძლოა ზოგჯერ გამოიწვიონ მსგავსი დაავადება.
ტუბერკულოზი წარმოადგენდა საზოგადოებრივი ჯანდაცვის სერიოზულ პრობლემას დიდი ხნის განმავლობაში. 1800-იანი წლების ევროპაში ამ დაავადებით გამოწვეული სიკვდილიანობა იყო მთლიანი სიკვდილიანობის 30%. მეოცე საუკუნის გვიან 40-იანებში ანტიტუბერკულოზური პრეპარატების გამოგონების გამო, ჩანდა, რომ ბრძოლა ტუბერკულოზის წინააღმდეგ მოგებული იყო. თუმცა, ისეთი ფაქტორების გამო, როგორიცაა, მაგ. საზოგადოებრივი ჯანდაცვის არასრულფასოვანი რესურსები, დასუსტებული იმუნური პასუხი – გამოწვეული შიდსით, წამლის მიმართ რეზისტენტობის განვითარება და მსოფლიოს ბევრ ნაწილში უკიდურესი სიღარიბე, ტუბერკულოზი კვლავ რჩება სასიკვდილო დაავადებად მსოფლიოში. ამას ამტკიცებს 2006 წლის სტატისტიკა:
- ფიქსირდება სიმპტომური ტუბერკულოზის 9,2 მილიონი ახალი შემთხვევა და 3 მილიონი ადამიანი იღუპება ამ დაავადებისგან. ახალი შემთხვევების რაოდენობა მეტად განსხვავდება ქვეყნების, ასაკის, რასის, სქესისა და სოციალურ-ეკონომიური სტატუსის მიხედვით;
- 9.2 მილიონი ახალი შემთხვევიდან, 3 მილიონი დაფიქსირდა აფრიკაში, 3 მილიონი – სამხრეთ-აღმოსავლეთ აზიაში და დაახ. 2 მილიონი – წყნარი ოკეანის დასავლეთ რეგიონში;
- ინდოეთსა და ჩინეთში რეგისტრირდება ახალი შემთხვევების ყველაზე დიდი საერთო რაოდენობა, ხოლო სამხრეთ აფრიკაში ფიქსირდება ახალი შემთხვევების განვითარების ყველაზე მაღალი სიხშირე მსოფლიოში, ყოველ 100 000 ადამიანში – 940 ახალი შემთხვევა.
მიიჩნევენ, რომ მსოფლიო მოსახლეობის ერთ მესამედს აქვს ფარული (ლატენტური) ტუბერკულოზური ინფექცია, თუმცა, ამ ინფექციების მხოლოდ 5-10% გადაიზრდება აქტიურ ტუბერკულოზში.
ამერიკის შეერთებულ შტატებში 1953 წლიდან ახალი შემთხვევების სიხშირე 10-ჯერ შემცირდა (ამ დროიდან დაიწყო ტუბერკულოზის აღრიცხვა). 2007 წელს დაფიქსირდა 13,293 შემთხვევა (დაახლ. 4.4 შემთხვევა 100000 ადამიანში). თუმცა, ავადობის კოეფიციენტი მეტად ვარიაბელურია, მაგ. ვაშინგტონში დაავადებულია 100000-იდან 10,2 ადამიანი, ხოლო ვაიომინგში – 100000-დან 0.4 ადამიანი. ახალი შემთხვევების ნახევარზე მეტი დაფიქსირებულია ადამიანებში, რომლებიც დაიბადნენ ამერიკის შეერთებული შტატების გარეთ, ისეთ ადგილებში, სადაც ტუბერკულოზი შედარებით ხშირია. ასეთ ადგილებს მიეკუთვნება აფრიკა, სამხრეთ-აღმოსავლეთი აზია და ლათინური ამერიკა. ამერიკის შეერთებულ შტატებში აფროამერიკელები, უსახლკაროები, პატიმრები და სამოქალაქო უფლებებჩამორთმეული სხვა უმცირესობები იმყოფებიან დაინფიცირების მომატებული რისკის ქვეშ. ასეთი მაღალი რისკის ჯგუფებში ახალი შემთხვევების სიხშირე შეიძლება იყოს ისეთივე მაღალი, როგორიც მსოფლიოს იმ ნაწილებში, სადაც ტუბერკულოზი შედარებით ხშირია.

განვითარებად ქვენებში ტუბერკულოზი წარმოადგენს ახალგაზრდების დაავადებას. ამერიკის შეეერთებულ შტატებსა და სხვა განვითარებულ ქვეყნებში კი, ჩვეულებრივ, უფრო ხშირია მოხუც ადამიანებში. მოხუცებში ტუბერკულოზის უფრო ხშირი გავრცელების სავარაუდო მიზეზი ისაა, რომ ისინი დაინფიცირდნენ ტუბერკულოზით იმ პერიოდში, როდესაც ის უფრო ფართოდ გავრცელებული იყო. უფრო მეტიც, ასაკში შესვლასთან ერთად ადამიანის იმუნური სისტემა სუსტდება, რაც ხელს უწყობს არააქტიური (ფარული) ბაქტერიის რეაქტივაციას. თუმცა, ტუბერკულოზით ავადობის კოეფიციენტი ასაკოვან ხალხში იკლებს, რადგან თითოეულ თაობაში მოხუცებული ადამიანების უფრო ნაკლებ რაოდენობას აქვს არააქტიური (ლატენტური) ტუბერკულოზი. იმის გამო, რომ ახალი შემთხვევების რაოდენობა ამერიკის შეერთებული შტატების გარეთ უფრო იზრდება, ამერიკის შეერთებულ შტატებში ტუბერკულოზით დაავადებულების რაოდენობა უფრო მეტად ახალგაზრდებზე მოდის.

როგორ ვითარდება ინფექცია
ზოგადად, ინფექციების დროს (როგორიცაა, მაგ. სტრეპტოკოკული ყელი ან პნევმონია), ადამიანები მიკროორგანიზმის სხეულში შეღწევის შემდეგ მალევე ავადდებიან და ავადმყოფობენ 1 ან 2 კვირის განმავლობაში. ტუბერკულოზის მიმდინარეობის სქემა ასეთი არ არის.
ინფექციის სტადიები. არსებობს რამდენიმე სტადია:
- პირველადი ინფექცია
- ფარული ინფექცია
- აქტიური დაავადება
ადამიანების ძალიან მცირე რაოდენობა ინფიცირდება ტუბერკულოზის ბაქტერიის მათ სხეულში შეღწევისთანავე (ამ სტადიას ეწოდება პირველადი ინფექცია). გამონაკლისს წარმოადგენენ ძალიან პატარა ბავშვები ან დასუსტებული იმუნური სისტემის მქონე ადამიანები. შემთხვევათა უმეტესობაში, ტუბერკულოზის ბაქტერია, რომელმაც შეაღწია ფილტვებში, დაუყოვნებლივ ნადგურდება ადამიანის დაცვითი მექანიზმებით. გადარჩენილ ბაქტერიებს შთანთქავენ სისხლის თეთრი უჯრედები, რომლებსაც მაკროფაგები ეწოდებათ. შთანთქმული ბაქტერიები შესაძლოა წლების განმავლობაში ფარულად ცოცხლობდნენ ამ უჯრედებში. ისინი შემოსაზღვრულები არიან უჯრედების გროვებით, რომლებიც ქმნიან პატარა იარებს (ამ სტადიას ეწოდება ლატენტური ინფექცია). შემთხვევათა 90-95%-ში ბაქტერია აღარასოდეს იწვევს სხვა რაიმე პრობლემებს, მაგრამ დაინფიცირებული ადამიანების 5-10%-ში ისინი იწყებენ გამრავლებას და დაავადება აქტიურდება. დაავადების ამ სტადიაზე დაინფიცირებულ ადამიანებს შეუძლიათ გაავრცელონ დაავადება.
შემთხვევების ნახევარზე მეტში, ფარული ბაქტერიები განიცდიან რეაქტივაციას პირველადი ინფექციიდან პირველი ორი წლის განმავლობაში, მაგრამ მათ შესაძლოა არ განიცადონ რეაქტივაცია დიდი ხნის განმავლობაში – ათწლეულებიც კი. ჩვეულებრივ, ექიმებმა არ იციან, თუ რა არის ფარული ბაქტერიების რეაქტივაციის მიზეზი, მაგრამ რეაქტივაცია უფრო სავარაუდოა მოხდეს, როდესაც ადამიანის იმუნური სისტემის ფუნქციონირება ირღვევა, მაგალითად, ღრმა მოხუცებულობაში, ადამიანის იმუნოდეფიციტის ვირუსით (აივით) დაინფიცირების დროს, კორტიკოსტეროიდების ან ზოგიერთი ახალი ანტიანთებითი წამლების, როგორებიცაა, მაგ. ადალიმუმაბი, ეტანერცეპტი და ინფლიქსიმაბი – გამოყენების დროს.
სხვა ინფექციური დაავადებების მსგავსად, ტუბერკულოზი ვრცელდება უფრო სწრაფად და ის ბევრად სახიფათოა იმ ადამიანებში, რომლებსაც აქვთ დასუსტებული იმუნური სისტემა. ამ ადამიანებისთვის ტუბერკულოზი შეიძლება სიცოცხლისთვის სახიფათო იყოს. ამერიკის შეერთებულ შტატებში ტუბერკულოზით დაავადებული ადამიანების დაახლოებით 10% იღუპება ამ დაავადებისგან ან მასთან დაკავშირებული მდგომარეობისგან. დედამიწის იმ ნაწილებში, სადაც ტუბერკულოზი ხშირია, სიკვდილიანობა უფრო მაღალია.
ინფექციის გადაცემა: ტუბერკულოზის მიკობაქტერია ცხოვრობს მხოლოდ ადამიანის ორგანიზმში. ჩვეულებრივ, ბაქტერიები არ სახლობენ ცხოველებში, მწერებში, მიწასა და სხვა უსულო ნივთებში. ადამიანი შეიძლება დაინფიცირდეს მხოლოდ დაავადების აქტიური ფორმის მქონე ადამიანისგან. დაავადების მქონე ადამიანის შეხება არ იწვევს ინფექციის გავრცელებას, რადგანაც ინფექცია თითქმის ყოველთვის გადაეცემა ჰაერის მეშვეობით. მიკობაქტერიუმ ბოვი, რომელსაც შეუძლია ცხოველებში ცხოვრება, წარმოადგენს გამონაკლისს. განვითარებად ქვეყნებში ბავშვები ინფიცირდებიან დაინფიცირებული საქონლის არაპასტერიზებული რძის დალევით. განვითარებულ ქვეყნებში კი, ტუბერკულოზის ეს სახე აღარ წარმოადგენს პრობლემას, რადგანაც ხდება საქონლის ტუბერკულოზზე შემოწმება და რძის პასტერიზება.
ფილტვების ტუბერკულოზის აქტიური ფორმის მქონე ადამიანები ხველის, ცემინებისა და ლაპარაკის დროსაც კი აინფიცირებენ ჰაერს ბაქტერიებით. ამ ბაქტერიებს შეუძლიათ ჰაერში რამდენიმე საათი გაჩერება. თუ სხვა ადამიანი მათ შეისუნთქავს, ეს ადამიანი შეიძლება დაინფიცირდეს.

შესაბამისად, ადამიანები, რომლებიც კონტაქტში იმყოფებიან აქტიური ტუბერკულოზის მქონე ადამიანთან (როგორებიც არიან, მაგ. ოჯახის წევრები ან სამედიცინო სფეროს წარმომადგენლები, რომლებიც უვლიან ასეთ ადამაინს) იმყოფებიან ინფექციის გადადების მაღალი რისკის ქვეშ. ადამიანები, რომელთაც აქვთ ფარული ინფექცია ან აქვთ ფილტვგარეთა ტუბერკულოზი, არ გამოყოფენ ბაქტერიებს ჰაერში და მათ არ შეუძლიათ ინფექციის გავრცელება.
ინფექციის პროგრესირება და გავრცელება: ტუბერკულოზის პროგრესირება ფარული ინფექციიდან აქტიურ ფორმამდე მეტად ვარიაბელურია. პროგრესირება აქტიურ დაავადებაში მეტად მოსალოდნელი და უფრო ხშირია ისეთ ადამიანებში, რომლებიც დაინფიცირებული არიან აივ-ით ან იმყოფებიან ისეთ გარემოებებში, რომლებიც ასუსტებენ იმუნურ სისტემას (მაგ. იყენებენ ნარკოტიკებს). თუ შიდსით დაავადებული ადამიანი დაინფიცირდება ტუბერკულოზის მიკობაქტერიით, ტუბერკულოზის აქტიური ფორმით დაავადების შანსი ყოველ წელს იმატებს 5-10%-ით. მათგან განსხვავებით, ადამიანებს, რომელთაც აქვთ ტუბერკულოზის ლატენტური ფორმა და არ აქვთ შიდსი, აქვთ ტუბერკულოზის აქტიური ფორმით დაავადების 5-10%-იანი შანსი მთელი ცხოვრების განმავლობაში.
ადამიანებში სრულფასოვნად მოფუნქციონირე იმუნური სისტემით აქტიური ტუბერკულოზი შემოიფარგლება მხოლოდ ფილტვებით (ფილტვისმიერი ტუბერკულოზი). ტუბერკულოზი, რომელიც აზიანებს სხეულის სხვა ნაწილებს (ფილტვგარეთა ტუბერკულოზი), ვითარდება ფილტვის ტუბერკულოზისგან, რომელიც გავრცელდა ფილტვებიდან სისხლის მიმოქცევაში. ისევე, როგორც ფილტვებში, ინფექციამ შეიძლება არ გამოიწვიოს დაავადება, მაგრამ ბაქტერიები დარჩებიან ფარულ ფორმაში ძალიან მცირე ზომის ნაწიბურში. ფარულმა ბაქტერიებმა ამ ნაწიბურებში შემდგომში შეიძლება განიცადონ რეაქტივაცია, რაც გამოიწვევს დაზიანებული ორგანოების შესაბამისი სიმპტომების გამოვლენას.
ორსულებში ტუბერკულოზის ბაქტერია შეიძლება გავრცელდეს ნაყოფზე და გამოიწვიოს დაავადება (მას ეწოდება თანდაყოლილი ტუბერკულოზი). თუმცა, ასეთი შემთხვევები ძალზე იშვიათია.
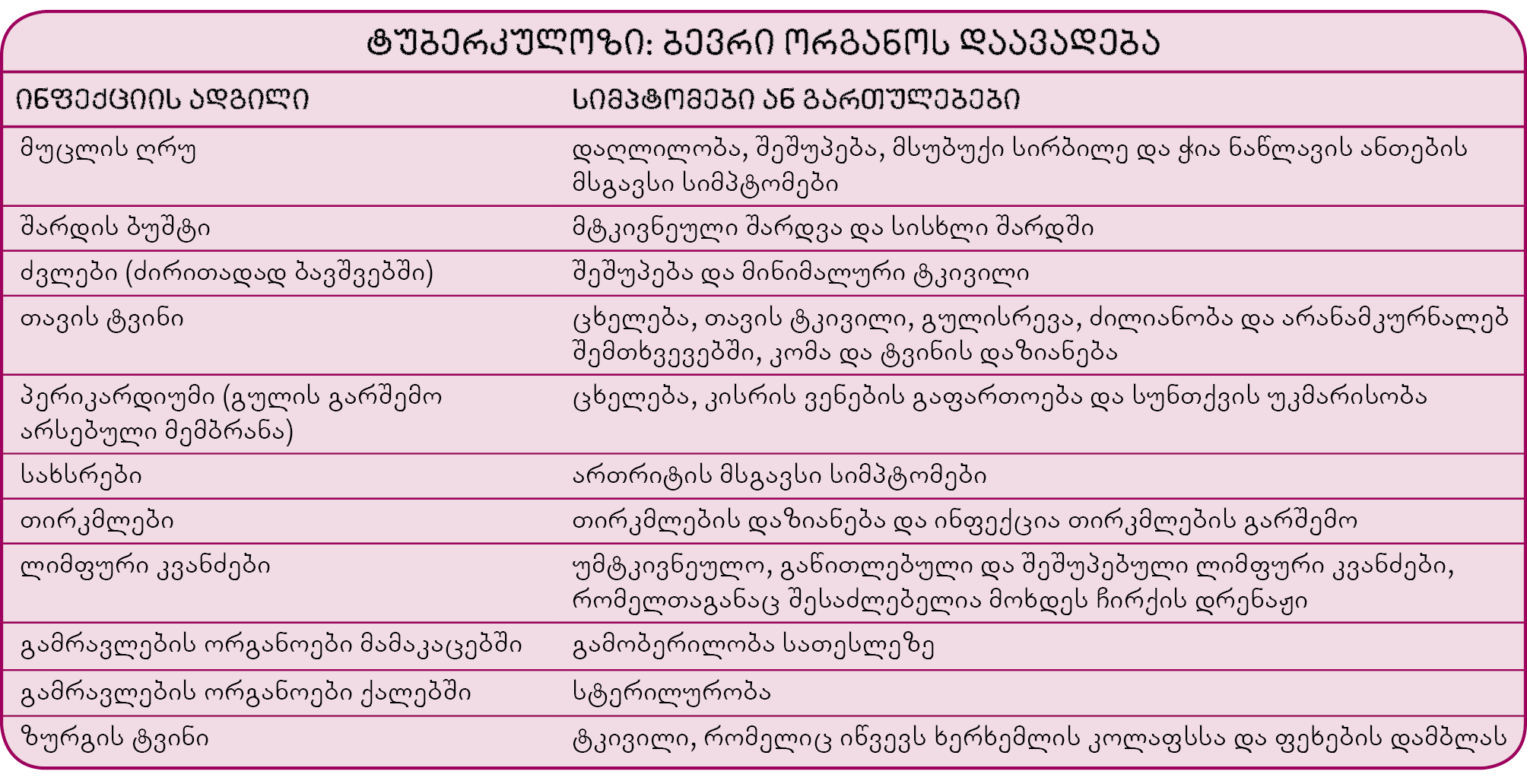
სიმპტომები და გართულებები
ფილტვის ტუბერკულოზი: ხველა ტუბერკულოზის ყველაზე ხშირი სიმპტომია. იმის გამო, რომ დაავადება ვითარდება ნელა, დაინფიცირებული ადამიანები, თავდაპირველად, ხველას აბრალებენ მოწევას, გრიპის ეპიზოდს, ზოგად გაციებას ან ასთმას. დილით ხველისას შესაძლოა გამოიყოს მცირე რაოდენობით მწვანე ან ყვითელი ფერის ნახველი. საბოლოოდ, ნახველზე შეიძლება გაჩნდეს სისხლის ზოლები, თუმცა, დიდი რაოდენობით სისხლი იშვიათია.
ადამიანებს ზოგჯერ ღამე ცივი ოფლი აღვიძებთ. ამასთან ერთად, შესაძლოა აღინიშნებოდეს ცხელება ან მის გარეშე ვითარდებოდეს დაავადება. ზოგჯერ გამოიყოფა იმდენად დიდი რაოდენობის ოფლი, რომ ადამიანს ღამით ტანსაცმლისა და თეთრეულის გამოცვლაც კი უწევს. თუმცა, ტუბერკულოზი ყოველთვის არ იწვევს ღამით ოფლიანობას და ამ სიმპტომს ბევრი სხვა გარემოებაც შეიძლება იწვევდეს.
ადამიანები თავს გრძნობენ შეუძლოდ, უჩივიან უმადობასა და ენერგიის ნაკლებობას. დიდი ხნის განმავლობაში დაავადებული ადამიანები ხშირად იკლებენ წონაში.
სუნთქვის სწრაფად განვითარებული უკმარისობა გულმკერდის ტკივილთან ერთად შესაძლოა მიუთითებდეს ჰაერის (პნევმოთორაქსი) ან სითხის (პლევრალური გამონაჟონით) არსებობაზე ფილტვებსა და გულმკერდის კედელს შორის არსებულ სივრცეში.
ტუბერკულოზური ინფექციების დაახლოებით ერთი მესამედი თავდაპირდველად გამოვლინდება პლევრალური გამონაჟონით. საბოლოოდ, არანამკურნალები ტუბერკულოზის მქონე ბევრ ადამიანს უვითარდება სუნთქვის უკმარისობა, როდესაც ინფექცია ვრცელდება ფილტვებზე.
ფილტვგარეთა ტუბერკულოზი: თირკმლები და ლიმფური კვანძები წარმოადგენენ იმ ადგილებს, სადაც ყველაზე ხშირად ვითარდება ტუბერკულოზის ფილტვგარეთა ფორმა. ტუბერკულოზმა შესაძლოა აგრეთვე დააზიანოს ძვლები, ტვინი, მუცლის ღრუ, გულის გარშემო არსებული გარსი (პერიკარდიუმი), სახსრები (განსაკუთრებით კი ის სახსრები, რომლებზეც გადანაწილდება სხეულის წონა, როგორებიცაა, მაგ. მენჯ-ბარძაყის სახსარი და მუხლები) და გამრავლების ორგანოები. რთულია ამ ორგანოების ტუბერკულოზის დადგენა.
ფილტვგარეთა ტუბერკულოზის სიმპტომები გაურკვეველია. ჩვეულებრივ, მათ მიეკუთვნება დაღლილობა, უმადობა, გარდამავალი ცხელება, ოფლიანობა და შესაძლოა წონაში კლებაც. ზოგჯერ ინფექცია იწვევს ტკივილს, დისკომფორტს, ჩირქგროვებს (აბსცესები) ან სხვა სიმპტომებს, რაც დამოკიდებულია დაზიანებულ ადგილზე:
- ლიმფური კვანძები: ახალგანვითარებული ტუბერკულოზური ინფექციის დროს ბაქტერია შეიძლება გადაადგილდეს ფილტვებიდან ფილტვების მადრენირებელ ლიმფურ კვანძებში. თუ ორგანიზმის დაცვის ბუნებრივ მექანიზმებს შეუძლიათ ინფექციის კონტროლი, ის აღარ ვრცელდება და ბაქტერია ხდება ფარული. თუმცა, ძალიან მცირე ასაკის ბავშვებს აქვთ დაცვის სუსტი მექანიზმები და მათში ეს ლიმფური კვანძები შეიძლება იმდენად გადიდდნენ, რომ დააწვნენ ბრონქებს, გამოიწვიონ მკვეთრი ხველა და ფილტვის კოლაფსიც კი. ზოგჯერ, ბაქტერიები ლიმფური ძარღვებიდან ვრცელდებიან კისრის ლიმფურ კვანძებში. კისრის ლიმფური კვანძების ინფექციამ შეიძლება დაარღვიოს კანის მთლიანობა და გამოიწვიოს ჩირქის გამოიყოფა.
- თავის ტვინი: ტუბერკულოზი, რომელიც აინფიცირებს ტვინის მფარავ ქსოვილებს (ტუბერკულოზური მენინგიტი) შესაძლოა იყოს სიცოცხლისთვის საშიში. ამერიკის შეერთებულ შტატებსა და სხვა განვითარებულ ქვეყნებში ტუბერკულოზური მენინგიტი ყველაზე ხშირად უვითარდებათ ასაკოვან ადამიანებსა და დასუსტებული იმუნური სისტემის მქონე ადამიანებს. განვითარებად ქვეყნებში ტუბერკულოზური მენინგიტი ყველაზე ხშირია 5 წლამდე ასაკის ბავშვებში. სიმპტომებს მიეკუთვნება ცხელება, მუდმივი თავის ტკივილები, კისრის რიგიდობა, გულისრევა და ძილიანობა, რომელმაც ადამიანი შესაძლოა მიიყვანოს კომამდე. ტუბერკულოზმა შესაძლოა დააინფიციროს ტვინიც და მასში ფორმირდება მასა, რომელსაც ტუბერკულომა ეწოდება. ტუბერკულომას ახასიათებს სიმპტომები: თავის ტკივილები, კრუნჩხვები და კუნთთა სისუსტე.
- პერიკარდიუმი: ტუბერკულოზური პერიკარდიტის დროს პერიკარდიუმი იმატებს სისქეში და ზოგჯერ სითხე ჟონავს პერიკარდიუმსა და გულს შორის არსებულ სივრცეში. ამის შედეგად იზღუდება გულის მიერ სისხლის გადატუმბვის უნარი, შუპდება კისრის ვენები და სუნთქვა ძნელდება. დედამიწის იმ ნაწილებში, სადაც ტუბერკულოზი ხშირია, ტუბერკულოზური პერიკარდიტი გულის უკმარისობის ხშირი მიზეზია.
- ნაწლავი: ნაწლავის ტუბერკულოზი ძირითადად ვითარდება განვითარებად ქვეყნებში. ამ ინფექციას არ ახლავს სიმპტომები, მაგრამ შესაძლოა გამოიწვიოს მუცლის ქსოვილების პათოლოგიური შეშუპება, რომელიც ზოგჯერ შეცდომით სიმსივნე ჰგონიათ.

დიაგნოზი
ზოგჯერ, ტუბერკულოზის პირველ ნიშანს წარმოადგენს გულმკერდის პათოლოგიური რენტგენი ან კანის ტუბერკულინის დადებითი ტესტი. ამ ტესტს სხვანაირად ეწოდება მანტუს ტესტი ან გაწმენდილი ცილის წარმოებული (PPD). ამ ტესტებს ხშირად გამოიყენებენ სკრინინგის რუტინული კვლევისთვის იმ ადამიანებში, რომლებიც იმყოფებიან ტუბერკულოზის განვითარების მომატებული რისკის ქვეშ. ამ რისკ-ჯგუფს მიეკუთვნებიან ადამიანები, რომლებიც:
- ცხოვრობენ ან მუშაობენ დაავადების აქტიური ფორმის მქონე ადამიანებთან ერთად (ყოველწლიური გამოკვლევა)
- ჩამოვიდნენ იმ ადგილებიდან, სადაც ტუბერკულოზი ხშირია
- იწყებენ ისეთი პრეპარატის მიღებას, რომელმაც შეიძლება დაასუსტოს იმუნური სისტემა და გამოიწვიოს ფარული ტუბერკულოზის რეაქტივაცია, მისი არსებობის შემთხვევაში
როდესაც ადამიანებს აქვთ ისეთი სიმპტომები, რომლებიც სავარაუდოს ხდის ტუბერკულოზს, შესაძლოა ჩატარდეს:
- გულმკერდის რენტგენოლოგიური კვლევა
- კანის ტუბერკულინის ტესტი
- ნახველის ნიმუშის გამოკვლევა და კულტივირება
- სისხლის ანალიზები
ტუბერკულოზის ბაქტერიის აღმოჩენის მიზნით ხდება ნახველის ნაცხის მიკროსკოპით გამოკვლევა. ნახველის ნიმუში გამოიყენება ბაქტერიების გაზრდის მიზნითაც. მიკროსკოპული გამოკვლევა პასუხს კულტივირებაზე ბევრად უფრო სწრაფად იძლევა, მაგრამ ის ნაკლებად ზუსტია. მისი მეშვეობით ხდება კულტივირებით აღმოჩენილი ტუბერკულოზის შემთხვევების მხოლოდ ნახევრის აღმოჩენა. თუმცა, კულტივირების ტრადიციული მეთოდები პასუხს არ იძლევა რამდენიმე კვირის განმავლობაში, რადგან ტუბერკულოზის ბაქტერია ნელა იზრდება. ამ მიზეზით, იმ ადამიანების მკურნალობა, რომლებსაც შესაძლოა ჰქონდეთ ტუბერკულოზი, იწყება მანამდე, სანამ ექიმები მიიღებენ ნახველის გამოკვლევისა და კულტივირების პასუხებს. ფართოდ გარცელებული კულტივირების ტესტი 21 დღის განმავლობაში აღმოაჩენს გაზრდილ ტუბერკულოზის ბაქტერიას.
ახალი ხელმისაწვდომი სისხლის ანალიზების მეშვეობით შესაძლებელია ტუბერკულოზის მიკობაქტერიის არსებობის დადასტურება 24 საათის განმავლობაში. ეს გამოკვლევები, სულ მცირე, ისეთივე ზუსტია, როგორიც კანის ტუბერკულინის ტესტი, შესაძლოა – უფრო ზუსტიც. სხვა ახალ გამოკვლევებს შეუძლიათ ბაქტერიის გენეტიკური მასალის აღმოჩენა და განსაზღვრა ნახველში რამდენიმე დღეში. გენეტიკურმა გამოკვლევებმა შესაძლოა სწრაფად აღმოაჩინონ ბაქტერიები, რომლებიც რეზისტენტულნი არიან იმ წამლებისადმი, რომლებითაც ჩვეულებრივ კურნავენ ტუბერკულოზს და ამით ეს გამოკვლევები ეხმარება ექიმებს ეფექტური მკურნალობის შერჩევაში. ინერგება ახალი გამოკვლევები, რომლებიც შეძლებენ ნახველსა და შარდში ბაქტერიის აღმოჩენას.
ტუბერკულოზის დროს გულმკერდის რენტგენის მონაცემები ხშირად ჰგავს სხვა დაავადების მონაცემებს, ამიტომ დიაგნოზი უნდა დაეფუძნოს კანის ტუბერკულოზის ტესტს და ნახველის ნიმუშში ტუბერკულოზის მიკობაქტერიის აღმოჩენას. მიუხედავად იმისა, რომ კანის ტუბერკულინის ტესტი მიეკუთვნება ტუბერკულოზის სადიაგნოზო ერთ-ერთ ყველაზე გამოსადეგ გამოკვლევას, ის მიანიშნებს იმაზე, რომ ბაქტერიით გამოწვეული ინფექცია არსებობდა წარსულში. ის არ მიანიშნებს, არსებობს თუ არა ახლა აქტიური ინფექცია. შედეგებმა შესაძლოა აგრეთვე მიუთითონ ტუბერკულოზის არსებობაზე, როდესაც სინამდვილეში ის არ აქვს ადამიანს (ცრუ დადებითი შედეგი). ამის მიზეზია ის, რომ ადამიანებს აქვთ ტუბერკულოზის მონათესავე, ჩვეულებრივ უვნებელი ბაქტერიით გამოწვეული ინფექცია ან ისინი ახლახან იყვნენ აცრილები ტუბერკულოზის საწინააღმდეგოდ. სისხლის ახალ ანალიზებზე ცოტა ხნის წინ ჩატარებულ აცრას ზეგავლენა არ აქვს. თუმცა, კანის ტუბერკულინის ტესტის მსგავსად, ეს გამოკვლევები მიუთითებენ მხოლოდ ინფექციაზე და არა იმაზე, არის თუ არა ის აქტიური.
ნახველის ნიმუში ჩვეულებრივ, საკმარისია, მაგრამ ექიმს ზოგჯერ სჭირდება ფილტვის სითხის ან ქსოვილის ნიმუშის მოპოვება იმისთვის, რომ დაისვას დიაგნოზი. პირის ღრუს ან ნესტოს გავლით ჰაერგამტარ გზებში იდგმება ინსტრუმენტი, რომელსაც ბრონქოსკოპი ეწოდება. ის გამოიყენება ბრონქების დასათვალიერებლად და ფილტვიდან სითხის ან ქსოვილის მოპოვების მიზნით. ეს პროცედურა ხშირად ტარდება, როდესაც ეჭვი მიაქვთ სხვა დაავადებებზე, როგორიცაა, მაგ. ფილტვის კიბო.
როდესაც სიმპტომები სავარაუდოს ხდის ტუბერკულოზურ მენინგიტს, ექიმს შესაძლოა დასჭირდეს ლუმბალური პუნქციის ჩატარება თავ-ზურგტვინის სითხის ნიმუშის მოპოვების მიზნით. იმის გამო, რომ თავ-ზურგტვინის სითხეში ტუბერკულოზის ბაქტერიის აღმოჩენა ძალიან რთულია და კულტივირებას ჩვეულებრივ, რამდენიმე კვირა სჭირდება, შესაძლებელია პოლიმერაზული ჯაჭვის რეაქციის (PCR) გამოყენება. ის წარმოქმნის გენის ბევრ ასლს, რაც ბაქტერიის აღმოჩენას უფრო მარტივს ხდის. მიუხედავად იმისა, რომ გამოკვლევის შედეგები მალე ხდება ხელმისაწვდომი, ექიმები ჩვეულებრივ, იწყებენ ანტიბიოტიკებით მკურნალობას, თუ ისინი ეჭვობენ ტუბერკულოზურ მენინგიტზე. ადრეულმა მკურნალობამ შესაძლოა თავიდან აგვაცილოს სიკვდილი და შეამციროს ტვინის დაზიანების ხარისხი.

მკურნალობა
ტუბერკულოზის სამკურნალოდ ეფექტურია მთელი რიგი ანტიბიოტიკები. მაგრამ იმის გამო, რომ ტუბერკულოზის ბაქტერიები იზრდებიან ძალზე ნელა, ადამიანმა ანტიბიოტიკები უნდა მიიღოს დიდი ხნის განმავლობაში – ჩვეულებრივ, 6 თვე ან მეტი. მკურნალობა უნდა გაგრძელდეს დიდხანს, მას შემდეგაც კი, რაც ადამიანი თავს იგრძნობს ძალიან კარგად. სხვა შემთხვევაში, დაავადება მიდრეკილია ხელახლა გაჩენისკენ, რადგანაც არ მოხდა მისი სრულად მოცილება.
ადამიანების უმეტესობისთვის რთულია იმის დამახსოვრება, რომ მათ უნდა მიიღონ დანიშნული წამლები ყოველდღე ასეთი ხანგრძლივი პერიოდის განმავლობაში. სხვა ადამიანები, განსხვავებული მიზეზების გამო, წყვეტენ მკურნალობას, როგორც კი თავს უკეთესად იგრძნობენ. ამ პრობლემების გამო, ბევრი ექსპერტი იძლევა რეკომენდაციას, რომ ტუბერკულოზით დაავადებულმა ადამიანებმა წამლები უნდა მიიღონ თავიანთი მკურნალი ექიმისგან, რომელიც დააკვირდება, თუ როგორ იღებს ადამიანი ტაბლეტს. ამ მიდგომას ეწოდება მკურნალობა პირდაპირი დაკვირვებით (DOT). DOT იძლევა გარანტიას, რომ ადამიანები მიიღებენ ყველა დოზას, ამის გამო წამლები ხშირად ეძლევათ უფრო ხანმოკლე დროის განმავლობაში და ჩვეულებრივ – 2-3-ჯერ კვირაში.
პაციენტს ენიშნება ორი სხვადასხვა გზით მოქმედი ანტიბიოტიკი, რადგანაც მხოლოდ ერთი პრეპარატით მკურნალობამ შეიძლება დატოვოს ამ წამლისადმი რეზისტენტული რამდენიმე ბაქტერია. როგორც სხვა ბაქტერიების შემთხვევაში, რამდენიმე ბაქტერია ვერ გამოიწვევს დაავადების რეციდივს, მაგრამ მხოლოდ ერთი პრეპარატით ნამკურნალებ ადამიანებს მალე უვითარდებათ ამ წამლის მიმართ რეზისტენტული ტუბერკულოზი. მესამე და მეოთხე პრეპარატებს ჩვეულებრივ, გამოიყენებენ მკურნალობის თავდაპირველი, ინტენსიური ფაზის დროს მკურნალობის ხანგრძლივობის შემცირებისა და წარმატებული მკურნალობის მიზნით, იმ შემთხვევაშიც კი, როდესაც მკურნალობის დასაწყისში უკვე არსებობს რეზისტენტობა.
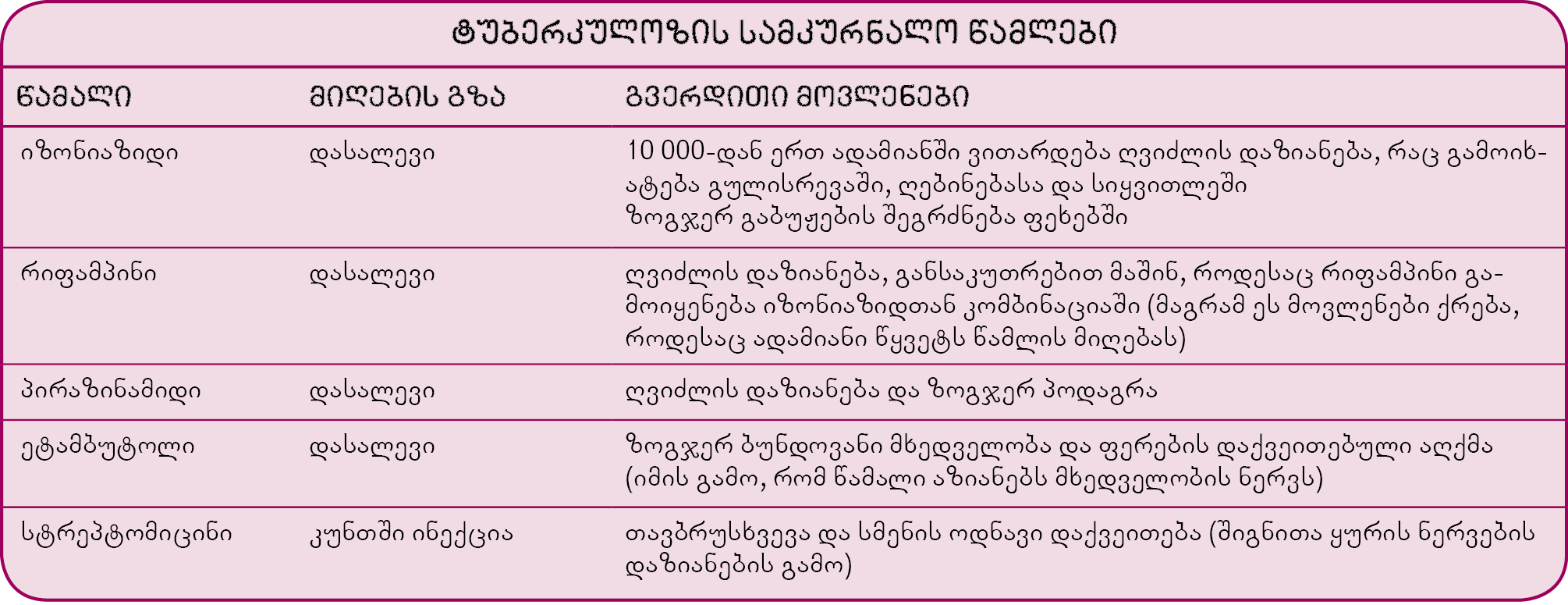
ყველაზე ფართოდ გამოიყენება ანტიბიოტიკები: იზონიაზიდი, რიფამპინი, პირაზინამიდი და ეტამბუტოლი. ამ რეჟიმს ზოგჯერ ემატება სტრეპტომიცინიც. ყველა ამ წამალს აქვს გვერდითი ეფექტები, მაგრამ ტუბერკულოზის მქონე ადამიანების 95% განიკურნება ამ წამლების მეშვეობით და მათ არ უვითარდებათ სერიოზული გვერდითი ეფექტები.
არსებობს ამ წამლების ბევრი განსხვავებული კომბინაცია და დოზირების განრიგები. შესაძლებელია, რომ ერთი კაფსულა შეიცავდეს იზონიაზიდს, რიფამპინსა და პირაზინამიდს, რაც ამცირებს დღიურად მისაღები ტაბლეტების რაოდენობასა და წამლის მიმართ რეზისტენტობის განვითარების რისკს. სხვა ანტიბიოტიკებისაგან განსხვავებით, ტუბერკულოზის საწინააღმდეგო ანტიბიოტიკები მიიღება ყველა ერთად, დღეში ერთხელ.
ოპერაცია, რომლის დროსაც ხდება ფილტვის ნაწილის ამოკვეთა, იშვიათადაა საჭირო, თუ ადამიანები პატიოსნად მიჰყვებიან წამლებით მკურნალობის გეგმას. თუმცა, ზოგჯერ, ქირურგიული ჩარევა საჭიროა წამლების მიმართ ძალზე რეზისტენტული ინფექციების სამკურნალოდ და დაგროვებული ჩირქის დრენაჟის მიზნით. როდესაც ტუბერკულოზური პერიკარდიტი იწვევს გულის მოძრაობის სერიოზულ შეზღუდვას, შესაძლოა საჭირო გახდეს პერიკარდიუმის ქირურგიული გზით მოცილება. ასევე ქირურგიული გზით აცილებენ ტვინში არსებულ ტუბერკულომას.

პრევენცია
პრევენცია მოიცავს ორ ასპექტს: ინფექციის გავრცელების შეჩერება და ადრეული ინფექციის მკურნალობა, სანამ ის აქტიურ ფორმაში გადავა.
ინფექციის გავრცელების შეჩერება: იმის გამო, რომ ტუბერკულოზის ბაქტერია ჰაერწვეთოვანი გზით გადაეცემა, სუფთა ჰაერით კარგი განიავება ამცირებს ბაქტერიების კონცენტრაციას და ზღუდავს მათ გავრცელებას. აგრეთვე, შესაძლებელია ბაქტერიოციდული, ულტრაიისფერი ნათურების გამოყენება იმ შენობებში, სადაც იკრიბებიან მაღალი რისკის ქვეშ მყოფი ადამიანები. ასეთ ადგილებს მიეკუთვნება უსახლკარო ადამიანების თავშესაფრები, საპატიმროები, საავადმყოფოები და გადაუდებელი მედიცინის დეპარტამენტის მიმღები. ჯანდაცვის სისტემის წარმომადგენლები, რომლებიც მუშაობენ დაინფიცირებული ქსოვილის ნიმუშებზე ან შეხებაში არიან დაინფიცირებულ ადამიანებთან, თავდაცვის მიზნით გამოიყენებენ სპეციალიზებულ პირბადეებს (მათ ეწოდებათ რესპირატორები). არ არის საჭირო სიფრთხილის ზომების მიღება, თუ ადამიანებს არ აქვთ სიმპტომები, იმ შემთხვევაშიც კი, თუ მათი კანისა ან სისხლის გამოკვლევა დადებითია ტუბერკულოზის არსებობაზე.
ტუბერკულოზის აქტიური ფორმის მქონე ადამიანებს შეუძლიათ შეამცირონ ბაქტერიების გადაცემა ცხვირსახოცში ჩახველებით. აგრეთვე, ისინი უნდა იმყოფებოდნენ იზოლაციაში, ვიდრე არ ექნებათ ეფექტი მკურნალობაზე და არ შეწყვეტენ ხველას. შესაბამისი წამლებით მკურნალობიდან მხოლოდ რამდენიმე დღის ან კვირის შემდეგ არის იმის ალბათობა, რომ ადამიანი ნაკლებად გაავრცელებს დაავადებას. არ არის საჭირო მათი 2 კვირაზე მეტხანს იზოლაცია. თუმცა, თუ დაინფიცირებული ადამიანები მუშაობენ ან ცხოვრობენ ადამიანებთან, რომლებიც იმყოფებიან დაავადების განვითარების მაღალი რისკის ქვეშ (როგორებიც არიან პატარა ბავშვები ან შიდსით დაავადებულები), საჭიროა ნახველის ნიმუშის ხელახალი გამოკვლევა იმის განსაზღვრის მიზნით, თუ როდის გაივლის ინფექციის გადაცემის საშიშროება. აგრეთვე, ადამიანებს, რომლებიც აგრძელებენ ხველებას მკურნალობის დროს, არ იღებენ წამლებს მითითებების მიხედვით ან რომლებსაც აქვთ წამალ-რეზისტენტული ტუბერკულოზი, შესაძლოა დასჭირდეთ უფრო დიდი ხნის განმავლობაში იზოლირება იმისთვის, რომ არ გაავრცელონ დაავადება.
ადრეული ინფექციის მკურნალობა: იმის გამო, რომ ტუბერკულოზი ვრცელდება მხოლოდ აქტიური ფორმის მქონე ადამიანების მიერ, აქტიური ინფექციის ადრეული ამოცნობა და მკურნალობა წარმოადგენს დაავადების გავრცელების შეჩერების ერთ-ერთ საუკეთესო გზას. ადამიანებს, რომელთაც აქვთ კანის ტუბერკულინის ან სისხლის დადებითი ტესტი, უნდა ჩაუტარდეთ მკურნალობა იმ შემთხვევაშიც კი, თუ არ არიან ავად. ანტიბიოტიკი იზონიაზიდი არის ძალზე ეფექტური ინფექციის შესაჩერებლად, სანამ ის გადავა აქტიურ დაავადებაში. იზონიაზიდი ეძლევათ ყოველდღე, 6-9 თვის განმავლობაში. ზოგიერთ ადმიანს ენიშნება მხოლოდ რიფამპინი – ყოველდღე, 4 თვის განმავლობაში. ზოგიერთ ქვეყანაში გამოიყენებენ იზონიაზიდსა და რიფამპინს ერთად, 3 თვის განმავლობაში.
პრევენციული თერაპია ნამდვილად ეფექტურია ახალგაზრდა ადამიანებში, რომლებსაც აქვთ კანის ტუბერკულინის დადებითი ტესტი. ის ასევე შეიძლება დაეხმაროს ასაკოვან ადამიანებს, რომლებიც იმყოფებიან ტუბერკულოზის განვითარების მაღალი რისკის ქვეშ (თუ მაგალითად, მათი კანის ტუბერკულინის ტესტი ახლო პერიოდში გახდა დადებითი, თუ მათ ახლახან ჰქონდათ შეხება ტუბერკულოზთან ან თუ მათ აქვთ დასუსტებული იმუნური სისტემა). ასაკოვან ხალხში, რომელთაც აქვთ ტუბერკულოზის ხანგრძლივი, ლატენტური ფორმა, ანტიბიოტიკების ტოქსიკურობის რისკი უფრო მაღალია, ვიდრე ტუბერკულოზის განვითარების რისკი. ასეთ შემთხვევებში, ექიმები ხშირად კონსულტაციას გადიან ამ საგნის ექსპერტებთან, სანამ ისინი გადაწყვეტენ, დაიწყონ თუ არა პრევენციული თერაპია.
თუ ადამიანები, კანისა ან სისხლის დადებითი ტესტით, დაინფიცირდებიან აივ ინფექციით, აქტიური ტუბერკულოზური ინფექციის განვითარების რისკი ძალიან მაღალი ხდება. ამის მსგავსად, რისკი აგრეთვე მაღალია, თუ ადამიანები, რომლებსაც აქვთ ლატენტური ინფექცია, იღებენ კორტიკოსტეროიდებს ან სხვა პრეპარატებს, რომლებიც იწვევენ იმუნური სისტემის დათრგუნვას (მათ შორის ზოგიერთი ახალი ანტიანთებითი პრეპარატი). ეს ადამიანები ჩვეულებრივ, საჭიროებენ ლატენტური ტუბერკულოზური ინფექციის მკურნალობას.
განვითარებადი სამყაროს უმეტეს ნაწილში ადამიანებში, რომლებიც იმყოფებიან ტუბერკულოზის მიკობაქტერიით დაინფიცირების მომატებული რისკის ქვეშ, გამოიყენება კალმეტ-გერინის ბაცილა (ბცჟ), ისეთი სერიოზული გართულებების თავიდან აცილების მიზნით, როგორიცაა, მაგ. მენინგიტი. ბცჟ-ს მნიშვნელობა სადაოა და ვაქცინის გამოყენება გრძელდება მხოლოდ იმ ქვეყნებში, სადაც ტუბერკულოზის გადაცემის ალბათობა ძალიან მაღალია. ვაქცინამ შესაძლოა ითამაშოს გარკვეული როლი სამედიცინო სფეროს წარმომადგენლებისა და ისეთ ტუბერკულოზთან შეხებაში მყოფი სხვა ადამიანების დაცვაში, რომელიც რეზისტენტულია ორი ან მეტი წამლის მიმართ. მიმდინარეობს კვლევები, რომლებიც ემსახურება უფრო ეფექტური ვაქცინის შექმნას. იმ ადამიანების დაახლოებით 10%-ს, რომლებიც დაბადებისას აცრეს ბცჟ ვაქცინით, ვაქცინაციიდან 15 წლის შემდეგ შესაძლოა ჰქონდეთ დადებითი რეაქცია კანის ტუბერკულინის ტესტზე, იმ შემთხვევაშიც კი, თუ ისინი არ არიან დაინფიცირებულნი ტუბერკულოზის ბაქტერიით. თუმცა, დაბადებისას აცრილი ადამიანები ხშირად არასწორად მიაწერენ ცხოვრების გვიან პერიოდში გაკეთებულ კანის დადებით ტესტს ბცჟ ვაქცინას. ბევრ ქვეყანაში ხდება ტუბერკულოზის სტიგმატიზაცია და ადამიანებს არ სურთ დაიჯერონ, რომ მათ აქვთ ფარული ინფექციაც კი, აღარაა საუბარი აქტიურ ინფექციაზე.