გულისცემის რიტმის დარღვევა (არითმია) არის ან არარეგულარული, ან ძალიან ხშირი, ან ძალიან გაიშვიათებული გულისცემა, ან გულშიგა ელექტრული იმპულსების გამტარი სისტემის დაზიანებით გამოწვეული არითმია.
- გულისცემის რიტმის დარღვევის ყველაზე ხშირი მიზეზი გულის დაავადებებია;
- ზოგჯერ პაციენტმა იცის, რომ არითმია აქვს, მაგრამ ექიმს მიმართავს მხოლოდ მას შემდეგ, რაც თავს იჩენს არითმიის შედეგები – სისუსტე და გულის წასვლა;
- დიაგნოზი ეფუძნება ელექტროკარდიოგრაფიული გამოკვლევის მონაცემებს;
- მკურნალობის მიზანია ნორმალური რიტმის აღდგენა და არითმიის შესაძლო განმეორებითი ეპიზოდების თავიდან აცილება.
გული ოთხსაკნიანი კუნთოვანი ორგანოა, რომელიც ადამიანის მთელი სიცოცხლის განმავლობაში სარგებლიანად, საიმედოდ და შეუსვენებლად ფუნქციონირებს. ოთხივე საკნის კუნთოვანი კედელი განსაზღვრული თანამიმდევრობით იკუმშება სხეულის სისხლზე მოთხოვნილების დასაკმაყოფილებლად, თან ისე, რომ ყოველი შეკუმშვისას, რაც შეიძლება, ცოტა ენერგია დაიხარჯოს.
გულის კუნთოვანი ბოჭკოების შეკუმშვას იწვევს ელექტრული იმპულსები, რომლებიც გულშიგა გამტარი გზებით ვრცელდება. ამ უკანასკნელის სტრუქტურა და მასში იმპულსის გავრცელების სიჩქარე ზუსტად არის განსაზღვრული. ელექტრული აქტივობა იწყება ყოველ შეკუმშვამდე გულის რიტმის წამყვანში (სინუსის ან სინოატრიული კვანძი), რომელიც ლოკალიზებულია გულის მარჯვენა ზედა საკნის (მარჯვენა წინაგული) ზემო ნაწილში. რიტმის წამყვანის ელექტრული აქტივობა, მასში იმპულსების წარმოქმნის სიხშირე გულის შეკუმშვების სიხშირეს განსაზღვრავს. ამ უკანასკნელზე, მოხსენიებულის გარდა, გავლენას ახდენს ნერვული იმპულსები და სისხლში ზოგიერთი ჰორმონის დონე.
გულისცემის რიტმი ავტომატურად რეგულირდება ავტონომიური ნერვული სისტემის მიერ, რომელიც შედგება სიმპათიკური და პარასიმპათიკური ნაწილებისგან. სიმპათიკური ნაწილი ზრდის გულის შეკუმშვათა სიხშირეს ნერვების ერთობლიობის (ქსელი) მეშვეობით, რომელსაც სიმპათიკური წნული ეწოდება. პარასიმპათიკური ნაწილი ამცირებს გულის შეკუმშვათა სიხშირეს მხოლოდ ერთი ნერვის მეშვეობით, რომელიც ცდომილი ნერვის (ვაგუსი) სახელწოდებით არის ცნობილი.
გულის შეკუმშვათა სიხშირეზე, როგორც ზემოთ იყო აღნიშნული, გავლენას ახდენს სისხლში მოცირკულირე ზოგიერთი ჰორმონი. ესენია ეპინეფრინი (ადრენალინი) და ნორეპინეფრინი (ნორადრენალინი), რომლებიც ნერვული სისტემის სიმპათიკურ ნაწილზე ზემოქმედებს და ზრდის გულის შეკუმშვათა სიხშირეს. იგივე ეფექტი აქვს თიროიდულ ჰორმონებს, რომლებიც გამომუშავდება ფარისებრი ჯირკვლის მიერ და, სისხლის ნაკადში მოხვედრის შემდეგ, აგრეთვე ზრდის გულისცემის სიხშირეს.
მოზრდილ პოპულაციაში გულისცემის სიხშირე ნორმაში მერყეობს წუთში 60-100-ის ფარგლებში. ამასთან, გასათვალისწინებელია, რომ 60-ზე ნაკლები სიხშირე ახალგაზრდა ათლეტებში ნორმად შეიძლება იქნეს მიჩნეული. ჯანმრთელი პირების გულისცემის სიხშირე ცვალებადობს ფიზიკური ან ემოციური დატვირთვის საპასუხოდ.
გულისცემის რიტმის დარღვევად მიიჩნევა მდგომარეობა, როცა საჭიროების გარეშე აღინიშნება ან გულისცემის აჩქარება (ტაქიკარდია), ან შენელება (ბრადიკარდია), ან გულისცემის რიტმი არარეგულარული ხდება, ან გულშიგა გამტარ გზებში ელექტრული იმპულსის გავრცელება შეფერხებულია.
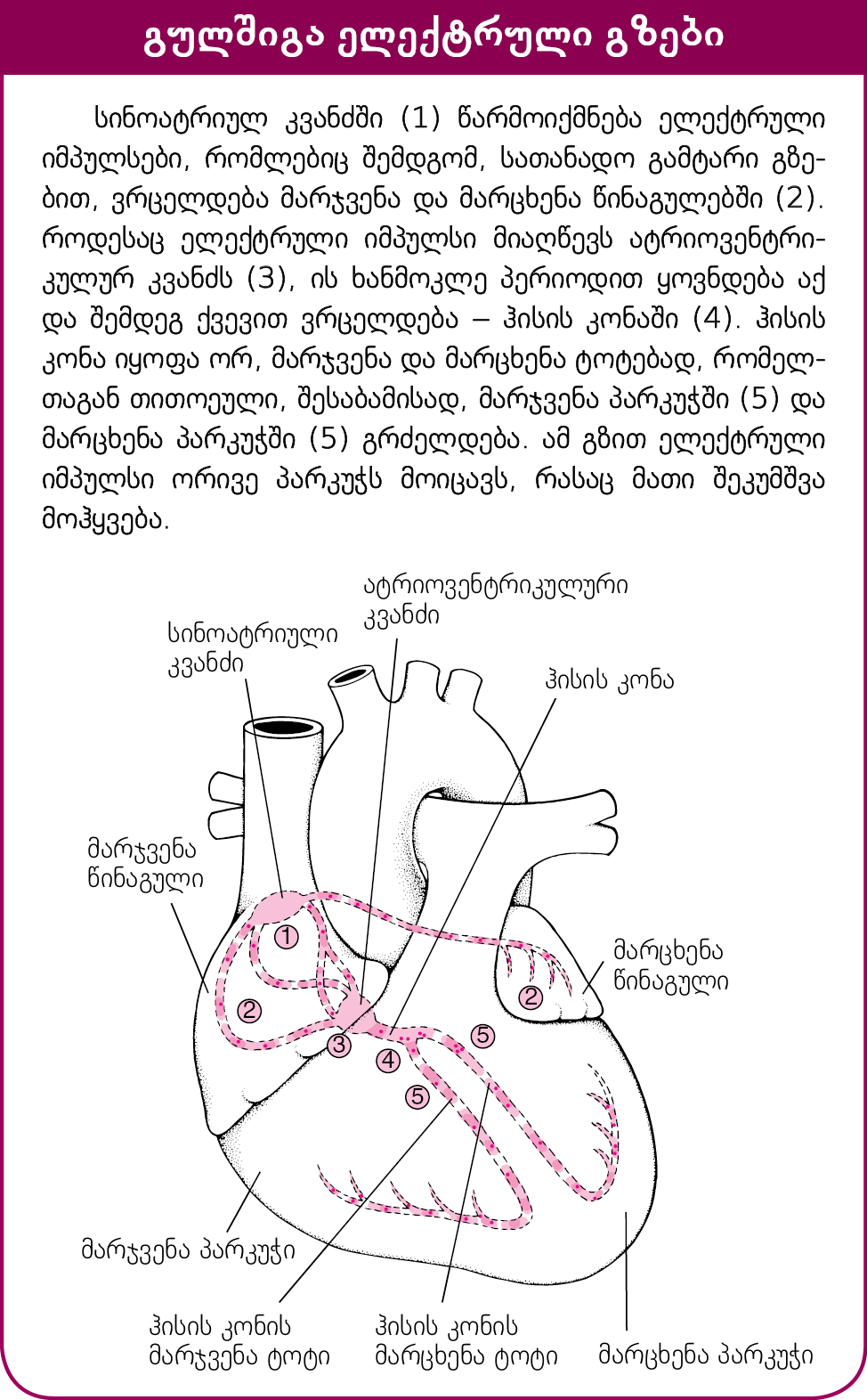
ნორმული გულშიგა ელექტრული იმპულსის გამტარი გზები
ელექტრული იმპულსი აღმოცენდება რიტმის წამყვანში (პაისმეიკერი, სინოატრიული კვანძი), ვრცელდება ჯერ მარჯვენა, შემდეგ მარცხენა წინაგულში, რასაც თან ახლავს წინაგულების კუნთოვანი ქსოვილის აგზნება და შეკუმშვა, რომლის დროსაც სისხლი ქვედა საკნებში (პარკუჭებში) ჩაედინება.
წინაგულების შემდეგ ელექტრული იმპულსი გაივლის ატრიოვენტრიკულურ კვანძს, რომელიც მდებარეობს წინაგულებს შორის არსებული კედლის ქვედა ნაწილში, პარკუჭებთან ახლოს. ატრიოვენტრიკულური კვანძი უზრუნველყოფს ელექტრულ კავშირს წინაგულებსა და პარკუჭებს შორის. მის გარეშე წინაგულები პარკუჭებისგან ელექტრულად იზოლირებული იქნებოდა.
ზემოდან ქვემოთ მოძრავი ელექტრული იმპულსის ატრიოვენტრიკულურ კვანძში შეყოვნება წინაგულებს ეფექტურად შეკუმშვის დროს აძლევს, ხოლო პარკუჭებს – სისხლის მაქსიმალური რაოდენობის მიღების შესაძლებლობას (დიასტოლის ფაზა). ატრიოვენტრიკულური კვანძის გავლის შემდეგ იმპულსი ხვდება ჰისის კონაში. იქ არსებული ნერვული ბოჭკოების ჯგუფი ორ ნაწილად იყოფა, იქმნება ჰისის კონის მარცხენა ტოტი, მარცხენა პარკუჭისკენ ელექტრული იმპულსების გასატარებლად და მარჯვენა ტოტი – მარჯვენა პარკუჭისკენ ელექტული იმპულსების გასატარებლად. ელექტრული იმპულსი ვრცელდება პარკუჭების ზედაპირზე ქვემოდან ზემოთ და პარკუჭების შეკუმშვას აძლევს დასაბამს (სისტოლის ფაზა). ყოველივე ზემოაღნიშნული უზრუნველყოფს სისხლის გადატუმბვას გულიდან მსხვილ სისხლძარღვებში.
მიზეზები
არითმიის განვითარების ყველაზე ხშირი მიზეზია გულის დაავადებები, განსაკუთრებით, კორონარული არტერიების დაავადება, გულის სარქვლების დაზიანება და გულის უკმარისობა.
ზოგიერთი მედიკამენტი, როგორც რეცეპტით, ისე ურეცეპტოდ გასაცემი, მათ შორის გულის უკმარისობის სამკურნალოდ ხმარებული, აგრეთვე იწვევს არითმიას.
არითმიის ზოგიერთი სახე გულში ანატომიურ ცვლილებებთან არის დაკავშირებული, მაგალითად, თანდაყოლილ დაავადებებთან (თანდაყოლილი მანკი). გულშიგა გამტარ გზებში ასაკობრივი ცვლილებებიც შეიძლება გახდეს არითმიის მიზეზი.
ფარისებრი ჯირკვლის აქტივობის გაძლიერება (ჰიპერთირეოზი), რომელიც თიროიდული ჰორმონების ჭარბი პროდუქციით ხასიათდება, რიტმის აჩქარების ერთ-ერთი ხშირი მიზეზია. მოხსენიებული ჯირკვლის ფუნქციის დაქვეითება კი ბრადიარითმიას (შენელებული რითმი) იწვევს. ზოგჯერ არითმიის მიზეზი ვერ დგინდება.
რიტმის აჩქარება (ტაქიარითმია) შესაძლოა პროვოცირებული იყოს ფიზიკური ან ემოციური დატვირთვით, ალკოჰოლის ჭარბად გამოყენებით, თამბაქოს მოხმარებით, ამგზნები საშუალებების (მედიკამენტების), მაგალითად ჩაის ან ცხელების საწინააღმდეგო პრეპარატების გამოყენებით.
გულისცემის გაიშვიათება (ბრადიარითმია) შეიძლება გამოიწვიოს ტკივილმა, შიმშილმა, სისუსტემ, ღებინებამ, დიარეამ, ყლაპვის გაძნელებამ, რომელიც ზოგჯერ ცდომილი ნერვის აქტივობის გაზრდით არის შეპირობებული (ცდომილი ნერვის ძლიერმა სტიმულაციამ, რაც იშვიათია, გულის გაჩერება შეიძლება გამოიწვიოს). მოხსენიებული მიზეზებით გამოწვეულ არითმიებს უხშირესად თვითლიმიტირების(თვითგანკურნების) ტენდენცია აქვს.
სიმპტომები
პაციენტების ერთი ნაწილი არითმიას აღწერს როგორც გულის ფრიალის, გაძლიერებული გულისცემის შეგრძნებას. ეს უკანასკნელი ზოგჯერ მარცხენა გვერდზე წოლისას უფრო მეტად არის გამოხატული.
არითმიის შედეგები განსხვავებულია – ერთ შემთხვევაში მსუბუქი, უვნებელი, ზოგჯერ – სიცოცხლისთვის საშიში. გასათვალისწინებელია, რომ სიცოცხლისთვის საშიში არითმია შესაძლოა უსიმპტომოდ მიმდინარეობდეს, ხოლო უწყინარი არითმია მძიმედ გამოხატული სიმპტომებით იყოს თანხლებული. ხშირად არითმიის გამომწვევი გულის დაავადების ბუნება და სიმძიმე უფრო მნიშვნელოვანია, ვიდრე თავად არითმია.
როდესაც არითმია არღვევს გულის ფუნქციას (სისხლის გადატუმბვა სისხლძარღვებში), პაციენტი უჩივის სისუსტეს, ფიზიკური დატვირთვის აუტანლობას, ქოშინს, თავბრუხვევას, გულის წასვლას. ჩამოთვლილთაგან უკანასკნელი იმისი ნიშანია, რომ გულის მიერ გადატუმბული სისხლის მოცულობა არ არის საკმარისი სისხლის წნევის ადეკვატური დონის შესანარჩუნებლად. ასეთი არითმიის გამოსავალი შეიძლება ფატალური აღმოჩნდეს. არითმიამ შეიძლება გააუარესოს გულის უკვე არსებული დაავადების მიმდინარეობა, მისი სიმპტომები, როგორიცაა ტკივილი გულმკერდის არეში და ქოშინი. სიმპტომებით თანხლებული არითმია გადაუდებლად საჭიროებს გამოკვლევას.
დიაგნოზი
არითმიის დიაგნოზის და სიმძიმის განსაზღვრის საფუძველია პაციენტის სიმპტომების გულდასმით შეფასება. რიტმის დარღვევის შეფასებისას მნიშვნელოვანია შემდეგი გარემოებები: გულისცემა აჩქარებულია თუ შენელებული, რიტმი რეგულარულია თუ არა, არითმია ხანმოკლეა თუ გახანგრძლივებული, რა სიმპტომები ახლავს თან. სასარგებლოა იმისი ცოდნაც, გულის ფრიალი მოსვენებულ მდგომარეობაში იწყება თუ ემოციური ან უჩვეულო ფიზიკური დატვირთვისას; როგორ წყდება – უეცრად თუ თანდათან. ამასთან, არითმიის ზუსტი ხასიათისა და მიზეზის საბოლოოდ დადგენისთვის დამატებითი კვლევების ჩატარებაა საჭირო.
ელექტროკარდიოგრაფიაძირითადი სადიაგნოზო მეთოდია არითმიის ბუნებისა და მიზეზის განსასაზღვრად. ეს გამოკვლევა გრაფიკულად ასახავს ელექტრული იმპულსის გავრცელებას გულში ყოველი შეკუმშვის დროს. ჩვეულებრივ, ეკგ დროის მცირე მონაკვეთის განმავლობაში იწერება. ვინაიდან არითმია ხშირად ხანგამოშვებით აღმოცენდება, შეიძლება საჭირო გახდეს პორტატული ელექტროკარდიოგრაფით მონიტორირება (ჰოლტერის მონიტორი), რომელიც უზრუნველყოფს ეკგ-ის ჩაწერას ხანგრძლივი დროის განმავლობაში ან ხელსაწყოს პერიოდულად გააქტივებით იმ მომენტებში, როცა პაციენტი იგრძნობს არითმიას. მონიტორს პაციენტი, ჩვეულებრივ, 24 საათის განმავლობაში ატარებს. ექიმს საშუალება ეძლევა, პაციენტის ჩვეული, ყოველდღიური აქტივობის ფონზე აღმოაჩინოს არითმიის ერთეული ეპიზოდებიც კი. თავად პაციენტი დღიურში საათობრივად იწერს აქტივობებისა და მნიშვნელოვანი შეგრძნებების ეპიზოდებს, რაც შეიძლება არითმიას ემთხვეოდეს.
სიცოცხლისთვის საშიში არითმია ძალიან იშვიათად აღმოცენდება ხოლმე. მისი ამოცნობისთვის შესაძლოა კანქვეშ ჩასანერგი ჩამწერი მოწყობილობის გამოყენება. ეს უკანასკნელი მარცხენა ლავიწის ძვლის ქვემოთ თავსდება. იმპლანტი კანქვეშ შესაძლოა ხანგრძლივი დროით დარჩეს. ის უზრუნველყოფს იმპულსის უმტკივნეულო ჩაწერას კანის გავლით.
სიცოცხლისთვის საშიში არითმიის არსებობაზე ეჭვის დროს პაციენტი საავადმყოფოში თავსდება, გულისცემა გამუდმებით იწერება და გამოისახება საწოლთან მოთავსებული ეკრანის მონიტორზე ან ექთანების ოთახში მონიტორებზე, ისე, რომ ნებისმიერი პრობლემის იდენტიფიცირება მყისიერად არის შესაძლებელი.
სხვა სადიაგნოზო პროცედურებია სტრესტესი ფიზიკური დატვირთვით (ეკგ-ის ჩაწერა და სისხლის წნევის მაჩვენებლებზე დაკვირვება ფიზიკური დატვირთვის დროს) და ელექტროფიზიოლოგიური გამოკვლევა. ამ უკანასკნელის ჩასატარებლად კათეტერი მის წვერზე დამაგრებული ძალიან მცირე ზომის ელექტროდებით მაგისტრალური ვენების გავლით გულში შეჰყავთ. ელექტროდების საშუალებით გულის კუნთის სტიმულაცია ხდება. სტიმულირებაზე საპასუხო რეაქციას მონიტორზე აკვირდებიან. ამ გამოკვლევის შედეგებით განისაზღვრება არითმიის ტიპი და სავარაუდო სამკურნალო ღონისძიებები.
პროგნოზი
არითმიების უმრავლესობა უსიმპტომოდ მიმდინარეობს, არ არღვევს გულის ფუნქციას. არითმიის აღმოჩენისას პაციენტების უმრავლესობა შეშფოთებულია. გასათვალისწინებელია ის ფაქტიც, რომ ზოგი თავისთავად უსაფრთხო არითმია შეიძლება სერიოზული სახის რიტმის დარღვევის მაპროვოცირებელი გახდეს, დააქვეითოს გულიდან სისხლის ადეკვატურად გადატუმბვა. არითმიის შედეგები მნიშვნელოვანწილად არის დამოკიდებული იმაზე, სად არის ლოკალიზებული პათოლოგიური იმპულსების წყარო – სინოატრიულ კვანძში, წინაგულში თუ პარკუჭში. პარკუჭოვანი არითმია უფრო საშიშია, ვიდრე წინაგულოვანი, ხოლო ეს უკანასკნელი – უფრო საშიში, ვიდრე სინუსის კვანძში აღმოცენებული. თუმცა გამონაკლისიც ხშირია.
მკურნალობა
არითმიის მსუბუქი ფორმის არსებობით შეშფოთებულ პაციენტს უნდა განემარტოს, რომ მის სიცოცხლეს და ჯანმრთელობას არითმია არ ემუქრება; დასამშვიდებლად ხშირად მხოლოდ საუბარი კმარა. ზოგჯერ ამა თუ იმ მედიკამენტის მიღებაზე უარის თქმა ან წამლის დოზის შემცირებაა საკმარისი იმისთვის, რომ არითმიის ინციდენტები გაიშვიათდეს ან სულაც გაქრეს. ალკოჰოლის, კოფეინის (საკვები, სასმელი) მიღების, თამბაქოს მოხმარების აღკვეთა ხელს უწყობს ჩივილების გაქრობას ან შემსუბუქებას. თუ გულის ფრიალი ფიზიკურ დატვირთვასთან არის დაკავშირებული, სასურველია დატვირთვის შეწყვეტა.
მედიკამენტები: ანტიარითმიული მედიკამენტების გამოყენება მიზანშეწონილია უეცრად განვითარებული არითმიის სიმპტომების ან სიცოცხლისთვის, ჯანმრთელობისთვის საშიში არითმიების აღსაკვეთად. არ არსებობს ერთი რომელიმე წამალი, რომელიც სასარგებლოა ყველა სახის არითმიისას, ნებისმიერ პაციენტთან. სასურველი შედეგის მისაღწევად ზოგჯერ აუცილებელია რამდენიმე მედიკამენტის მოსინჯვა. არის შემთხვევები, როდესაც ანტიარითმიული საშუალებები აუარესებს გულის რიტმს; ეს ე.წ. პროარითმიული ეფექტია. საყურადღებოა ანტიარითმიული წამლების სხვა გვერდითი ეფექტებიც.


პეისმეიკერები:ხელოვნური რიტმის წამყვანი (პეისმეიკერი) ელექტრონული მოწყობილობაა, რომელიც მოქმედებს გულის რიტმის ბუნებრივი წამყვანის ნაცვლად. ის კანქვეშ, მარჯვენა ან მარცხენა ლავიწის ძვლის ქვემოთ ქირურგიული გზით ინერგება, გულთან დაკავშირებულია წვრილი სადენით, რომელიც მოთავსებულია გულთან მიმავალ მსხვილ ვენაში. თანამედროვე პეისმეიკერები ენერგიას ეკონომიურად მოიხმარენ და მათი ექსპლოატაცია 10-15 წლის განმავლობაშია შესაძლებელი. ისინი თითქმის მთლიანად დაცულია გარე ფაქტორების (ფიჭური ტელეფონი, ავტომობილის ძრავის გამშვები მექანიზმი, რადარი, მიკროტალღები, აეროპორტის უსაფრთხოების დამცავი დეტექტორი) ზემოქმედებისგან. არსებობს გარკვეული მოწყობილობები, რომლებიც გავლენას ახდენს პეისმეიკერის ფუნქციაზე. მაგალითად, მაგნიტურ-რეზონანსული ტომოგრაფი (MRI), დიათერმიის აპარატი (ელექტრომკურნალობის მეთოდი, რომლის დროსაც კუნთოვან მასაზე ზემოქმედებენ მაღალი ტემპერატურის რადიოტალღებით).
ყველაზე ხშირად ხელოვნური პეისმეიკერი გულისცემის დაბალი სიხშირით მიმდინარე არითმიების – ბრადიარითმიების – დროს გამოიყენება. როდესაც გულის შეკუმშვათა სიხშირე ზღურბლოვანზე დაბალია, ხელოვნური პეისმეიკერი ელექტრული იმპულსების გამომუშავებას იწყებს. იშვიათად, ხელოვნური რიტმის წამყვანი გულისცემის მაღალი სიხშირით მიმდინარე არითმიების – ტაქიარითმიების – შემთხვევებშიც იხმარება იმ მიზნით, რომ შეაფერხოს სერიული იმპულსები და შეამციროს გულის შეკუმშვათა სიხშირე. 1111
ნორმალური რიტმის აღდგენა:გარკვეულ შემთხვევებში ტაქიკარდიის აღსაკვეთად ან ნორმალური რიტმის აღსადგენად ელექტრული შოკი გამოიყენება. ამ პროცედურას კარდიოვერსია, დეფიბრილაცია ან ელექტროვერსია ეწოდება. კარდიოვერსიას მიმართავენ წინაგულებიდან (მოციმციმე არითმია) ან პარკუჭებიდან (პარკუჭების ფიბრილაცია) დაწყებული არითმიების დროს. მოწყობილობა, რომელიც წარმოქმნის შოკურ ტალღას (დეფიბრილატორი) გამოიყენება ექიმთა და ექთანთა გუნდის, პარამედიკოსების ან მეხანძრეების მიერ.
იმპლანტირებადი კარდიოვერტერდეფიბრილატორი: ზომით დეფიბრილატორი ბანქოს შეკვრის ნახევარია. ამ მოწყობილობების უმეტესობა, ხელოვნური პეისმეიკერის მსგავსად, კანქვეშ იმპლანტირდება და სისხლძარღვების გავლით გულს უკავშირდება, რაც თავიდან აცილებს პაციენტს ღია ქირურგიულ ჩარევას გულმკერდზე. კარდიოვერტერდეფიბრილატორიგულის რიტმსა და სიხშირეს მუდმივად აკონტროლებს, ავტომატურად აფიქსირებს ტაქიარითმიებს და საჭიროების დროს იწყებს მოქმედებას, სახელდობრ, წარმოქმნის შოკურ ტალღას არითმიის კუპირებისთვის და ნორმალური რიტმის აღსადგენად. ეს მოწყობილობა უფრო ხშირად იმ პაციენტებისთვის გამოიყენება, რომელთაც სიცოცხლისათვის საშიში არითმია აქვთ. კარდიოვერტერდეფიბრილატორი ზოგჯერ ითავსებს ხელოვნური პეისმეიკერის ფუნქციასაც, ანუ ელექტრული იმპულსების საშუალებით მართავს ბრადიარითმიას. როდესაც კარდიოვერტერდეფიბრილატორი შოკურ ტალღას წარმოქმნის, ადამიანი გულმკერდში მსუბუქ დარტყმას გრძნობს, თუ ტალღა ძლიერია პაციენტის შეგრძნება გულმკერდში ფეხის ჩარტყმის მსგავსია. პირები, რომელთაც კარდიოვერტერდეფიბრილატორი აქვთ იმპლანტირებული, დაცული არიან ელექტრონული საოჯახო ტექნიკის (მიკროტალღური ღუმელი) ან აეროპორტებში უსაფრთხოების დეტექტორის დამაზიანებელი მოქმედებისაგან. ამასთან, გასათვალისწინებელია, რომ ძლიერი მაგნიტური და ელექტრული ველის მქონე აპარატურამ შესაძლოა დააზიანოს დეფიბრილატორი. მაგალითად შეიძლება მოვიყვანოთ მაგნიტურ-რეზონანსული გამოკვლევა და დიათერმია (მეთოდი, რომლის დროსაც კუნთოვან ქსოვილზე მაღალი ტემპერატურა ზემოქმედებს). ვინაიდან იმპლანტირებული დეფიბრილატორი ვერ უზრუნველყოფს არითმიების პრევენციას, ანტიარითმიული მედიკამენტების მიღება გრძელდება. მოწყობილობის მოქმედების ხანგრძლივობა დაახლოებით 5 წელია.
გარეგანი გამოყენების დეფიბრილატორის ამოქმედება მხოლოდ სამედიცინო პერსონალს ან პარამედიკოსებს შეუძლიათ, ვინაიდან მისი ექსპლოატაციისთვის მინიმალური უნარ-ჩვევებია საჭირო. მაგალითად, მოწყობილობის გამოყენება შეუძლია ადამიანს, რომელსაც სკოლაში ნასწავლი აქვს პირველადი სამედიცინო დახმარების აღმოჩენა. ეს მარტივი ხელსაწყოა, რომელიც, ელექტროდების სათანადოდ მოთავსების შემდეგ თავად ამოიცნობს არითმიის სახეს, განსაზღვრავს შოკური ტალღის საჭიროებას და, არითმიის დაფიქსირების შემთხვევაში, ავტომატურად წარმოქმნის ტალღას. ასეთი დეფიბრილატორები განთავსებულია ხალხმრავალ ადგილებში – აეროპორტებში, სპორტულ არენებზე, სასტუმროებსა და სავაჭრო ცენტრებში.
პათოლოგიური ქსოვილების დესტრუქცია:
არითმიების ზოგი სახე ქირურგიულ ან სხვა სახის ინვაზიურ ჩარევას საჭიროებს. სახელდობრ, არითმია, რომელიც წარმოიქმნება გულში არსებული ელექტრულად აქტიური პათოლოგიური კერიდან, ამ მიდამოს ქსოვილის დესტრუქციას ან მოცილებას (აბლაციას) საჭიროებს. ამ მიზნით ყველაზე ხშირად გამოიყენება მაღალი სიხშირის აბლაცია. ამ უკანასკნელის განხორციელებისთვის ენერგიის გადამცემად გულში შეყვანილი ელექტროკათეტერი იხმარება. წარმატების შანსია 90-95%, პროცედურის ხანგრძლივობა – 2-დან 4 საათამდე. მისი ჩატარების შემდეგ პაციენტი 1-2 დღე საავადმყოფოში ყოვნდება. იშვიათად გამოიყენება პათოლოგიური უბნის დესტრუქცია ან მოცილება ღია ქირურგიული ჩარევის გზით.