კორონარული არტერიების დაავადების დროს გულის კუნთის სისხლით მომარაგება შეფერხებული ან შეწყვეტილია.
გულის კუნთს ჟანგბადით მდიდარი სისხლით მომარაგება მუდმივად ესაჭიროება. მოხსენიებული ხორციელდება კორონარული არტერიებით, რომლებიც აორტიდან იღებს სათავეს. კორონარული არტერიების დაავადება აფერხებს სისხლის ნაკადს, რაც გულმკერდში ტკივილს იწვევს (ანგინა) ან გულის შეტევის (აგრეთვე, მოიხსენიებენ როგორც გულის ინფარქტს) მიზეზი ხდება.
კორონარული არტერიების დაავადება მამაკაცების ავადმყოფობად ითვლებოდა. მამაკაცებს, ქალებთან შედარებით, ეს დაავადება 10 წლით ადრე უვითარდებათ, რადგან მენოპაუზამდე ქალები ესტროგენის მაღალი დონით არიან დაცული. მენოპაუზის შემდეგ დაავადება, მამაკაცებთან შედარებით, ქალებს შორის უფრო ხშირია. 75 წლის და მეტი ასაკის პირებში დაავადებულთა შორის ქალების პროცენტული რაოდენობა აჭარბებს მამაკაცებისას იმის გამო, რომ ქალები უფრო დიდხანს ცოცხლობენ.
განვითარებულ ქვეყნებში კორონარული არტერიების დაავადება სიკვდილიანობის წამყვანი მიზეზია როგორც მამაკაცებს, ისე ქალებს შორის. კორონარული არტერიების დაავადებები, განსაკუთრებით კორონარული ათეროსკლეროზი (სიტყვასიტყვით – "არტერიების გამკვრივება"; იგულისხმება ცხიმოვანი დეპოზიტების ჩალაგება არტერიის კედლებში, რაც არტერიის შევიწროებას ან დახშობას იწვევს) 20 წელზე მეტი ასაკის პირების 5-9%-ში (დამოკიდებულია სქესსა და ასაკზე) ვლინდება. სიკვდილიანობა ასაკთან ერთად იზრდება და მამაკაცებს შორის უფრო მაღალია, განსაკუთრებით 35-55 წლის ასაკში. 55 წლის შემდეგ სიკვდილიანობა მამაკაცებს შორის მცირდება, ქალებს შორის კი იმატებს. 70-75 წლის ასაკის შემდეგ ქალების სიკვდილიანობის მაჩვენებელი აჭარბებს იმავე ასაკის მამაკაცების სიკვდილიანობის მაჩვენებელს.
კორონარული არტერიების დაავადება ყველა რასის ადამიანს უვითარდება, თუმცა განსაკუთრებით ხშირია შავკანიანებსა და სამხრეთ აზიის მკვიდრებს შორის. 60 წლის ასაკამდე შავკანიან მამაკაცებს შორის სიკვდილიანობის მაჩვენებელი, თეთრკანიანებთან შედარებით, უფრო მაღალია, ხოლო 75 წლამდე ასაკის შავკანიან ქალებს შორის უფრო მაღალი, ვიდრე თეთრკანიანებს შორის.
მიზეზები
კორონარული არტერიების დაავადებები მათ კედლებში ქოლესტეროლისა და სხვა ცხიმოვანი ნივთიერებების თანდათან დაგროვების (ათერომა, ანუ ათეროსკლეროზული ფოლაქი) შედეგია. ამ პროცესს ათეროსკლეროზი ეწოდება; ის, კორონარული არტერიების გარდა, სხვა არტერიებსაც აზიანებს.
იშვიათად კორონარული არტერიების დაავადება შეიძლება გამოიწვიოს სპაზმმა, რომელიც სპონტანურად ან ისეთი საშუალებების მიღების შედეგად ვითარდება, როგორიცაა კოკაინი და ნიკოტინი. იშვიათად მიზეზი შეიძლება იყოს თანდაყოლილი დეფექტი, ვირუსული ინფექცია (კავასაკის დაავადება), სისტემური წითელი მგლურა, არტერიების ანთება (არტერიიტი), თრომბი, რომელიც გულის საკნებიდან სისხლის ნაკადით გადაადგილდა კორონარულ არტერიაში, აგრეთვე ფიზიკური დაზიანება (ტრავმა ან რადიაციული თერაპია).
ათერომა იზრდება, სისხლძარღვის სანათურში ამოიდრიკება, ავიწროებს მას და აფერხებს სისხლის დინებას. დროთა განმავლობაში ათერომაში კალციუმი გროვდება. როდესაც ათერომა კიდევ უფრო მეტად დაახშობს კორონარულ არტერიას, ჟანგბადით მდიდარი სისხლით გულის კუნთის (მიოკარდიუმის) მომარაგება არაადეკვატური ხდება, რაც ფიზიკური დატვირთვისას უფროა გამოხატული, როდესაც გულის კუნთს მეტი ჟანგბადი ესაჭიროება. გულის კუნთის სისხლით არასაკმარის მომარაგებას მიოკარდიუმის იშემია ეწოდება. თუ მიოკარდიუმი სისხლს საკმარისი რაოდენობით არ იღებს, ის ნორმალურად ვეღარ იკუმშება და ტუმბოს ფუნქციასაც ვეღარ ასრულებს.
ათერომა, რომელიც მხოლოდ ზომიერად ახშობს არტერიის სანათურს, შეიძლება გასკდეს. ეს პროცესი სისხლის შენადედის (თრომბის) წარმოქმნის მაპროვოცირებელია. თრომბი კიდევ უფრო მეტად ავიწროებს ან სრულად ახშობს არტერიას, რაც მიოკარდიუმის იშემიას იწვევს. ასეთი მწვავედ განვითარებული იშემიის შედეგია მწვავე კორონარული სინდრომი. აღნიშნული სინდრომი მოიცავს არასტაბილურ ანგინას და, სისხლძარღვის დახშობის ადგილისა და ხარისხის მიხედვით, გულის ინფარქტის რამდენიმე ტიპს. გულის ინფარქტის დროს გულის კუნთის ის მონაკვეთი, რომლის მკვებავი არტერია დაიხშო, კვდომას იწყებს.
ზოგჯერ მწვავე კორონარული სინდრომი შეიძლება გამოწვიოს კორონარული არტერიის სპაზმმა ან სხვა ტიპის დაზიანებამ.
რისკფაქტორები
კორონარული არტერიების დაავადების განვითარების ხელშემწყობ ზოგიერთ რისკფაქტორზე ზემოქმედება შეუძლებელია. ასეთებია:
- ხანდაზმულობის ასაკი
- მამრობითი სქესი
- ახალგაზრდა ასაკში კორონარული არტერიების დაავადების ოჯახური ისტორია (დაავადების განვითარება პირველი რიგის ნათესავებს შორის 50-55 წლამდე)
სხვა რისკფაქტორების მოდიფიცირება ან მკურნალობა შესაძლებელია. ესენია:
- სისხლში დაბალი სიმკვრივის ლიპოპროტეინების (დსლპ) მაღალი დონე
- ლიპოპროტეინ a-ს მაღალი დონე სისხლში
- მაღალი სიმკვრივის ლიპოპროტეინების (მსლპ) დაბალი დონე სისხლში
- შაქრიანი დიაბეტი
- თამბაქოს მოხმარება
- მაღალი სისხლის წნევა
- სიმსუქნე
- დაბალი ფიზიკური აქტივობა
- დიეტური ფაქტორები
თამბაქოს მოხმარება ორჯერ და მეტად ზრდის კორონარული არტერიების დაავადების და გულის ინფარქტის განვითარების რისკს. იგივე ეფექტი აქვს პასიურ მოწევაც.
კვებითი რისკფაქტორებია რაციონში ბოჭკოს, C და E ვიტამინების, ფიტოქიმიური ნაერთების (შეიცავს ხილი და ბოსტნეული, ხელს უწყობს ჯანმრთელობის შენარჩუნებას) დაბალი შემცველობა. ზოგ შემთხვევაში რისკს ზრდის თევზის ქონით (ომეგა-3 უჯერი ცხიმოვანი მჟავები) ღარიბი დიეტა.
ერთი ან ორი "დალევა" ალკოჰოლი დღეში მსუბუქად ამცირებს კორონარული არტერიების დაავადების განვითარების რისკს (ამავე დროს ოდნავ იზრდება ინსულტის ალბათობა). დღეში ორ "დალევაზე" მეტი ზრდის კორონარული არტერიების დაავადების რისკს; რაც მეტია "დალევის" სიხშირე, მით მეტია რისკი.
ზოგიერთი მეტაბოლური დაავადება, როგორიცაა ჰიპოთირეოზი, ჰიპერჰომოცისტეინემია და აპოპროტეინ B-ს მაღალი დონე, აგრეთვე ზრდის რისკს.
გაურკვეველია, უწყობს თუ არა ხელს კორონარული არტერიების დაავადების განვითარებას ზოგიერთი მიკროორგანიზმით გამოწვეული ინფექცია. საეჭვო მიკროორგანიზმებია Chlamydia pneumoniae (იწვევს პნევმონიას), Helicobacter pylori (იწვევს კუჭის წყლულს) და რამდენიმე ვირუსი (ჯერჯერობით არ არის იდენტიფიცირებული). ინფექციისა და ნაადრევი კორონარული არტერიების დაავადების ურთიერთკავშირის მაგალითია კბილების, განსაკუთრებით პერიოდონტული დაავადების (ღრძილების ინფექცია) მქონე პირებში გულის შეტევის განვითარების რამდენადმე მაღალი სიხშირე. იმის მიუხედავად, ანთებითი პროცესი ინფექციით არის გამოწვეული თუ არა, ის ხელს უწყობს მწვავე კორონარული სინდრომის განვითარებას. თუ ათერომა ანთებადი გახდა, იგი რბილდება, იზრდება მისი გასკდომის და თრომბების წარმოქმნის ალბათობა.
პრევენცია
რისკფაქტორების მოდიფიკაციით შესაძლებელია კორონარული არტერიების დაავადების პრევენცია. ზოგიერთი მათგანი მჭიდროდაა დაკავშირებული ერთმანეთთან და ერთის შეცვლა, მეორესაც ცვლის.
თამბაქოს მოხმარება: თამბაქოს მოხმარების შეწყვეტა ყველაზე მნიშვნელოვანია. ის პირები, რომლებიც უარს ამბობენ ამ მავნე ჩვევაზე, თამბაქოს მომხმარებლებთან შედარებით, ანახევრებენ კორონარული არტერიების დაავადების განვითარების რისკს. ამასთან, არ აქვს მნიშვნელობა, რამდენ ხანს ეწეოდა ადამიანი თამბაქოს მისი მოხმარების შეწყვეტამდე. ეს უკანასკნელი ამცირებს სიკვდილის რისკს გულის ინფარქტით დაავადებულებს შორის, აგრეთვე აორტოკორონარული შუნტირების ოპერაციის შემდგომ. არანაკლებ მნიშვნელოვანია პასიური მოწევისთვის თავის არიდება.
დიეტა: ჯანმრთელობის შესანარჩუნებლად რეკომენდებულია ცხიმების რაოდენობის შემცირება დღიური კალორაჟის 25-35%-მდე, თუმცა ზოგი ექსპერტის მოსაზრებით კორონარული არტერიების დაავადების რისკის შესამცირებლად ცხიმები კიდევ უფრო მეტად, დღიური კალორაჟის 10%-მდე უნდა შემცირდეს. საკვები ცხიმების დაბალი შემცველობა ხელს უწყობს კორონარული არტერიების დაავადების სხვა სარისკო ფაქტორის – დაბალი სიმკვრივის ლიპოპროტეინის – ქოლესტეროლის დონის დაქვეითებას. მიღებული ცხიმების რაოდენობის გარდა, არანაკლებ მნიშვნელოვანია ცხიმის სახეობა. რეკომენდებულია ცხიმიანი თევზის, როგორიცაა ორაგული, მიღება, რომელიც დიდი რაოდენობით ომეგა-3 ცხიმების (კარგი ცხიმები) შემცველია და გაუჯერებელი ცხიმების მიღებისთვის თავის არიდება. ტრანსცხიმები ამოღებულია მრავალი სწრაფი კვების ობიექტისა და რესტორნის კვების პროდუქტებიდან.

ყოველდღიურად, სულ მცირე, ხუთი ულუფა ხილისა და ბოსტნეულის მიღება შეამცირებს კორონარული არტერიების დაავადების რისკს. ასეთი საკვები ფიტოქიმიურ ნივთიერებებს დიდი რაოდენობით შეიცავს. ბუნდოვანია, ფიტოქიმიური ნივთიერებები ამცირებს რისკს თუ, პირები, რომლებიც ამგვარ დიეტას იცავენ, ნაკლებ ცხიმს და მეტი რაოდენობით ბოჭკოსა და C და E ვიტამინების შემცველ საკვებს იღებენ. განსაკუთრებული დადებითი ეფექტი აქვს ფიტოქიმიური ნივთიერებების ერთ ჯგუფს, რომლებსაც ფლავონიდები ეწოდება (შეიცავს შავი და წითელი ყურძენი, წითელი ღვინო, შავი ჩაის ფოთლები).
რეკომენდებულია ბოჭკოთი მდიდარი საკვების მიღება. ორი სახის ბოჭკო არსებობს, სახელდობრ: ხსნადი (სითხეებში იხსნება), რომელსაც შეიცავს შვრიის ბურღული, შვრიის ფქვილი, ლობიო, ბარდა, ბრინჯი, ქერი, ციტრუსები, მარწყვი, ვაშლის რბილობი. ის ამცირებს ქოლესტეროლის დონეს, შეიძლება მოაწესრიგოს სისხლში შაქრის (გლუკოზის) მაღალი დონე. ამგვარად, ხსნადი ბოჭკო დიაბეტით დაავადებულ პირებში ამცირებს კორონარული არტერიების დაავადების განვითარების რისკს; უხსნადი ბოჭკოს (სითხეებში არ იხსნება) შემცველია მარცვლეულის უმეტესობა, ხილი და ბოსტნეული, როგორიცაა ვაშლის კანი, კომბოსტო, ჭარხალი, სტაფილო, ბრიუსელის კომბოსტო, თალგამი, ყვავილოვანი კომბოსტო. ის ხელს უწყობს მონელების პროცესს, თუმცა ბოჭკოს დიდი რაოდენობით მიღებამ შეიძლება გავლენა მოახდინოს ზოგიერთი ვიტამინისა და მინერალის აბსორბციაზე.
საკვები რაციონი უნდა შეიცავდეს დღიურად საჭირო მინერალებსა და ვიტამინებს. ჯანსაღ საკვებს ვიტამინების შემცველი დანამატები ვერ შეცვლის. დანამატების როლი კორონარული არტერიების დაავადების რისკის შემცირებაში ურთიერთსაწინააღმდეგოა. E ან C ვიტამინის მიღება დანამატის სახით კორონარული არტერიების დაავადების პრევენციისთვის უშედეგოა. ფოლატების ან B6 და B12 ვიტამინების მიღებამ შეიძლება შეამციროს ჰომოცისტეინის დონე სისხლში, თუმცა აღნიშნული დანამატების მიღებისას კორონარული არტერიების დაავადების რისკის შემცირება კვლევებით არ დადასტურდა.
მარტივი ნახშირწყლების შეზღუდვა (როგორიცაა რაფინირებული თეთრი ფქვილი, თეთრი ბრინჯი, დამუშავებული საკვები) და დაუმუშავებელი მარცვლეულის მიღება ამცირებს კორონარული არტერიების დაავადების რისკს – სიმსუქნისა და დიაბეტის განვითარების ალბათობის შემცირებით, რომლებიც, თავის მხრივ, კორონარული არტერიების დაავადების მნიშვნელოვანი რისკფაქტორებია.
ზოგადად, საჭიროა სხეულის რეკომენდებული მასის შენარჩუნება და მრავალფეროვანი რაციონი. ხმელთაშუა ზღვის დიეტა, რომელიც წარმოდგენილია დიდი რაოდენობით ხილით, ბოსტნეულით, თხილით, ზეთისხილით – ამცირებს კორონარული არტერიების დაავადების განვითარების რისკს.
არასაკმარისი ფიზიკური აქტივობა: ფიზიკურად აქტიურ პირებს კორონარული არტერიების დაავადების და სისხლის მაღალი წნევის განვითარების დაბალი რისკი აქვთ. აქტივობა, რომელიც აძლიერებს ორგანიზმს (აერობიკა, სწრაფი სიარული, ველოსიპედით სეირნობა და ძუნძულით სირბილი) ან კუნთოვან ძალას (სიმძიმეებით ვარჯიში თავისუფალი წონით), კორონარული არტერიების დაავადების პრევენციის საშუალებაა. სასარგებლოა ყოველდღიურად თუნდაც 30 წთ-ის განმავლობაში სიარული. ფიზიკური ვარჯიშის დაწყებამდე იმ პირებმა, რომლებიც დიდი ხანია ფიზიკურად აქტიურნი არ არიან, ვარჯიშის პროგრამის თაობაზე კონსულტაცია ექიმთან უნდა გაიარონ.
სიმსუქნე: საკვები რაციონის მოდიფიკაცია და ფიზიკური აქტივობა ეხმარება ადამიანს სხეულის წონის გაკონტროლებაში. ასევე ეფექტურია ალკოჰოლის მოხმარების შემცირება, რადგან ის მაღალკალორიული პროდუქტია. თუნდაც 4.5-9კგ-ით წონაში დაკლება კორონარული არტერიების დაავადების რისკს ამცირებს.
ქოლესტერინის მაღალი მაჩვენებელი: მაღალი საერთო და დსლპ (ცუდი) ქოლესტეროლის დონის შემცირება შესაძლებელია ფიზიკური ვარჯიშით, თამბაქოს მოხმარების შეწყვეტით და საკვებ რაციონში ცხიმების შემცირებით. საჭიროების შემთხვევაში, შეიძლება დაინიშნოს მედიკამენტები, რომლებიც ამცირებს საერთო და დსლპ ქოლესტეროლს (ლიპიდების დონის დამქვეითებელი საშუალებები). ქოლესტეროლის დაქვეითების სარგებელი მეტია იმ პირებს შორის, რომელთაც სხვა რისკფაქტორებიც აქვთ: თამბაქოს მოხმარება, სისხლის მაღალი წნევა, სიმსუქნე და არასაკმარისი ფიზიკური აქტივობა. რისკის შემცირებას ეხმარება მსლპ (HDL) (კარგი) ქოლესტეროლის მატება. ცხოვრების წესის მოდიფიკაცია, ისევე, როგორც რამდენიმე მედიკამენტი, რომლებიც საერთო და დსლპ ქოლესტეროლის დონეს აქვეითებს, ზრდის მსლპ ქოლესტეროლის დონეს. ჭარბი წონის მქონე პირებისთვის სასარგებლოა სხეულის წონის შემცირება.
მაღალი სისხლის წნევა: მაღალი წნევის დაქვეითება ამცირებს კორონარული არტერიების დაავადების რისკს. მკურნალობა ცხოვრების წესის შეცვლით იწყება: ჯანსაღი საკვების მიღება, რომელიც სუფრის მარილს ნაკლები რაოდენობით შეიცავს, საჭიროების მიხედვით – წონის დაკლება და ფიზიკური აქტივობის გაზრდა. შესაძლებელია მედიკამენტური მკურნალობაც.
შაქრიანი დიაბეტი: დიაბეტის კონტროლი ამცირებს დიაბეტის გართულებების ალბათობას, თუმცა მისი ეფექტი კორონარული არტერიების დაავადების სიხშირეზე ბუნდოვანია. დიაბეტის ადეკვატური კონტროლი ამცირებს კორონარული არტერიების დაავადებების გართულებების ალბათობას.
მკურნალობა
კორონარული არტერიების დაავადების მქონე პირების მიმართ ექიმებს სამი მიზანი აქვთ: გულის დატვირთვის შემცირება, კორონარულ არტერიებში სისხლის დინების გაუმჯობესება და ათეროსკლეროზის განვითარების პროცესის შეფერხება ან უკუგანვითარება. გულის დატვირთვის შემცირება შესაძლებელია სისხლის წნევის მოწესრიგებით და ისეთი მედიკამენტების გამოყენებით, როგორიცაა ბეტა-ბლოკერები ან კალციუმის არხების ბლოკერები, რომლებიც გულის მუშაობას ამცირებენ. კორონარულ არტერიებში სისხლის დინების გაუმჯობესება შესაძლებელია კანგავლითი კორონარული ჩარევების მეშვეობით ან აორტოკორონარული შემოვლითი შუნტირებით. კორონარულ არტერიებში წარმოქმნილი თრომბი შეიძლება სპეციალური საშუალებებით დაიშალოს. ათეროსკლეროზული პროცესის უკუგანვითარებას ხელს უწყობს ცვლილებები კვების რაციონში, ფიზიკური დატვირთვა და ზოგიერთი მედიკამენტის მიღება.
კანგავლითი კორონარული ჩარევა (ინტერვენცია)
კანგავლითი კორონარული ჩარევის (ასევე უწოდებენ კანგავლით სანათურშიდა კორონარულ ანგიოპლასტიკას) დროს ბარძაყის მთავარ არტერიაში (ბარძაყის არტერია) შეჰყავთ გრძელი ნემსი; ნემსის გავლით არტერიაში შეჰყავთ კათეტერი, რომელსაც გადააადგილებენ ზემოთკენ, აორტის გავლით, შევიწროებული კორონარული არტერიისკენ. კათეტერს წვერზე ბალონი აქვს მიმაგრებული, რომელიც შევიწროებულ კორონარულ არტერიაში შეყვანის შემდეგ რამდენიმე წამით იბერება, კომპრესიას ახდენს ათერომაზე, რომელიც არტერიას ავიწროებს და ამ გზით აფართოებს სანათურს. ბალონის გაბერვა და დაჩუტვა შეიძლება რამდენჯერმე გამეორდეს. პაციენტების 80-90%-ში შევიწროებული არტერიები ფართოვდება.3333
კორონარული არტერიების განვლადობის შესანარჩუნებლად არტერიაში იდგმება მეტალისგან დამზადებული პატარა ბადისებური მილი (სტენტი). შემთხვევათა 75%-ში იყენებენ წამლით დაფარულ სტენტს. წამალი თანდათან გამოთავისუფლდება და იცავს კორონარულ არტერიებს განმეორებით დახშობისგან, რაც ხშირი პრობლემაა ჩვეულებრივი მეტალის სტენტის შემთხვევაში. წამლით დაფარული სტენტი ეფექტურია კორონარული არტერიის განვლადობის შესანარჩუნებლად, მაგრამ პაციენტებს, რომელთაც მოხსენიებული აქვთ ჩადგმული, იმათგან გასხვავებით, ვისაც ჩვეულებრივი მეტალის სტენტი აქვს ჩადგმული, გარკვეულწილად მაღალი აქვთ სტენტში თრომბის წარმოქმნის რისკი. რისკის შესამცირებლად, წამლიანი სტენტის ჩადგმის შემდეგ, პაციენტებს ენიშნება ანტიაგრეგაციული საშუალებები, სულ მცირე, ერთი წლის განმავლობაში. თუ არტერია მაინც დაიხშო, თრომბით ან სხვა მიზეზით, შესაძლებელია განმეორებითი კანგავლითი კორონარული ჩარევა.
ზოგადად, კანგავლით კორონარულ ჩარევას, როგორც ნაკლებად ინვაზიურ პროცედურას, აორტოკორონარულ შუნტირებასთან შედარებით, უპირატესობა ენიჭება. თუმცა გასათვალისწინებელია, რომ კორონარული არტერიის დაზიანებული მონაკვეთი, ლოკალიზაციის, სიგრძის, ჩალაგებული კალციუმის რაოდენობის ან სხვა მიზეზთა გამო, ზოგჯერ არ ექვემდებარება ჩარევას. ამიტომ ექიმები პროცედურის ჩატარების შესახებ გადაწყვეტილებას იღებენ პაციენტის მონაცემების გულდასმით გაანალიზების შემდეგ.
სხვა ტექნოლოგიები: ათერომების მოსაცილებლად სხვა ტექნოლოგიებიც გამოიცადა. ესენია: მცირე ზომის ელექტრული დანები, ბურღი, ლაზერი – სქელი ფიბროზული და კალციფიცირებული ათერომების მოსაცილებლად მოჭრის, მოქლიბვის, დაშლის გზით. ამ მეთოდების ნაწილი ამჟამადაც შეისწავლება, თუმცა ჯერჯერობით შედეგები, განსაკუთრებით გრძელვადიანი პერსპექტივისთვის, დამაიმედებელი არ არის.
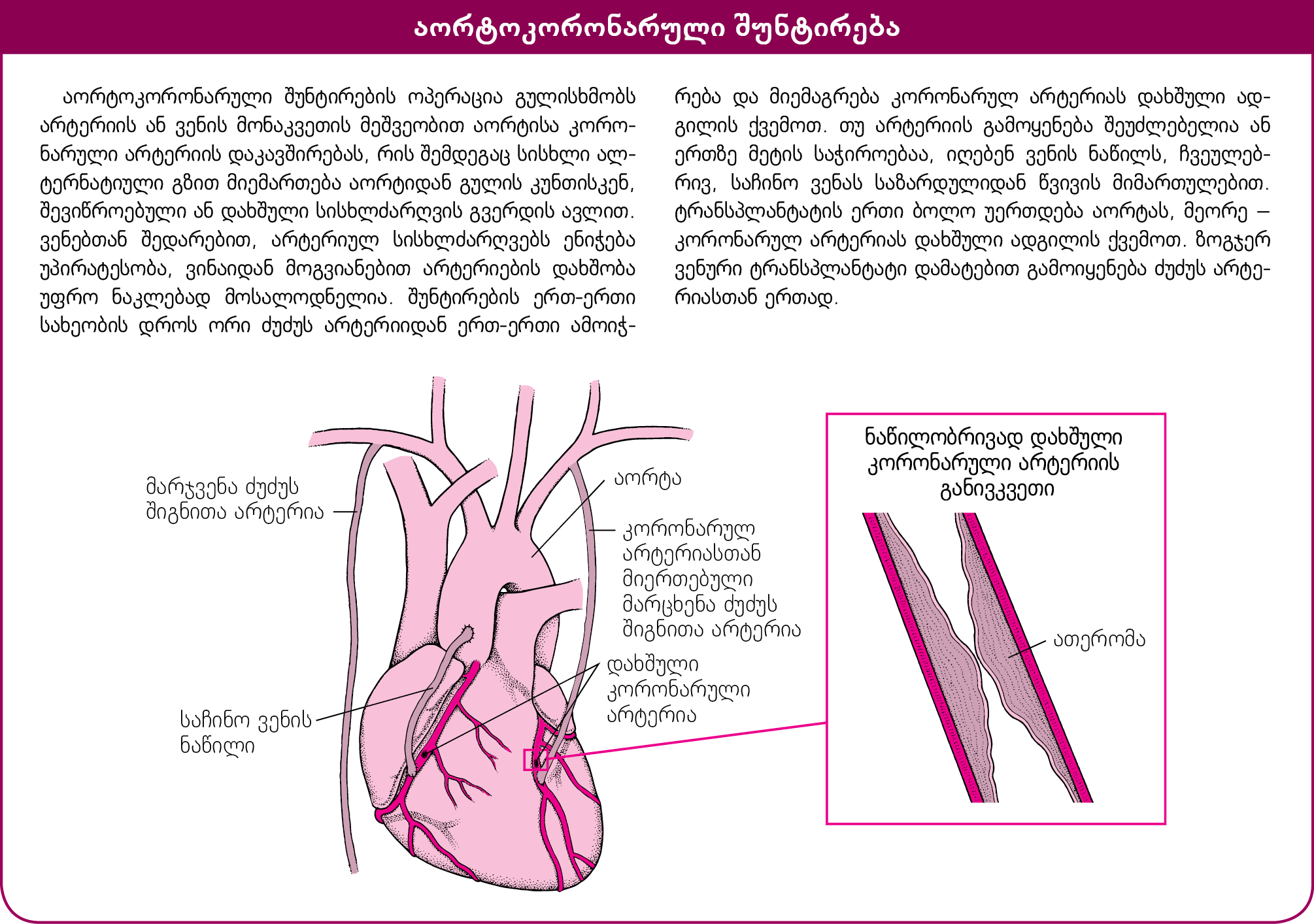
აორტოკორონარული შუნტირება
აორტოკორონარული შუნტირებისთვის (შუნტირების ან კორონარული არტერიების შუნტირების ოპერაცია) ამოკვეთენ არტერიის ან ვენის ნაწილს სხეულის რომელიმე უბნიდან და მისი მეშვეობით აორტას (ყველაზე დიდი არტერია, რომელიც გულიდან წამოსულ სისხლს აწვდის მთელ ორგანიზმს) უერთებენ კორონარულ არტერიას ამ უკანასკნელის შევიწროების ადგილის ქვემოთ. ამრიგად, სისხლის ნაკადი მიმართულებას იცვლის – ასცდება შევიწროებულ, ბლოკირებულ უბანს და შუნტის გავლით აგრძელებს დინებას კორონარულ არტერიაში. ვენას, ჩვეულებრივ, ქვედა კიდურიდან იღებენ, არტერიას – მკერდის ძვლის ქვემოდან ან წინამხრიდან. არტერიულ ტრანსპლანტატში იშვიათად ვითარდება კორონარული არტერიების დაავადება და 90%-ზე მეტ შემთხვევაში შუნტირებიდან 10 წლის შემდეგაც შუნტი რიგიანად ასრულებს თავის დანიშნულებას. ამავე დროს, ვენური ტრანსპლანტატის სანათური შეიძლება ათერომით შევიწროვდეს და 5 წლის შემდეგ შემთხვევების ერთ მესამედში ან მეტში მთლიანად დაიხუროს.
ოპერაციული ჩარევა 2-4 საათი გრძელდება და დამოკიდებულია გადასანერგი სისხლძარღვების რაოდენობაზე. რაოდენობრივი მოდიფიკატორი (მაგალითად, სამმაგი ან ოთხმაგი) აღნიშნავს სისხლძარღვების რაოდენობას (მაგალითად, 3 ან 4), რომლებსაც შუნტი უნდა დაედოს. ოპერაცია ზოგადი ანესთეზიით ტარდება. განაკვეთი კეთდება გულმკერდის ცენტრში, კისრიდან კუჭის წვერამდე, იკვეთება მკერდის ძვალიც. ამგვარ ჩარევას "ღია გულზე" ოპერაციას უწოდებენ. გული ამ დროს გაჩერებულია, არ მოძრაობს და მანიპულაციების ჩატარება გაადვილებულია. სისხლის გადასატუმბად გულ-ფილტვის აპარატს იყენებენ. თუ მხოლოდ ერთი ან ორი სისხლძარღვის შუნტირებაა ჩასატარებელი, გულის მუშაობის შეწყვეტა არ არის საჭირო. კლინიკაში დაყოვნების ხანგრძლივობა, ჩვეულებრივ, 5-7 დღეა ან უფრო ნაკლები, თუ ოპერაციის მსვლელობისას გულ-ფილტვის აპარატი არ იყო გამოყენებული.
ქირურგიულ ჩარევასთან დაკავშირებულია ინსულტის ან გულის ინფარქტის განვითარების რისკი. იმ პირებს, რომელთაც ნორმალური ზომის და კარგად მოფუნქციონირე გული აქვთ, არასდროს ჰქონიათ ინფარქტი და არც სხვა რაიმე რისკფაქტორები აქვთ, ოპერაციის მსვლელობისას გულის ინფარქტის განვითარების 5%-ზე, ინსულტის 2-3%-ზე და სიკვდილის 1%-ზე ნაკლები რისკი აქვთ. ეს უკანასკნელი რამდენადმე მაღალია იმ პირებს შორის, რომელთაც ან გულის კუმშვადობის უნარი აქვთ დაქვეითებული (პარკუჭის ფუნქციის დაქვეითება), ან ოპერაციამდე გადატანილი გულის ინფარქტის გამო აქვთ დაზიანებული გულის კუნთი, ან სხვა კარდიოვასკულური პრობლემები აქვთ. თუმცა, ქირურგიული ჩარევის წარმატებით გადატანის შემთხვევაში ამ პაციენტების სიცოცხლის ხანგრძლივობაც იზრდება.
სხვა ტექნოლოგიები: ახალი ტექნოლოგიის გამოყენებისას გულმკერდის განაკვეთი მნიშვნელოვნად მცირეა, შესაბამისად, შუნტირების ოპერაცია ნაკლებად ინვაზიურია. ჩარევის პროცესში რობოტებია ჩართული. კომპიუტერთან მუშაობისას, ქირურგიული ჩარევის განსახორციელებლად, ქირურგი იყენებს კალმის ზომის რობოტის "მკლავს", რომელსაც მიერთებული აქვს სპეციალური დიზაინით შექმნილი ქირურგიული ინსტრუმენტები იმ მანიპულაციების შესასრულებლად, რასაც, ჩვეულებრივ, ქირურგი ახორციელებს. ექიმი საოპერაციო არეს ხედავს გადიდებულ სამგანზომილებიან გამოსახულებაზე. ოპერაციისათვის საჭიროა სამი, დაახლოებით 2.5სმ-იანი განაკვეთი – თითო-თითო რობოტის "მკლავებისთვის" და ერთიც კამერისთვის, რომელიც ეკრანთან არის მიერთებული. მკერდის ძვლის გაკვეთა აღარ არის საჭირო. ოპერაციისა და საავადმყოფოში დაყოვნების ხანგრძლივობა, ჩვეულებრივ, ნაკლებია, ვიდრე ღია გულზე ოპერაციის ჩატარებისას.