შაქრიანი დიაბეტი დაავადებაა, რომლის დროსაც სისხლში შაქრის (გლუკოზის) დონე ძალიან მაღალია, რადგან ორგანიზმი საკმარისი რაოდენობით ინსულინს ვერ გამოიმუშავებს.
- შარდვა და წყურვილის გრძნობა მომატებულია, დაავადებულები უმიზეზოდ იკლებენ წონაში;
- დიაბეტი აზიანებს ნერვებს და იწვევს მგრძნობელობის დარღვევას;
- დიაბეტის გამო ზიანდება სისხლძარღვებიც და იზრდება გულის შეტევის, ინსულტისა და თირკმლის უკმარისობის რისკი;
- დიაგნოზი სისხლში შაქრის დონის გაზომვით ისმება;
- დიაბეტის მქონე ადამიანებმა ნაკლებად უნდა მიიღონ შაქარი და ცხიმი, ივარჯიშონ და, როგორც წესი, მიიღონ წამლები.
ინსულინი ჰორმონია, რომელსაც პანკრეასი გამოიმუშავებს. იგი სისხლში შაქრის დონეს არეგულირებს. საკვებით ან სასმლით მიღებული ნახშირწყლები კუჭ-ნაწლავში შემადგენელ ნივთიერებებად იშლება, მათ შორის შაქარ-გლუკოზად, რაც აუცილებელია ორგანიზმისთვის. გლუკოზა სისხლში შეიწოვება და პანკრეასს ასტიმულირებს, რათა მან ინსულინი გამოყოს. ამ ჰორმონის მოქმედებით გლუკოზა სისხლიდან უჯრედებში გადადის, სადაც ენერგიის წარმოქმნაში მონაწილეობს. ენერგია მაშინვე იხარჯება, ან ცხიმის, ან გლიკოგენის სახით ინახება საჭიროებამდე.
დღის განმავლობაში სისხლში შაქრის დონე იცვლება. იგი იმატებს ჭამის მერე და ნორმას უბრუნდება 2 საათის შემდეგ. სისხლში გლუკოზის შემცველობის საწყის მაჩვენებელზე დაბრუნებისას ინსულინის წარმოქმნაც მცირდება. ზოგადად შაქრის დონე ვიწრო დიაპაზონში იცვლება – 70-დან 110 მილიგრამამდე სისხლის თითოეულ დეცილიტრში (მგ/დლ). ძალიან დიდი რაოდენობით ნახშირწყლების მიღების შემდეგ გლუკოზის შემცველობა შეიძლება უფრო მეტად გაიზარდოს. 65 წელზე უფროსი ასაკის ადამიანებში შაქრის დონე ასევე ოდნავ მომატებულია, განსაკუთრებით ჭამის მერე.
როცა ორგანიზმი საკმარის ინსულინს ვერ წარმოქმნის, რაც გლუკოზის სისხლიდან უჯრედებში გადასატანად არის აუცილებელი, სისხლში შაქრის შემცველობა იზრდება, უჯრედებში კი ეს ნივთიერება არასაკმარისია. ყოველივე აღნიშნული დიაბეტის სიმპტომებსა და გართულებებს იწვევს.
ხშირად ექიმები ამ დაავადებას არა უბრალოდ დიაბეტის, არამედ სრული სახელწოდებით – შაქრიანი დიაბეტით მოიხსენიებენ, რათა განასხვავონ იგი უშაქრო დიაბეტისგან. ეს უკანასკნელი იშვიათი პათოლოგიაა, რომლის დროსაც სისხლში შაქრის დონე არ იცვლება.
ტიპები
პრედიაბეტი: პრედიაბეტი მდგომარეობაა, როცა სისხლში გლუკოზის დონე ნორმაზე მაღალია, მაგრამ არც იმდენად, რომ დიაბეტის დიაგნოზი დაისვას. პრედიაბეტი ნიშნავს, რომ უზმოზე სისხლში შაქრის დონე 101-126 მგ/დლ-ია ან გლუკოზის ტოლერანტობის ტესტიდან (გლუკოზის მიღებიდან) 2 საათის შემდეგ – 140-სა და 200 მგ/დლ-ს შორის მერყეობს. ამ მდგომარეობების გამოვლენა მნიშვნელოვანია, რადგან მომავალში დიაბეტისა და გულის დაავადების განვითარების რისკი მაღალია. ჯანსაღი კვებითა და ვარჯიშით სხეულის წონის 5-10%-ით დაკლებამ დიაბეტის განვითარების საშიშროება შეიძლება მნიშვნელოვნად შეამციროს.
პირველი ტიპი: პირველი ტიპის შაქრიანი დიაბეტის დროს (მას ადრე ინსულინდამოკიდებული ან ახალგაზრდობაში აღმოცენებული დიაბეტი ეწოდებოდა) კუჭქვეშა ჯირკვლის ინსულინწარმომქმნელი უჯრედების 90%-ზე მეტი შეუქცევადად ნადგურდება. შესაბამისად, პანკრეასი ძალიან ცოტა ინსულინს გამოიმუშავებს, ან მისი წარმოქმნა საერთოდ აღარ ხდება. დიაბეტით დაავადებულთა მხოლოდ 10%-ს აქვს პირველი ტიპი, მათ უმრავლესობას ეს პათოლოგია 30 წლამდე ასაკში უვითარდება.
მეცნიერებს მიაჩნიათ, რომ გარემო ფაქტორი – სავარაუდოდ, ბავშვობაში ან ახალგაზრდობაში გადატანილი ვირუსული ინფექცია ან რაიმე საკვებისმიერი ფაქტორი – ორგანიზმის იმუნურ სისტემას საკუთარი პანკრეასის ინსულინწარმომქმნელი უჯრედების საწინააღმდეგოდ მიმართავს. გენეტიკური წინასწარგანწყობის გამო ზოგი ადამიანი უფრო მგრძნობიარეა ამ გარემო ფაქტორის ზემოქმედებისადმი.
მეორე ტიპი: მეორე ტიპის დიაბეტის დროს (ადრე მას ინსულინდამოუკიდებელი ანუ ზრდასრულობაში აღმოცენებული დიაბეტი ეწოდებოდა) პანკრეასი კვლავაც წარმოქმნის ინსულინს, ხანდახან ნორმაზე მეტადაც კი. თუმცა, ორგანიზმში ინსულინისადმი რეზისტენტობა ვითარდება და ამის გამო მისი ჭარბი რაოდენობაც კი არ არის საკმარისი.
ადრე მეორე ტიპის შაქრიანი დიაბეტი იშვიათი იყო ბავშვებსა და მოზარდებში, თუმცა ბოლო დროს გახშირდა. მიუხედავად ამისა, ის ხშირად მაინც 30 წლის ასაკის შემდეგ იწყება და უფრო და უფრო მეტად გვხვდება ასაკის მატებასთან ერთად. 70 წელზე უფროს ადამიანთა 15%-ს მეორე ტიპის შაქრიანი დიაბეტი აქვს.
ამ დაავადების რისკი მეტია ზოგიერთი რასისა და ეთნიკური წარმოშობის მოსახლეობაში; მაგალითად, მისი განვითარების საშიშროება ორ-სამჯერ მაღალია ამერიკის შეერთებულ შტატებში მცხოვრებ შავკანიანებში, ინდიელებსა და ლათინოამერიკელებში. მეორე ტიპის შაქრიან დიაბეტს ოჯახური წინასწარგანწყობაც ახასიათებს.
ამ პათოლოგიის მთავარი რისკ-ფაქტორი სიმსუქნეა და დაავადებულთა 80-90% ჭარბწონიანი ან მსუქანია. სიმსუქნე ინსულინის მიმართ რეზისტენტობას იწვევს, ამიტომ ამ ადამიანების სისხლში შაქრის დონის ნორმის ფარგლებში შესანარჩუნებლად ძალიან დიდი რაოდენობით ინსულინია საჭირო.
ზოგი დაავადება და წამალი გავლენას ახდენს ორგანიზმის მიერ ამ ჰორმონის გამოყენებაზე და შესაძლოა მეორე ტიპის შაქრიანი დიაბეტის განვითარებას შეუწყოს ხელი. კორტიკოსტეროიდები (კუშინგის დაავადების დროს ან წამლის სახით მიღების გამო) და ორსულობა (ორსულთა დიაბეტი) ინსულინის მოხმარების დარღვევის ყველაზე ხშირი მიზეზებია. დიაბეტი შეიძლება განვითარდეს ზრდის ჰორმონის სიჭარბის ანუ აკრომეგალიის არსებობისას და ზოგიერთი ჰორმონწარმომქმნელი სიმსივნის დროს. მძიმე ან განმეორებითმა პანკრეატიტმა და კუჭქვეშა ჯირკვლის დამაზიანებელმა სხვა დაავადებებმა შეიძლება დიაბეტის ჩამოყალიბება გამოიწვიოს.
სიმპტომები
დიაბეტის ამ ორ ტიპს მსგავსი სიმპტომები აქვს. საწყისი გამოვლინებები დაკავშირებულია სისხლში შაქრის დონის მატების პირდაპირ ეფექტებთან. სისხლში შაქრის დონის 160-180 მგ/დლ-ზე მეტად მომატებისას გლუკოზა შარდში გამოიყოფა. შარდში შაქრის კონცენტრაცია კიდევ უფრო თუ იმატებს, თირკმლები დამატებით წყალსაც გამოყოფენ, რათა განაზავონ გლუკოზის ეს რაოდენობა. დიდი მოცულობის შარდის წარმოქმნის გამო, დიაბეტის მქონე ადამიანები ხშირად და ბევრს შარდავენ (პოლიურია), რაც თავის მხრივ წყურვილის გაძლიერებას იწვევს (პოლიდიფსია). შარდით დიდი რაოდენობით კალორიები იკარგება, ამიტომ დიაბეტით დაავადებულები წონაში იკლებენ, ამის ასანაზღაურებლად კი მადა იზრდება. სხვა სიმპტომებიდან აღსანიშნავია მხედველობის დაბინდვა, მოთენთილობა, გულისრევა და ფიზიკური დატვირთვის აუტანლობა.
პირველი ტიპი: პირველი ტიპის დიაბეტის დროს სიმპტომები უეცრად და მკვეთრად ვლინდება. სწრაფად შეიძლება განვითარდეს მდგომარეობა, რომელსაც დიაბეტური კეტოაციდოზი ეწოდება. ინსულინის გარეშე ორგანიზმის უჯრედების უმრავლესობას სისხლში არსებული გლუკოზის გამოყენება არ შეუძლია. მათ ფუნქციონირებისთვის ენერგია ესაჭიროებათ, ამიტომ სამარაგო წყაროს გამოყენებას იწყებენ. ცხიმოვანი უჯრედები იშლება და წარმოიქმნება ნაერთები – კეტონები. მათ მეტ-ნაკლებად შეუძლიათ უჯრედების ენერგიით მომარაგება, მაგრამ სისხლის მჟავიანობის მატებას (კეტოაციდოზს) იწვევენ. დიაბეტური კეტოაციდოზის პირველი ნიშნებია გაძლიერებული წყურვილი და შარდვა, წონაში კლება, გულისრევა, ღებინება, დაღლილობა და მუცლის ტკივილი – განსაკუთრებით ბავშვებში. სუნთქვა ღრმავდება და ჩქარდება, რადგან ორგანიზმი სისხლის მჟავიანობის გამოსწორებას ცდილობს. ამოსუნთქულ ჰაერს აცეტონის სუნი აქვს მასში არსებული კეტონების გამო. მკურნალობის გარეშე დიაბეტური კეტოაციდოზი კომაში შეიძლება გადაიზარდოს და სიკვდილით დასრულდეს, ზოგჯერ რამდენიმე საათშიც კი.
მეორე ტიპი: მეორე ტიპის დიაბეტის დროს დაავადების სიმპტომები შეიძლება დიაგნოზის დასმამდე წლების ან ათწლეულების მანძილზე არ გამოვლინდეს. სიმპტომები შესაძლოა მცირედ გამოხატული და ძნელად შესამჩნევი იყოს. გაძლიერებული შარდვა და წყურვილი თავიდან მსუბუქი ხარისხისაა და თანდათან იმატებს კვირების ან თვეების განმავლობაში. საბოლოოდ ვლინდება ძლიერი დაღლილობა, უფრო ხშირია მხედველობის დაბინდვა და გაუწყლოვნება.
ზოგჯერ, დიაბეტის ადრეულ სტადიაზე, სისხლში შაქრის დონე ძალიან ეცემა, რასაც ჰიპოგლიკემია ეწოდება.
მეორე ტიპის დიაბეტის დროს ინსულინი რაღაც რაოდენობით წარმოიქმნება, ამიტომ კეტოაციდოზი, როგორც წესი, არ ვითარდება. თუმცაღა, სისხლში შაქრის დონემ შეიძლება ძალიან მაღალ ციფრებს მიაღწიოს (ზოგჯერ 1000 მგ/დლ-საც კი გადააჭარბოს). ეს ხშირად რაიმე დამატებითი სტრესის გამო ხდება, მაგ., ინფექციის ან წამლის მიღების შედეგად. სისხლში გლუკოზის შემცველობის ძლიერი მატების დროს შესაძლოა მძიმე გაუწყლოვნება განვითარდეს, რაც ცნობიერების აბნევას, მოთენთილობასა და გულყრებს იწვევს. ამას არაკეტონური ჰიპერგლიკემიურ-ჰიპეროსმოლარული კომა ეწოდება.
გართულებები
შაქრიან დიაბეტს შეიძლება ძალიან მძიმე და გრძელვადიანი გართულებები მოჰყვეს. მათგან ზოგიერთი დაავადების დაწყებიდან რამდენიმე თვეში ვითარდება, თუმცა, უმრავლესობა რამდენიმე წლის შემდეგ იწყება. გართულებების დიდი ნაწილი პროგრესირებადია ანუ თანდათან მძიმდება. რაც უფრო კარგად აკონტროლებს ადამიანი სისხლში შაქრის დონეს, მით უფრო ნაკლებია რისკი, რომ ეს გართულებები განვითარდება ან გაუარესდება.
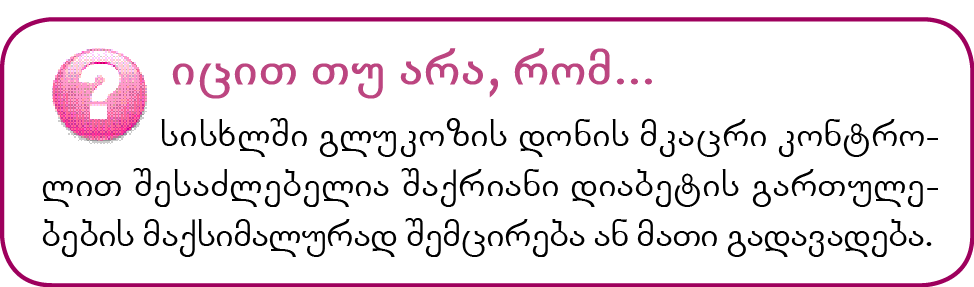
გართულებათა უმრავლესობა სისხლძარღვების დაზიანების შედეგია. დიდი ხნის განმავლობაში სისხლში გლუკოზის მაღალი დონის გამო როგორც მცირე, ისე დიდი სისხლძარღვები ვიწროვდება, რის გამოც ორგანიზმის მრავალ ნაწილში სისხლმომარაგება ირღვევა, ეს კი პრობლემებს იწვევს. სისხლძარღვების შევიწროებას შეიძლება რამდენიმე მიზეზი ჰქონდეს. წვრილი სისხლძარღვების კედლებზე შაქრისგან წარმოქმნილი ნივთიერებები გროვდება, რაც მათ გასქელებასა და ჟონვადობის ზრდას იწვევს. სისხლში გლუკოზის დონის ცუდად გაკონტროლების გამო იზრდება ცხიმოვანი ნივთიერებების შემცველობაც, შედეგად კი ათეროსკლეროზი და მსხვილ სისხლძარღვებში სისხლის მოძრაობის შეფერხება ვითარდება. ათეროსკლეროზი 2-6-ჯერ უფრო ხშირია და ადრე ვითარდება დიაბეტის მქონე ადამიანებში, ვიდრე ჯანმრთელ მოსახლეობაში.
დროთა განმავლობაში შაქრის დონის მატებამ და სისხლის მიმოქცევის მოშლამ შეიძლება დააზიანოს გული, თავის ტვინი, ფეხები, თვალები, თირკმლები, ნერვები და კანი, რაც გამოიწვევს სტენოკარდიას, გულის უკმარისობას, ინსულტს, სიარულის დროს ქვედა კიდურების მტკივნეულ სპაზმებს (ხანგამოშვებითი კოჭლობა), მხედველობის დაქვეითებას, თირკმლის უკმარისობას, ნერვების დაზიანებას (ნეიროპათიას) და კანის მხრივ პრობლემებს. გულის შეტევა და ინსულტი ბევრად ხშირია დიაბეტის მქონე ადამიანებში.
კანში სისხლის მიმოქცევის მოშლამ შესაძლოა წყლულებისა და ინფექციის განვითარება და ჭრილობების შეხორცების გაძნელება გამოიწვიოს. შაქრიანი დიაბეტის დროს განსაკუთრებით გაზრდილია ტერფებისა და ფეხების წყლულებისა და ინფექციების განვითარების რისკი. ძალიან ხშირად ზემოხსენებული დაზიანებები ნელა ან საერთოდ არ ხორცდება, რის გამოც შეიძლება ტერფის ან ფეხის ნაწილის ამპუტაცია გახდეს საჭირო.
დიაბეტის გამო ხშირდება ბაქტერიული და სოკოვანი ინფექციები, განსაკუთრებით კანის ინფექციები. როცა სისხლში შაქრის დონე მაღალია, თეთრი უჯრედების (ლეიკოციტების) მიკრობებთან ბრძოლის უნარი ირღვევა. ამის გამო ორგანიზმში განვითარებული ნებისმიერი ინფექცია უფრო მძიმედ მიმდინარეობს.
თვალების სისხლძარღვების დაზიანებამ სიბრმავე შეიძლება გამოიწვიოს (დიაბეტური რეტინოპათია). ლაზერული ოპერაციით შესაძლებელია ბადურას სისხლძარღვების ჟონვადობის შემცირება და მათი სამუდამო დაზიანების თავიდან აცილება. შესაბამისად, დიაბეტით დაავადებულებში თვალების პრობლემების დროულად აღმოსაჩენად აუცილებელია მათი გამოკვლევა წელიწადში ერთხელ.
შესაძლოა თირკმლების ფუნქციაც მოიშალოს, რაც მათ უკმარისობას გამოიწვევს და დიალიზი ან გადანერგვა გახდება საჭირო. ექიმები შაქრიანი დიაბეტით დაავადებულთა შარდში ცილის (ალბუმინის) არსებობას აფასებენ, რაც თირკმლის დაზიანების ადრეული ნიშანია. ამ ორგანოების მხრივ გართულებების საწყის ეტაპზევე პაციენტებს უნიშნავენ ანგიოტენზინის გარდამქმნელი ფერმენტის (აგფ) ინჰიბიტორებს, რომლებიც ანელებენ თირკმლების დაზიანებას.
ნერვების ფუნქციის მოშლა რამდენიმე სახით ვლინდება. ერთი ნერვის დაზიანების შემთხვევაში შეიძლება უეცრად გამოიხატოს ხელის ან ფეხის სისუსტე. მტევნების, ქვედა კიდურების ან ტერფების ნერვების დისფუნქციის შემთხვევაში კი (დიაბეტური პოლინეიროპათია), მგრძნობელობა ირღვევა და ვითარდება ჩხვლეტის, მწველი ტკივილის შეგრძნება და სისუსტე. კანის ნერვების დაზიანების გამო მისი ტრავმირება ხშირდება, რადგან ადამიანი კარგად ვერ გრძნობს დამაზიანებელ ზეწოლას ან ტემპერატურას.

დიაგნოზი
შაქრიანი დიაბეტის დიაგნოზი მაშინ ისმება, როცა სისხლში გლუკოზის დონე პათოლოგიურად მაღალია. ეს ანალიზი ხშირად პროფილაქტიკური გასინჯვების დროსაც კეთდება. სისხლში შაქრის შემცველობის განსაზღვრა განსაკუთრებით მნიშვნელოვანია მოხუცებში, რადგან შაქრიანი დიაბეტი ხშირდება ასაკის მატებასთან ერთად. ადამიანს შეიძლება ჰქონდეს დიაბეტი, განსაკუთრებით კი მისი მეორე ტიპი და სულაც არ იცოდეს ამის შესახებ. სისხლში შაქრის დონეს საზღვრავენ იმ პაციენტებშიც, ვისაც დიაბეტის სიმპტომები აქვს, მაგ., წყურვილის ან მადის გაძლიერება, გამოყოფილი შარდის რაოდენობის ზრდა. ამ ანალიზის ჩატარება აუცილებელია იმ შემთხვევაშიც, როცა პაციენტს აქვს დარღვევები, რომლებიც დიაბეტის გართულებებია, მაგ., ხშირი ინფექციები, წყლულები ტერფზე ან სოკოვანი ინფექციები.
შაქრის დონის განსაზღვრისთვის სისხლს დილით, უზმოზე იღებენ. ადამიანს ღამით საკვები არ უნდა ჰქონდეს მიღებული. თუმცა, ანალიზის გაკეთება ჭამის შემდეგაც შეიძლება. სისხლში შაქრის შემცველობის მატება საკვების მიღებასთან ერთად, რაღაც ფარგლებში ნორმალურია, მაგრამ ამან ძალიან დიდ ციფრებს არ უნდა მიაღწიოს. უზმოზე გლუკოზის დონე 126 მგ/დლ-ზე მეტი არასდროს არ უნდა იყოს, ჭამის შემდეგ კი – 200 მგ/დლ-ზე მეტი.
ექიმები სისხლში სპეციალური ცილის, ჰემოგლობინ-A1C-ს (გლიკირებული ჰემოგლობინის, HbA1C) შემცველობასაც საზღვრავენ. გლიკირებული ჰემოგლობინი მაშინ წარმოიქმნება, თუკი სისხლში შაქრის დონე რაღაც პერიოდის მანძილზეა მაღალი. დიაბეტის დიაგნოზის დასასმელად ეს ანალიზი ხშირად არ კეთდება, მაგრამ მისი მეშვეობით შესაძლებელია დიაგნოზის დადასტურება, თუკი სისხლში გლუკოზის რაოდენობა ძალიან მაღალი არ არის. ეს კვლევა ასახავს შაქრის საშუალო კონცენტრაციას გარკვეული დროის განმავლობაში.
ზოგ შემთხვევაში, მაგ., ორსული ქალების რუტინული სკრინინგისთვის გესტაციური (ორსულთა) დიაბეტის გამოსავლენად ან მოხუცებში, რომლებსაც დიაბეტის სიმპტომები აღენიშნებათ, მაგრამ უზმოზე სისხლში შაქრის დონე ნორმაში აქვთ, კეთდება სისხლის კიდევ ერთი ანალიზი – გლუკოზის ორალური ტოლერანტობის ტესტი. ეს კვლევა დაავადების სადიაგნოზოდ ყოველთვის არ გამოიყენება. მაგალითად, მისი ჩატარება არ არის საჭირო დიაბეტის ძალიან დაბალი რისკის მქონე ორსულებში. გლუკოზის ორალური ტოლერანტობის ტესტი გულისხმობს უზმოზე სისხლში შაქრის დონის განსაზღვრას და შემდეგ სპეციალური, დიდი რაოდენობით გლუკოზის შემცველი სითხის დალევას. ამის მერე 2-3 საათში კიდევ იღებენ სისხლს და ადგენენ, მასში შაქრის შემცველობა ზედმეტად ხომ არ გაზრდილა.
მკურნალობა
დიაბეტის მკურნალობა მოიცავს სპეციალური დიეტის დაცვას, ვარჯიშს, განათლებასა და პაციენტთა უმრავლესობისთვის წამლების მიღებასაც. თუკი სისხლში გლუკოზის დონე მკაცრად კონტროლდება, ნაკლებია გართულებების განვითარების რისკიც. შესაბამისად, დიაბეტის მკურნალობის მიზანია შაქრის დონის ნორმის ფარგლებში მაქსიმალურად მოქცევა. დიაბეტის ზოგი გართულების თავიდან აცილება მაღალი არტერიული წნევისა და ქოლესტეროლის შემცველობის დარეგულირებითაც შეიძლება. ასევე ეფექტურია ასპირინის დაბალი დოზით ყოველდღიურად მიღება.
დიაბეტის მქონე ადამიანებისთვის ძალიან მნიშვნელოვანია მეტის ცოდნა დაავადების შესახებ, იმის გაგება, თუ როგორ გავლენას ახდენს სწორი კვება და ვარჯიში სისხლში შაქრის დონეზე, როგორ არის შესაძლებელი გართულებების თავიდან აცილება. კვების, ვარჯიშის, გლუკოზის შემცველობის გაზომვისა და წამლების გამოყენების შესახებ მეტი ინფორმაციის მიღება შესაძლებელია ექთანებისგან, რომლებიც სწორედ დიაბეტის შესახებ პაციენტთა განათლებას ემსახურებიან.
დიაბეტით დაავადებულ ადამიანებს ყოველთვის თან უნდა ჰქონდეთ ან ეკეთოთ სამედიცინო იდენტიფიკაციის საშუალება (სამაჯური ან ყელსაბამი), რათა ჯანდაცვის სპეციალისტებმა იცოდნენ ამის შესახებ. ამ ინფორმაციის საფუძველზე მათ შეეძლებათ სიცოცხლის გადასარჩენად უმნიშვნელოვანესი მკურნალობა დროულად დაიწყონ, განსაკუთრებით კი ტრავმის ან შეცვლილი ცნობიერების შემთხვევაში.
სწორი კვება ძალიან მნიშვნელოვანია ორივე ტიპის შაქრიანი დიაბეტის დროს. ექიმები პაციენტებს ურჩევენ ჯანმრთელი, ბალანსირებული საკვების მიღებას და წონის ჯანსაღ ფარგლებში შენარჩუნებას. ზოგჯერ სწორი კვების გეგმის შესადგენად კარგია დიეტოლოგის კონსულტაციაც.
პირველი ტიპის დიაბეტის შემთხვევაში ჯანსაღი წონის შენარჩუნებით ინსულინის დიდი დოზის საჭიროება მცირდება. იგივე ხდება დაავადების მეორე ტიპის დროსაც: წონის დაკლება და ნორმის ფარგლებში შენარჩუნება ამცირებს წამლების მიღების აუცილებლობას. ზოგ შემთხვევაში, თუკი წონაში კლება მხოლოდ დიეტითა და ვარჯიშით ვერ ხერხდება, პაციენტებს შესაძლოა წამლები დაენიშნოთ ან კუჭის დაპატარავების ოპერაციაც კი ჩატარდეს.
ზოგადად, შაქრიანი დიაბეტის დროს დიდი რაოდენობით ტკბილი საჭმლის მიღება არ შეიძლება. ადამიანი რეჟიმის დაცვით უნდა იკვებებოდეს და ეცადოს, დიდი ხანი არ იყოს მშიერი ერთი ჭამიდან მეორემდე. ამ დაავადებას სისხლში ქოლესტეროლის დონის მატებაც ახასიათებს, ასე რომ, მნიშვნელოვანია ნაჯერი ცხიმების შეზღუდვა. ქოლესტეროლის შემცველობის დასარეგულირებლად წამლებიც შეიძლება გახდეს საჭირო.

წონის ჯანსაღ ფარგლებში შენარჩუნებისთვის და სისხლში შაქრის დონის გასაკონტროლებლად სასარგებლოა განსაზღვრული დატვირთვით ვარჯიშიც. გლუკოზის რაოდენობა მცირდება ვარჯიშის დროს, ასე რომ, დიაბეტით დაავადებული ადამიანი ყურადღებით უნდა იყოს და დროულად ამოიცნოს შაქრის კონცენტრაციის ზედმეტად დაცემის სიმპტომები. ზოგჯერ ხანგრძლივი ვარჯიშის დროს საჭიროა შაქრის შემცველი საკვების მცირე რაოდენობით მიღება, ინსულინის დოზის შემცირება ან ორივე ერთად. აუცილებელია მოწევისთვის თავის დანებება და ალკოჰოლის შეზღუდვა (არა უმეტეს ერთი ულუფისა დღეში ქალებისთვის, არა უმეტეს ორისა – კაცებისთვის).
დიაბეტური კეტოაციდოზი გადაუდებელი მდგომარეობაა, რადგან შეიძლება კომა და სიკვდილიც კი გამოიწვიოს. აუცილებელია ჰოსპიტალიზაცია, პაციენტი, როგორც წესი, ინტენსიური თერაპიის პალატაში ხვდება. ვენაში მას დიდი რაოდენობით ხსნარი გადაესხმება ელექტროლიტებთან, ნატრიუმთან, კალიუმთან, ქლორთან და ფოსფატთან ერთად, რათა ჩანაცვლდეს ის სითხე და ელემენტები, რაც ჭარბი შარდვით დაიკარგა. ინსულინიც ვენაში შეჰყავთ, რათა სწრაფად დაიწყოს მოქმედება და შესაძლებელი იყოს დოზის სწრაფად ცვლილება. ყოველ რამდენიმე საათში იზომება სისხლში შაქრის, კეტონებისა და ელექტროლიტების დონე, მის მჟავიანობასთან ერთად. ზოგჯერ მომატებული მჟავიანობის გამო დამატებითი მკურნალობაა საჭირო. თუმცაღა, სისხლში შაქრის დონის დარეგულირებისა და ელექტროლიტების გადასხმის შემდეგ, ხშირად ორგანიზმი მჟავა-ტუტოვან წონასწორობას თავად აღიდგენს ხოლმე.
არაკეტონური ჰიპერგლიკემიურ-ჰიპეროსმოლარული კომის მკურნალობა ძალიან ჰგავს დიაბეტური კეტოაციდოზისას. აუცილებელია დაკარგული სითხისა და ელექტროლიტების ჩანაცვლება. სისხლში შაქრის დონე ნორმის ფარგლებს ნელ-ნელა უნდა დაუბრუნდეს, რათა ტვინის შეშუპება არ განვითარდეს. გლუკოზის დარეგულირება ამ დროს უფრო ადვილია, ვიდრე დიაბეტური კეტოაციდოზის დროს. ამ დროს სისხლის მჟავიანობაც ნაკლებადაა დარღვეული.
ინსულინის ჩანაცვლებითი თერაპია
პირველი ტიპის დიაბეტის დროს, თითქმის ყოველთვის, აუცილებელია ინსულინის ჩანაცვლებითი თერაპია. ამასთან, ინსულინთერაპიას მეორე ტიპის მქონე პაციენტების საკმაოდ დიდი ნაწილი საჭიროებს. ინსულინი ორგანიზმში ინექციის გზით შეიყვანება. ამჟამად არ არსებობს ამ წამლის დასალევი ფორმა, რადგან ის კუჭში იშლება. ინსულინი ცხვირში შესასხურებელი სპრეის სახითაც გამოდიოდა, მაგრამ მისი წარმოება შეწყდა. ამჟამად სხვადასხვა კვლევის ფარგლებში ინსულინის დასალევი და კანზე დასაკრავი ახალი ფორმების მოსინჯვა მიმდინარეობს
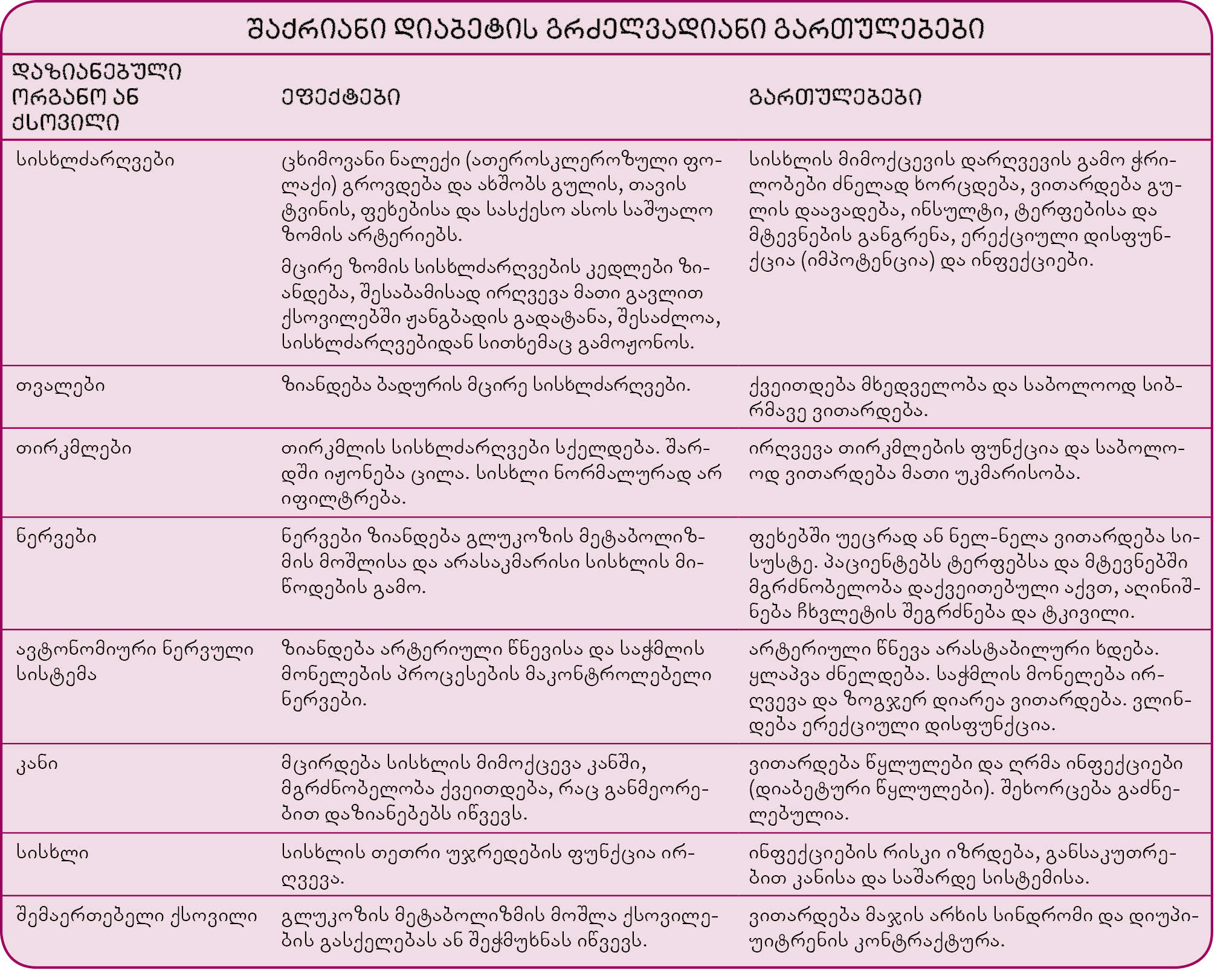
წამალი კანქვეშ, ცხიმოვან შრეში შეიყვანება, როგორც წესი მკლავზე, ბარძაყზე ან მუცლის წინა ზედაპირზე. ამისთვის სპეციალური, პატარა შპრიცები და ძალიან წვრილი ნემსები არსებობს, რის გამოც ინექცია თითქმის უმტკივნეულოა. მათთვის, ვისაც ნემსების ძალიან ეშინია, ჰაერის ტუმბოა შექმნილი, რომელსაც ინსულინი კანქვეშ შეჰყავს. არსებობს ინსულინის კალამიც. მასში ამ წამლის შემცველი კარტრიჯია მოთავსებული. იგი საკმაოდ მოსახერხებელია მედიკამენტის თან სატარებლად, განსაკუთრებით კი იმ შემთხვევაში, თუ ადამიანს დღეში რამდენჯერმე უწევს სახლის გარეთ წამლის გაკეთება. არსებობს ინსულინის ისეთი ტუმბოც, რომელსაც ეს პრეპარატი მუდმივად შეჰყავს სპეციალური რეზერვუარიდან კანში მოთავსებულ ნემსში. მედიკამენტის დამატებითი დოზების შეყვანა ავტომატურად, წინასწარ განსაზღვრულ დროს ან ხელით შეიძლება. ინსულინის ასეთი მოწყობილობით მიღება უფრო მსგავსია ორგანიზმში ამ ნივთიერების გამოყოფის ბუნებრივი რეჟიმისა. ზოგი ადამიანისთვის ტუმბო უფრო კარგი კონტროლის საშუალებაა, ზოგს კი აღიზიანებს მისი ტარება ან ნემსის შეყვანის ადგილას კანი უზიანდება. ინსულინის სამი ძირითადი ფორმა არსებობს, იმის მიხედვით თუ მისი მოქმედება რამდენად მალე იწყება და რამდენ ხანს გრძელდება:
- სწრაფად მოქმედი ინსულინი: მაგ., ინსულინ-რეგულარი, სწრაფად და ხანმოკლედ მოქმედია. მისი აქტივობა მაქსიმუმს შეყვანიდან 2-4 საათში აღწევს და სულ 6-8 საათი გრძელდება. ლისპრო, ასპარტი და გლულიზინი ინსულინ-რეგულარის სპეციალური, ყველაზე სწრაფი სახეებია, რომელთა მოქმედებაც მაქსიმალურ დონეს 1 საათში აღწევს და 3-5 საათი გრძელდება. სწრაფად მოქმედ ინსულინს ხშირად ის ადამიანები იყენებენ, ვისაც დღეში რამდენიმე ინექცია სჭირდება და იგი ჭამამდე 15-20 წუთით ადრე ან ჭამის შემდეგ, მაშინვე კეთდება.
- საშუალო ხანგრძლივობის ინსულინის (მაგ. ინსულინ-თუთიის სუსპენზია, ლენტე ან იზოფან-ინსულინის სუსპენზია) მოქმედება 1-3 საათში იწყება, მაქსიმალურ ეფექტს 6-10 საათში აღწევს და 18-26 საათი გრძელდება. ინსულინის ამ სახის გამოყენება შეიძლება დილით – დღის პირველი ნახევრის დოზის უზრუნველსაყოფად ან საღამოს – ღამის განმავლობაში საჭირო მარაგის შესაქმნელად.
- ხანგრძლივი მოქმედების ინსულინს (მაგ. ინსულინ-თუთიის გახანგრძლივებული მოქმედების სუსპენზია, ულტრა-ლენტე ან გლარგინი) პირველი რამდენიმე საათის განმავლობაში ძალიან მცირე ეფექტი აქვს, მაგრამ მისი მოქმედება 20-36 საათი გრძელდება, იმის მიხედვით, თუ ჩამოთვლილთაგან რომელ წამალს იყენებს ადამიანი.
ინსულინის პრეპარატები ოთახის ტემპერატურაზე თვეობით ძლებს, ამიტომ შესაძლებელია მათი თან ტარება, სამსახურში ან სამოგზაუროდ წაღება. თუმცა, ეს წამლები არ ინახება ძალიან მაღალ ან დაბალ ტემპერატურაზე.
ინსულინის ფორმის არჩევა საკმაოდ რთულია. გადაწყვეტილების მიღებამდე გასათვალისწინებელია შემდეგი ფაქტორები:
- რამდენად აქვს ადამიანს სურვილი და შესაძლებლობა, გაიზომოს შაქრის დონე სისხლში და შეცვალოს ინსულინის დოზა;
- რამდენად ცვალებადია მისი ცხოვრების ყოველდღიური რეჟიმი;
- რამდენად შესწევს ადამიანს დაავადების შესახებ სწავლისა და მისი არსის გაგების უნარი;
- რამდენად სტაბილურია სისხლში გლუკოზის შემცველობა დღის განმავლობაში და სხვადასხვა დღეებში.
ყველაზე მარტივი რეჟიმი მოიცავს საშუალო ხანგრძლივობის მოქმედების ინსულინის გაკეთებას დღეში ერთხელ. თუმცა, ამით სისხლში შაქრის დონე ყველაზე ნაკლებად კონტროლდება და შესაბამისად, ეს იშვიათადაა საუკეთესო გზა. უკეთესი კონტროლი მიიღწევა ორი სახის ინსულინის კომბინაციით, კერძოდ, სწრაფი და საშუალო ხანგრძლივობის მოქმედების ინსულინის ერთ დოზაში გაერთიანებით და დილით გამოყენებით. ასეთი მიდგომა ადამიანისგან უფრო მეტ ცოდნასა და უნარ-ჩვევებს მოითხოვს; სამაგიეროდ სისხლში გლუკოზის კონცენტრაცია უკეთესად რეგულირდება. შესაძლებელია ინსულინის ერთ-ერთი სახის ან ორივეს ერთად მეორეჯერ გაკეთება სადილის დროს ან ძილის წინ. გლიკემიის ყველაზე მკაცრი და ეფექტური კონტროლისთვის კი საუკეთესოა დილა-საღამოს სწრაფი და საშუალო ხანგრძლივობის მოქმედების ინსულინის გამოყენება, რასაც დღის განმავლობაში სწრაფად მოქმედი ინსულინის რამდენიმე ინექცია ემატება. ორგანიზმის საჭიროების მიხედვით შესაძლებელია დოზის ცვლილებაც. ეს რეჟიმი დაავადების ყველაზე მეტ ცოდნასა და დეტალების მიმართ დიდ ყურადღებას მოითხოვს, თუმცა, მიიჩნევა, რომ ის ინსულინით მკურნალობის საუკეთესო მეთოდია, განსაკუთრებით კი პირველი ტიპის დიაბეტის შემთხვევაში.
ზოგი ადამიანი, განსაკუთრებით მოხუცები, ყოველდღიურად ინსულინის ერთსა და იმავე დოზას იღებენ. სხვა პირები კი წამლის დოზას მიღებული საკვების, ფიზიკური დატვირთვისა და სისხლში შაქრის დონის მიხედვით ცვლიან. ამასთან, ინსულინის დოზის ცვლილება საჭიროა წონაში მატების ან დაკლების, ემოციური სტრესის ან ავადმყოფობის დროს, განსაკუთრებით კი ინფექციის შემთხვევაში. დროთა განმავლობაში ზოგ ადამიანს ამ წამლისადმი რეზისტენტობა უვითარდება. იმის გამო, რომ გარედან შეყვანილი ნივთიერება ზუსტად ორგანიზმში წარმოქმნილის მსგავსი არ არის, იმუნურმა სისტემამ შესაძლოა მის მიმართ ანტისხეულები წარმოქმნას. ეს უფრო იშვიათია ინსულინის ახალი პრეპარატების გამოყენებისას, თუმცა ანტისხეულებმა შესაძლოა ხელი შეუშალონ ამ წამლის მოქმედებას და ამიტომ, ძალიან დიდი დოზების გამოყენება ხდება საჭირო.
ინსულინის ინექციები კანსა და მის ქვეშ მდებარე ქსოვილსაც აზიანებს. იშვიათად ალერგიული რეაქცია ვითარდება, რაც მოიცავს ტკივილსა და წვის შეგრძნებას. აღნიშნულს ნემსის ჩხვლეტის ადგილას რამდენიმე საათით სიწითლე, ქავილი და შეშუპება მოჰყვება. ხშირად ინექციები ცხიმგროვების გაჩენას იწვევს, რის გამოც კანი ამოიბურცება ან პირიქით, ცხიმოვანი ქსოვილის დაშლას განაპირობებს, რაც კანზე ჩაღრმავებით ვლინდება. ამ პრობლემების თავიდან ასაცილებლად ბევრი ადამიანი ცვლის ინექციის ადგილს, მაგ., ერთ დღეს ბარძაყზე იკეთებენ, მეორე დღეს მუცელზე, მესამე დღეს მკლავზე და ა.შ.
ორალური ანტიჰიპერგლიკემიური საშუალებები
მეორე ტიპის დიაბეტის მქონე ადამიანებში ორალური (დასალევი) ანტიჰიპერგლიკემიური საშუალებების გამოყენებით შესაძლებელია სისხლში შაქრის დონის ადეკვატური დაქვეითება. თუმცა აღნიშნული ჯგუფის წამლები პირველი ტიპის დიაბეტის დროს ეფექტური არ არის. ამ მედიკამენტების რამდენიმე სახე არსებობს. სულფონილშარდოვანას წარმოებულები (მაგ. გლიბურიდი) და მეგლიტინიდები (მაგ. რეპაგლინიდი) პანკრეასში ინსულინის წარმოქმნას ასტიმულირებენ. ბიგუანიდები (მაგ. მეტფორმინი) და თიაზოლიდინდიონები (მაგ. როსიგლიტაზონი) გავლენას არ ახდენენ ინსულინის გამომუშავებაზე, მაგრამ ზრდიან ამ ნივთიერებისადმი ორგანიზმის მგრძნობელობას. ექიმმა შესაძლოა ამ უკანასკნელი წამლებიდან რომელიმე ცალკე, დამოუკიდებლად ან სულფონილშარდოვანას წარმოებულთან ერთად დანიშნოს. ამ წამლების კიდევ ერთი სახეა გლუკოზიდაზას ინჰიბიტორები, მაგ, აკარბოზა, რომელიც ნაწლავში გლუკოზის შეწოვას ანელებს და ასე მოქმედებს სისხლში შაქრის დონეზე.
ორალური ანტიჰიპერგლიკემიური საშუალებები მეორე ტიპის დიაბეტის დროს მაშინ ინიშნება, თუ დიეტა და ვარჯიში სისხლში გლუკოზის დონის მოსაწესრიგებლად საკმარისი არ არის. ამ წამლებს ხშირად დღეში ერთხელ, დილას, იღებენ; თუმცა, ზოგჯერ მათი დალევა ორჯერ ან სამჯერ არის საჭირო. თუკი ერთი მედიკამენტი საკმარისი არ არის, შეიძლება სხვა ჯგუფის წამალიც დაინიშნოს. მაშინ კი, როცა ორალური ანტიჰიპერგლიკემიური საშუალებები სისხლში შაქრის დონეს კარგად ვერ არეგულირებს, მათთან ერთად ან ცალკე ინსულინი ინიშნება.
მკურნალობის შედეგზე დაკვირვება (მონიტორინგი)
შაქრიანი დიაბეტის მკურნალობის უმნიშვნელოვანესი ნაწილია სისხლში გლუკოზის დონეზე მუდმივი დაკვირვება (მონიტორინგი). დიაბეტის მქონე პირებმა დიეტა, ფიზიკური დატვირთვა და წამლის დოზა ისე უნდა შეარჩიონ და ცვალონ, რომ გლუკოზის დონე ოპტიმალურ ფარგლებში იყოს. შესაბამისად, სისხლში შაქრის რაოდენობაზე მუდმივი დაკვირვებით ადამიანი ზემოხსენებული ცვლილებებისთვის საჭირო ინფორმაციას იღებს. იმის ლოდინი, თუ როდის გამოვლინდება სისხლში გლუკოზის მაღალი ან დაბალი შემცველობისთვის დამახასიათებელ სიმპტომები, ძალზე ცუდი "რჩევაა" და პაციენტს კატასტროფამდე მიიყვანს.
შაქრის დონის ცვლილებას ბევრი რამ იწვევს:
- საკვების მიღების თავისებურება (დიეტა)
- ფიზიკური დატვირთვა
- სტრესი
- ავადმყოფობა
- წამლები
- დღის პერიოდი
გლუკოზის შემცველობამ შესაძლოა მკვეთრად მოიმატოს, თუკი ადამიანი გაუთვითცნობიერებლად მიიღებს დიდი რაოდენობით ნახშირწყლების შემცველ საკვებს. ვარჯიშის შედეგ შაქრის დონე შეიძლება დაეცეს, რაც ტკბილის მიღების საჭიროებას განაპირობებს. ემოციური სტრესი, ინფექცია და ბევრი წამალი სისხლში გლუკოზის შემცველობას ზრდის. მრავალი ადამიანის ორგანიზმში გლუკოზის დონე იმატებს დილით ადრე, რადგან ამ დროს, ჩვეულებრივ, ზოგიერთი ჰორმონი გამოიყოფა (ზრდის ჰორმონი და კორტიკოსტეროიდები), რასაც განთიადის ფენომენი ეწოდება. სისხლში შაქრის დონემ შეიძლება ძალზე მაღალ ციფრებს მიაღწიოს, თუკი სისხლში მისი დაბალი შემცველობის საპასუხოდ ორგანიზმი დიდი რაოდენობით გლუკოზას გამოათავისუფლებს (სომოგის ეფექტი).
სისხლში შაქრის დონის გაზომვა ძალიან ადვილად შეიძლება როგორც სახლში, ისე ნებისმიერ ადგილას. გლუკოზის გასაზომ მოწყობილობათა (გლუკომეტრი) უმრავლესობას ერთი წვეთი სისხლი ესაჭიროება. ამისთვის ადამიანი თითის წვერზე პატარა სკარიფიკატორს იჩხვლეტს. მასზე დამაგრებული წვრილი ნემსი დიაბეტის მქონე პირმა თვითონ შეიძლება ჩაირჭოს კანში. შესაძლებელია ზამბარიანი სკარიფიკატორების გამოყენებაც, რომელზე თითის დაჭერითაც ნემსი სწრაფად და იოლად ჩხვლეტს კანს. უმრავლესობისთვის აღნიშნული პროცედურა თითქმის უმტკივნეულოა. მიღებული სისხლის წვეთი სპეციალურ ჩხირზე თავსდება, სადაც ქიმიური რეაქცია ხდება. მოწყობილობა აღრიცხავს ჩხირზე წარმართულ რეაქციას და ციფრულ ეკრანზე სისხლში შაქრის დონის მაჩვენებელი გამოისახება. გლუკომეტრების უმრავლესობა ავტომატურად შედეგებს აჩვენებს. ზოგი მოწყობილობით სისხლის აღება სხვა ადგილებიდანაც შეიძლება, მაგ., ხელიდან, წინამხრიდან, მხრიდან, ბარძაყიდან ან წვივიდან. გლუკომეტრები ზომით ბანქოს დასტაზე პატარაა.
არსებობს უფრო ახალი მოწყობილობაც, რომელსაც სისხლის წვეთის გარეშე, პირდაპირ კანის ზედაპირიდან შეუძლია შაქრის დონის განსაზღვრა. იგი ხელზე მაჯის საათის მსგავსად კეთდება და 15 წუთში ერთხელ ზომავს გლუკოზის შემცველობას. მასზე სიგნალის დაყენებაც შეიძლება, რომელიც ირთვება შაქრის დონის დაცემისას ან ძალიან გაზრდისას. ასეთ მოწყობილობას უარყოფითი მხარეებიც აქვს; კერძოდ, ის პერიოდულად სისხლის ანალიზით დაკალიბრებას საჭიროებს, აპარატმა შესაძლოა კანი გააღიზიანოს და შედარებით დიდი ზომის არის. გლუკოზის დონის მუდმივი განსაზღვრისთვის სხვა მოწყობილობებიც არსებობს. თუმცა, ისინი ხშირად არ გამოიყენება, რადგან ძვირია და არ არის დამტკიცებული, რომ გლუკომეტრებზე უკეთესია. გარკვეული გარემოებების არსებობისას ეს აპარატები ნაკლებად სანდოა, მაგ., მძიმე ჰიპოგლიკემიის დროს.
დიაბეტით დაავადებულთა უმრავლესობა შაქრის დონის მაჩვენებლებს მუდმივად უნდა იწერდეს და ინსულინის ან ორალური ანტიჰიპერგლიკემიური საშუალების დოზის შეცვლის შესახებ რჩევას ექიმს ან ექთანს უნდა ეკითხებოდეს. ბევრი ადამიანი თვითონ სწავლობს ინსულინის დოზის საჭიროებისდა მიხედვით შეცვლას.
მიუხედავად იმისა, შარდში გლუკოზის განსაზღვრაც არის შესაძლებელი, ეს მეთოდი მკურნალობის შედეგზე დასაკვირვებლად ან წამლის დოზის შესაცვლელად არ გამოდგება. შარდში გლუკოზის შემცველობა შესაძლოა სწორად არ ასახავდეს სისხლში მის დონეს. შაქრის შემცველობა შეიძლება ისე დაეცეს ან საკმაოდ მოიმატოს ისე, რომ შარდის ანალიზში არც კი აისახოს.
მკურნალობის შედეგზე დაკვირვებისთვის ექიმები სისხლის კიდევ ერთ ანალიზს იყენებენ, რომლის სახელწოდებაა ჰემოგლობინ-A1C (HbA1c). როცა გლუკოზის დონე მაღალია, სისხლში ჟანგბადის გადამტანი ჰემოგლობინის მოლეკულა იცვლება. ეს გარდაქმნა პირდაპირპროპორციულია შაქრის საშუალო შემცველობისა ხანგრძლივი დროის განმავლობაში. ამრიგად, სისხლში გლუკოზის განსაზღვრისაგან განსხვავებით, რომელიც გლუკოზის დონეს მოცემულ მომენტში ავლენს, ჰემოგლობინ-A1C-ის ანალიზით დგინდება, რამდენად კონტროლდებოდა შაქრის შემცველობა (რამდენად იყო სასურველ დონეზე) ბოლო რამდენიმე თვის განმავლობაში. დიაბეტით დაავადებულებში გლიკირებული ჰემოგლობინის სამიზნე დონეა 7%-ზე ნაკლები. ამის მიღწევა საკმაოდ ძნელია, მაგრამ რაც უფრო დაბალია ეს მაჩვენებელი, მით უფრო ნაკლებია გართულებების რისკიც. თუ ანალიზის პასუხი 9%-ზე მეტია, ეს ნიშნავს, რომ შაქრის შემცველობა ცუდად კონტროლდება, 12%-ზე მეტი კი ძალიან ცუდი კონტროლის მაჩვენებელია. შაქრიანი დიაბეტის მკურნალი სპეციალისტების აზრით, HbA1c-ის დონე 3-6 თვეში ერთხელ უნდა გაიზომოს. რამდენიმე კვირის განმავლობაში გლუკოზის საშუალო კონცენტრაციის დასადგენად ასევე გამოსადეგია გლუკოზასთან დაკავშირებული ამინმჟავას ფრუქტოზამინის ანალიზიც.

გართულებებზე დაკვირვება და მათი თავიდან აცილება
დაავადების დიაგნოზის დადგენისას და, სულ მცირე, წელიწადში ერთხელ ტარდება კვლევები დიაბეტის ისეთი გართულებების გამოსავლენად, როგორიცაა თირკმლის, თვალისა და ნერვების დაზიანება. ამ პრობლემების კიდევ უფრო გაუარესების თავიდან აცილება ან შენელება შესაძლებელია სისხლში შაქრის დონის მკაცრი კონტროლით ან მკურნალობაში წამლების ადრეული ჩართვით. ექიმთან ყოველი ვიზიტის დროს ფასდება გულის დაავადების რისკ-ფაქტორები, მაგ., არტერიული წნევის მატება ან სისხლში ქოლესტეროლის დონის გაზრდა. საჭიროების შემთხვევაში შესაბამისი სამკურნალოდ წამლები ინიშნება. დიაბეტით დაავადებულებში კიდევ ერთი ხშირი პრობლემაა ღრძილების ანთება (გინგივიტი), ამიტომ მნიშვნელოვანია რეგულარული ვიზიტი სტომატოლოგთან, კბილების გაწმენდა და მოვლა პროფილაქტიკის მიზნით.
ჰიპოგლიკემია: რთულია სისხლში შაქრის დონის კონტროლი, რათა იგი ზედმეტად არ გაიზარდოს. ყველაზე ძნელი გლუკოზის შემცველობის მკაცრ რეგულირებაში კი ის არის, რომ შესაძლოა იგი ძალიან დაეცეს და ჰიპოგლიკემია განვითარდეს. მნიშვნელოვანია სისხლში შაქრის ნაკლებობის დროულად ამოცნობა, რადგან ეს გადაუდებელი მდგომარეობაა და სწრაფ მკურნალობას მოითხოვს. სიმპტომებიდან აღსანიშნავია შიმშილის შეგრძნება, გულისცემის გახშირება, კანკალი, ოფლიანობა და აზროვნების გაძნელება. იმისთვის, რომ რაიმე დაზიანება ავიცილოთ თავიდან და სიმპტომებიც გაქრეს, აუცილებელია ორგანიზმში როგორმე მოხვდეს გლუკოზა. შემთხვევათა უმრავლესობაში ადამიანებს შეუძლიათ უბრალოდ შაქარი შეჭამონ. მისი თითქმის ყველანაირი სახეობა გამოდგება, მაგრამ გლუკოზა უფრო სწრაფად მოქმედებს, ვიდრე სუფრის შაქარი (ეს უკანასკნელი საქაროზას შეიცავს). დიაბეტის მქონე ადამიანებს ხშირად თან დააქვთ გლუკოზის აბები ან მისი შემცველი სითხის პატარა პაკეტები. ჰიპოგლიკემიის დროს შეიძლება რძის (შეიცავს ლაქტოზას, შაქრის ერთ-ერთ სახეობას), შაქრიანი წყლის, ხილის წვენის დალევა, ნამცხვრის ნაჭრის, რომელიმე ხილის შეჭმა ან რაიმე ტკბილი საკვების მიღება. უფრო მძიმე სიტუაციაში გადაუდებელი დახმარების ექიმებმა შესაძლოა ვენაში გლუკოზა შეიყვანონ.
ჰიპოგლიკემიის მკურნალობის კიდევ ერთი მეთოდია გლუკაგონის გამოყენება. იგი კუნთში კეთდება და ამ ჰორმონის მოქმედებით ღვიძლი სულ რამდენიმე წუთში გამოათავისუფლებს დიდი რაოდენობით გლუკოზას. დიაბეტის მქონე ადამიანებისთვის არსებობს პატარა, თან სატარებელი ნაკრებები, რომელშიც გლუკაგონიანი შპრიცია მოთავსებული გადაუდებელ სიტუაციაში გამოსაყენებლად.
მკურნალობის საცდელი მეთოდები
პირველი ტიპის დიაბეტის მკურნალობის საცდელ მეთოდებს კარგი პირი უჩანს. ერთი მათგანი მოიცავს სხეულის ორგანოებში ინსულინწარმომქმნელი უჯრედების გადანერგვას. ეს პროცედურა რუტინულად არ კეთდება, რადგან შემდეგ იმუნიტეტის დამთრგუნველი წამლების დანიშვნაა აუცილებელი, რათა ორგანიზმმა გადანერგილი უჯრედები არ მოიცილოს. უფრო ახალი მეთოდების გამოყენებამ შესაძლოა იმუნური სისტემის დათრგუნვის საჭიროება მოხსნას.
