- იმუნოდეფიციტი არის იმუნური სისტემის ფუნქციის დარღვევა, რომელიც იწვევს უჩვეულოდ მძიმედ და ხანგრძლივად მიმდინარე, ხშირად მორეციდივე ინფექციებს.
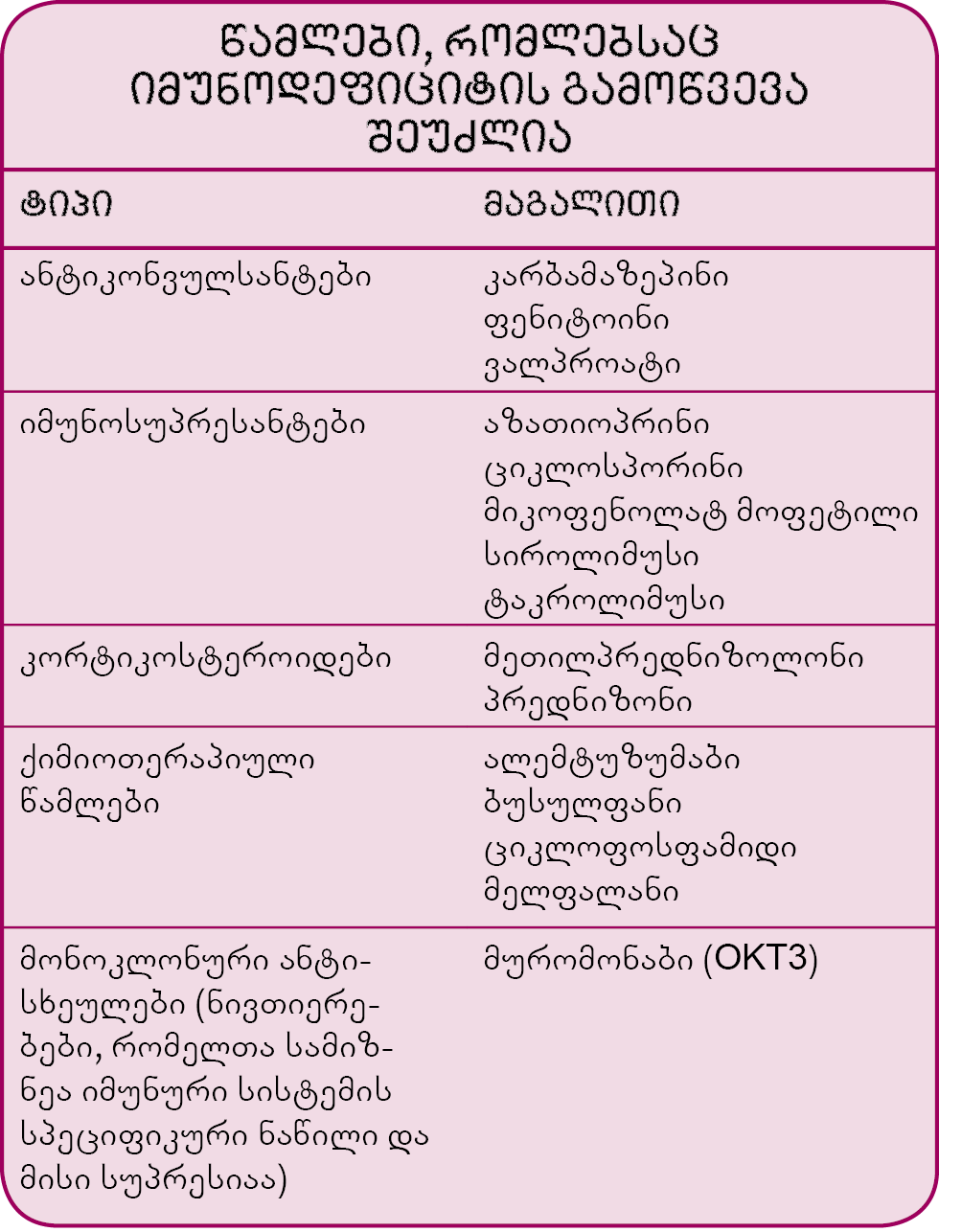
- იმუნოდეფიციტი, როგორც წესი, წამლის გამოყენების ან ხანგრძლივად მიმდინარე სერიოზული დაავადების (მაგალითად, კიბოს) შედეგია. იშვიათად ის მემკვიდრეობითია;
- უფრო ხშირია უჩვეულო ტიპის ან უჩვეულოდ მძიმედ მიმდინარეობის ინფექციები;
- იმუნოდეფიციტზე ეჭვის მიტანის საფუძველია სიმპტომები. კონკრეტული დაავადების დასადასტურებლად სისხლის ანალიზები ტარდება;
- ინფექციების საპროფილაქტიკოდ და სამკურნალოდ ანტიბიოტიკები გამოიყენება;
- ანტისხეულების (იმუნოგლობულინები) არარსებობის შემთხვევაში იმუნოგლობულინი ინიშნება;
- მძიმე დარღვევების დროს ღეროვანი უჯრედების ტრანსპლანტაციაა შესაძლებელი.
იმუნოდეფიციტური დარღვევებისას იმუნური სისტემა ვეღარ იცავს ორგანიზმს იმ უცხო ან არანორმალური უჯრედებისგან (ბაქტერია, ვირუსი, სოკო და სიმსივნური უჯრედი), რომლებიც ორგანიზმში იჭრება ან წარმოიქმნება. ამის შედეგად უჩვეულო ბაქტერიული, ვირუსული ან სოკოვანი ინფექციები ან კიბოს იშვიათი ფორმა ვითარდება.
იმუნოდეფიციტების ორ ტიპს განასხვავებენ:
- თანდაყოლილი (პირველადი): ეს დარღვევები დაბადებისთანავე ვლინდება და, როგორც წესი, მემკვიდრეობითია, ჩვეულებრივ, ადრეული ჩვილობის ან ბავშვობის პერიოდში ვლინდება. ცნობილია თანდაყოლილი იმუნოდეფიციტური დარღვევის 200-ზე მეტი ფორმა. ყველა მათგანი შედარებით იშვიათია;
- შეძენილი (მეორადი): ამ სახის დარღვევები სიცოცხლის მოგვიანებით ეტაპზე ვითარდება და ხშირად წამლის გამოყენების ან სხვა დაავადების – დიაბეტი ან ადამიანის იმუნოდეფიციტის ვირუსით (აივ) გამოწვეული ინფექცია – შედეგია. იმუნოდეფიციტის ეს ტიპი, თანდაყოლილთან შედარებით, უფრო ხშირია.
ზოგიერთი იმუნოდეფიციტური დაავადება სიცოცხლის ხანგრძლივობას ამცირებს, ზოგი მთელი სიცოცხლის განმავლობაში გრძელდება, თუმცა, სიცოცხლის ხანგრძლივობაზე არ მოქმედებს. დაავადებების მცირე ნაწილი მკურნალობით ან მის გარეშე იკურნება.
გამომწვევი მიზეზები
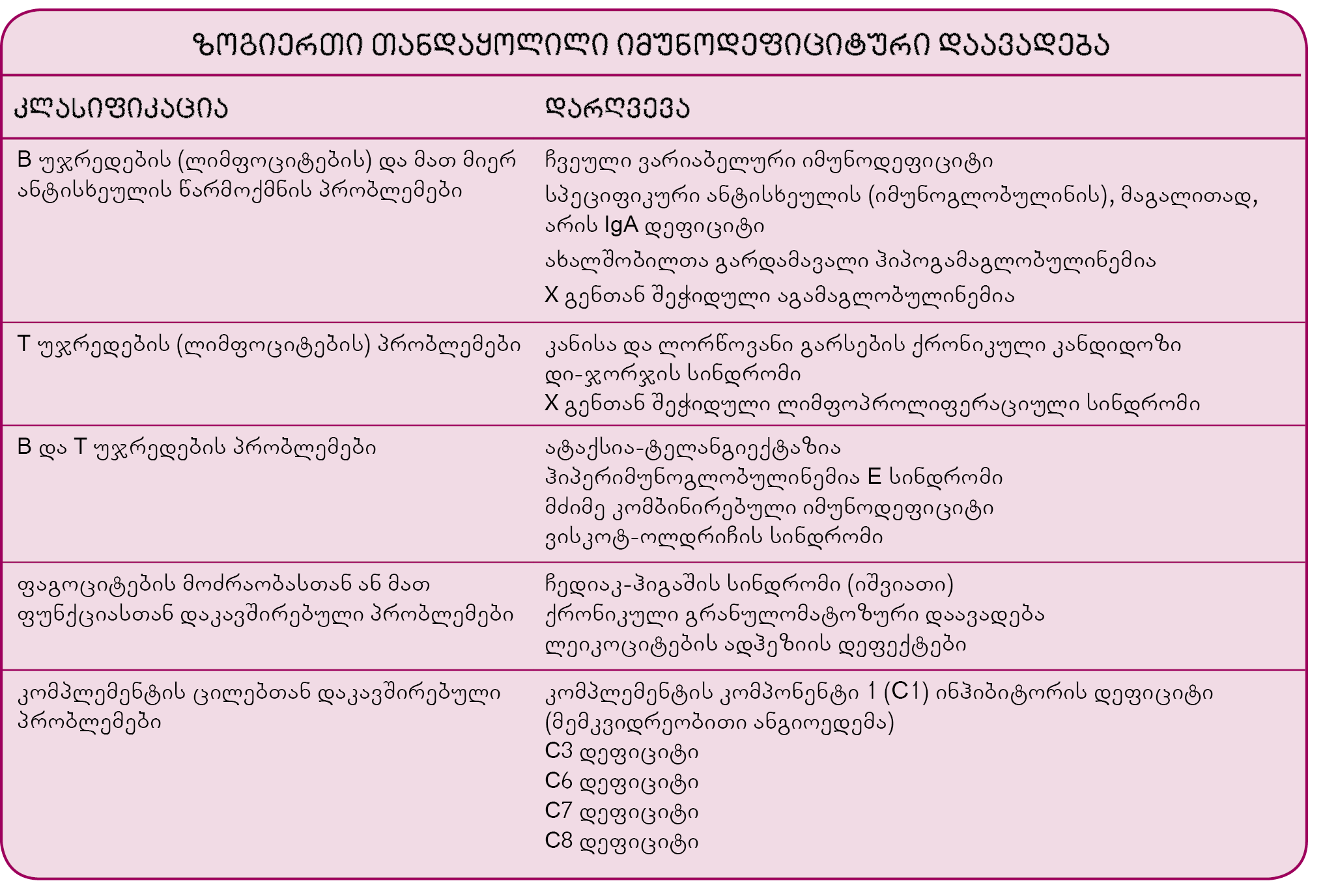
თანდაყოლილი იმუნოდეფიციტები: ამ სახის დაავადებებს გენეტიკური პათოლოგია იწვევს, რომელიც ხშირად X გენთან არის შეჭიდული, რის გამოც მხოლოდ ბიჭები ავადდებიან. ამიტომ იმუნოდეფიციტური დაავადებების მქონეთა დაახლოებით 60% მამაკაცია.
თანდაყოლილი იმუნოდეფიციტური დარღვევები იმის მიხედვით კლასიფიცირდება, თუ იმუნური სისტემის რომელი ნაწილია დაზიანებული:
- B უჯრედები (ლიმფოციტები), სისხლის თეთრი უჯრედების ტიპი, რომელიც ანტისხეულებს (იმუნოგლობულინები) გამოიმუშავებს;
- T უჯრედები (ლიმფოციტები), სისხლის თეთრი უჯრედების ტიპი, რომელიც იმუნურ სისტემას უცხო და არანორმალური უჯრედის ამოცნობასა და განადგურებაში ეხმარება;
- B და T უჯრედები;
- ფაგოციტები (უჯრედები, რომლებიც მიკროორგანიზმებს შთანთქავს და ანადგურებს);
- კომპლემენტის ცილები (ცილები, რომლებსაც მრავალი იმუნური ფუნქცია აკისრია, სახელდობრ: ბაქტერიებისა და სხვა უცხო უჯრედების განადგურება, სხვა იმუნური უჯრედებისთვის უცხო უჯრედების ამოცნობისა და შთანთქმის გაადვილება.
იმუნური სისტემის ფუნქციის დარღვევის მიზეზი ერთ შემთხვევაში მისი ამა თუ იმ კომპონენტის არარსებობაა, სხვა შემთხვევაში – ამ კომპონენტის რაოდენობის შემცირება ან მისი ფუნქციის მოშლა ან დაქვეითება. თანდაყოლილ იმუნოდეფიციტებს შორის ყველაზე ხშირად B უჯრედებთან დაკავშირებული პრობლემები გვხვდება. მათზე მოდის შემთხვევების ნახევარზე მეტი.
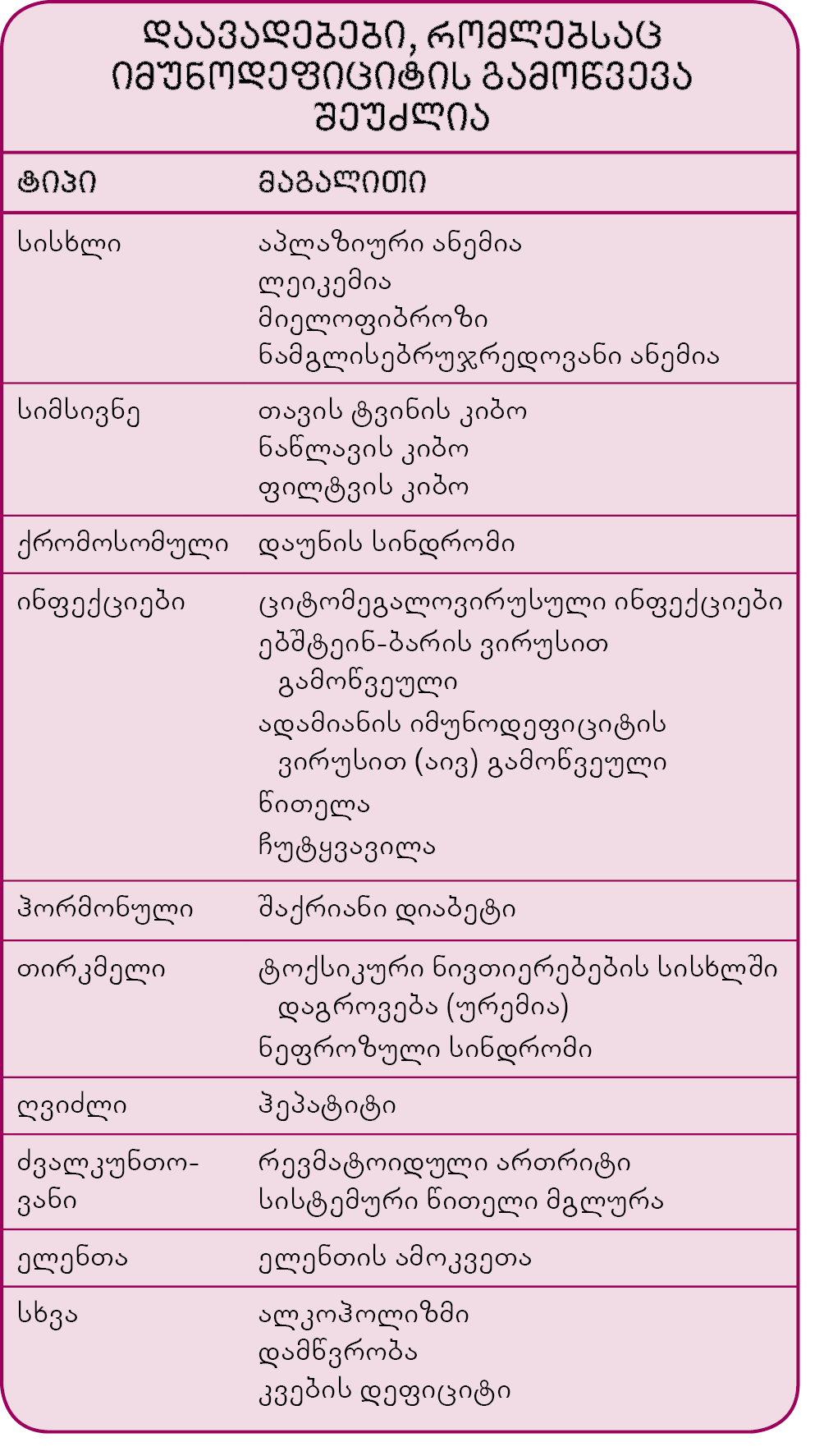
შეძენილი იმუნოდეფიციტები: ეს დარღვევები ყველაზე ხშირად წამლის გამოყენების შედეგად ვითარდება (უმეტესად იმუნოსუპრესიული საშუალებების, რომლებიც სერიოზული დაავადებების დროს ინიშნება). იმუნოსუპრესიული წამლები მიზანმიმართულად თრგუნავს იმუნურ სისტემას. მაგალითად, ზოგიერთი მათგანი ტრანსპლანტირებული ორგანოს ან ქსოვილის მოცილების თავიდან ასაცილებლად გამოიყენება. კორტიკოსტეროიდები, იმუნოსუპრესიული წამლების ერთ-ერთი სახე, ანთების შესაფერხებლად იხმარება მრავალი დაავადების, მათ შორის რევმატოიდული ართრიტის დროს. ამავე დროს, იმუნოსუპრესიული საშუალებები თრგუნავს ორგანიზმის ინფექციასთან ბრძოლის და, სავარაუდოდ, მის მიერ სიმსივნური უჯრედების განადგურების უნარსაც. იმუნური სისტემის დათრგუნვა და იმუნოდეფიციტური დაავადების გამოწვევა ქიმიოთერაპიას და რადიაციულ თერაპიასაც შეუძლია.
იმუნოდეფიციტი ვითარდება თითქმის ყველა ხანგრძლივად მიმდინარე დაავადების შედეგად. მაგალითად, დიაბეტი შეიძლება იმუნოდეფიციტური დაავადების მიზეზი გახდეს, რადგანაც სისხლში შაქრის მაღალი შემცველობის ფონზე სისხლის თეთრი უჯრედები სათანადოდ ვეღარ ფუნქციონირებს. ადამიანის იმუნოდეფიციტის ვირუსით (აივ) გამოწვეული ინფექციის შედეგი შეძენილი იმუნოდეფიციტის სინდრომია (შიდსი) – ყველაზე ხშირი და მძიმე – შეძენილ იმუნოდეფიციტურ დაავადებებს შორის.
კვების დეფიციტი: ნებისმიერი საკვები ნივთიერების ან მხოლოდ ერთ-ერთი მათგანის დეფიციტმა შეიძლება დაასუსტოს იმუნური სისტემა. ეს უკანასკნელი ხშირად ზიანდება იმ შემთხვევაშიც, თუ კვების დეფიციტის გამო წონაში კლება რეკომენდებული წონის 80%-ს მიაღწევს. თუ წონა რეკომენდებულის 70%-ზე ნაკლებია, როგორც წესი, სერიოზული დარღვევები ვითარდება.
სიმპტომები
იმუნოდეფიციტის მქონე პირებს ინფექციები ერთმანეთის მიყოლებით ემართებათ. პირველად, როგორც წესი, რესპირაციული ინფექცია აღინიშნება, რომელიც ხშირად მეორდება. ხშირია მძიმე ბაქტერიული ინფექციები, რომლებიც ხანგრძლივად და ხშირი რეციდივებით მიმდინარეობს, გართულებებს იწვევს. მაგალითად, ანგინა და გაციება შეიძლება პნევმონიად ტრანსფორმირდეს. თუმცა, ხშირი გაციება იმუნოდეფიციტური დარღვევის არსებობას არ გულისხმობს.
ხშირია კანისა და პირის ღრუს, თვალისა და საჭმლის მომნელებელი ტრაქტის ამომფენი გარსის ინფექციები. იმუნოდეფიციტის ადრეული ნიშანი შეიძლება იყოს აფთოზური სტომატიტი – პირის ღრუს სოკოვანი ინფექცია. პირის ღრუში შეიძლება განვითარდეს წყლულები. ასევე ხშირია ბაქტერიით ან ვირუსით გამოწვეული ყურისა და კანის ინფექციები. ბაქტერიულმა ინფექციამ (მაგალითად, სტაფილოკოკურმა) შეიძლება ჩირქით სავსე წყლულები (პიოდერმა), ვირუსულმა ინფექციამ კი მეჭეჭები გააჩინოს.
პაციენტების უმეტესობა წონაში იკლებს.
ჩვილებს ან პატარა ბავშვებს ხშირად აღენიშნებათ ქრონიკული დიარეა, შესაძლოა ზრდასა და განვითარებაში ჩამორჩენა. იმუნოდეფიციტი მით უფრო მძიმეა, რაც უფრო ადრეულ ასაკში ვლინდება სიმპტომები.
სხვა სიმპტომები ინფექციის სიმძიმესა და ხანგრძლივობაზეა დამოკიდებული.
დიაგნოზი
იმუნოდეფიციტზე ეჭვის მიტანის შემთხვევაში, იმუნური სისტემის პათოლოგიის დასადგენად საათანადო გამოკვლევები ტარდება. იმუნოდეფიციტი სავარაუდოა, თუ მძიმედ მიმდინარე და უჩვეულო ინფექცია ხშირად მეორდება ან როდესაც მძიმე ინფექციას იწვევს მიკრობი (მაგალითად, პნევმოცისტა ან ციტომეგალოვირუსი), რომელსაც ეს არ ახასიათებს. იმუნოდეფიციტის არსებობაზე ეჭვის მიტანა ფიზიკური გამოკვლევის მონაცემების საფუძველზეც შეიძლება. ხშირია გამონაყარი, თმის ცვენა, ქრონიკული ხველა, წონაში კლება და ღვიძლისა და ელენთის გადიდება. იმუნოდეფიციტის ზოგიერთი ფორმის დროს ლიმფური კვანძები და ნუშისებრი ჯირკვლები შეიძლება ძალიან მცირე ზომისა იყოს, ზოგის დროს შეიძლება ლიმფური კვანძები შეშუპდეს. ზოგჯერ ესა თუ ის სიმპტომი შეიძლება კონკრეტული დაავადების არსებობაზე მიუთითებდეს.
ექიმი, იმუნოდეფიციტური დაავადების ტიპის დასადგენად უნდა დაიტერესდეს, რა ასაკში დაიწყო განმეორებითი ან უჩვეულო ინფექციები. 6 თვემდე ასაკში განვითარებული ინფექცია, როგორც წესი, T უჯრედების პათოლოგიაზე მიუთითებს. უფრო მეტი ასაკის ბავშვებში განვითარებული ინფექცია, როგორც წესი, B უჯრედებისა და ანტისხეულების წარმოქმნის პათოლოგიაზე მიუთითებს. ინფექციის ტიპი ექიმს ეხმარება იმუნოდეფიციტური დარღვევის სახის დადგენაში.
ექიმი პაციენტისგან იღებს ინფორმაციას რისკ-ფაქტორების შესახებ, როგორიცაა დიაბეტი, გარკვეული წამლების მიღება, ტოქსიკურ ნივთიერებებთან კონტაქტი და იმუნოდეფიციტური დარღვევის მქონე ახლო ნათესავები (ოჯახური ისტორია). იმის დასადგენად, არის თუ არა გამომწვევი მიზეზი აივ ინფექცია, იკრიბება ინფორმაცია პაციენტის სქესობრივი კონტაქტების შესახებ წარსულსა და აწმყოში, აგრეთვე ინტრავენური წამლების მოხმარების თაობაზე.
ტესტები: ლაბორატორიული ტესტები საჭიროა იმუნოდეფიციტის დიაგნოზის დასადასტურებლად და იმუნოდეფიციტური დაავადების ტიპის დასადგენად. სისხლის ნიმუშის ანალიზი ტარდება სისხლის თეთრი უჯრედების მთლიანი რაოდენობისა და მისი თითოეული ტიპის უჯრედების პროცენტული შემცველობის განსაზღვრისათვის. სისხლის თეთრი უჯრედების პათოლოგიის ამოსაცნობად იყენებენ მიკროსკოპული გამოკვლევას. ისაზღვრება ანტისხეულებისა და კომპლემენტის ცილების დონე, სისხლის წითელი უჯრედებისა და თრომბოციტების რაოდენობა. თუ რომელიმე შედეგი ნორმის ფარგლებს სცდება, როგორც წესი, დამატებითი გამოკვლევები ინიშნება.
T უჯრედების პათოლოგიით გამოწვეული იმუნოდეფიციტის დროს შესაძლოა კანის ტესტის ჩატარება გახდეს საჭირო. კანის ტესტი ჰგავს ტუბერკულინის კანის სინჯს, რომელიც ტუბერკულოზის სკრინინგისთვის გამოიყენება. კანის ქვეშ შეჰყავთ ფართოდ გავრცელებული ინფექციური გამომწვევიდან (როგორიც არის სოკო) აღებული ცილების მცირე რაოდენობა. თუ კანზე 48 საათში განვითარდა რეაქცია (სიწითლე, სიმხურვალე და შეშუპება), ეს იმას ნიშნავს, რომ T უჯრედები ნორმალურად ფუნქციონირებს. რეაქციის არარსებობა, T უჯრედების პათოლოგიას ხდის სავარაუდოდ.
იმ პირებს, რომელთა ოჯახებშიც მემკვიდრული იმუნოდეფიციტური დარღვევის გენის მატარებლობაა დადგენილი, ურჩევენ გენეტიკური ტესტის ჩატარებას იმის დასადგენად, ატარებენ თუ არა ისინი ამ დაავადების გენს და როგორია დაავადების მომავალი თაობისთვის გადაცემის ალბათობა. ტესტირებამდე მიზანშეწონილია გენეტიკოსის კონსულტაცია. ზოგიერთი იმუნოდეფიციტური დაავადების, მაგალითად, X-თან შეჭიდული აგამაგლობულინემიის, ვისკოტ-ოლდრიჩის სინდრომის, მძიმე კომბინირებული იმუნოდეფიციტისა და ქრონიკული გრანულომატოზის არსებობა შეიძლება ნაყოფშიც დადასტურდეს, საშვილოსნოში ნაყოფის გარშემო არსებული სითხის (ამნიონური სითხე) ნიმუშის ან ნაყოფის სისხლის (პრენატალური ტესტირება) გამოკვლევით. ასეთი გამოკვლევები რეკომენდებულია იმ პირთათვის, ვისაც იმუნოდეფიციტური დარღვევის ოჯახური ისტორია აქვს; ამ დროს ოჯახის წევრებს შეიძლება აღმოაჩნდეთ მუტაცია.
პრევენცია და მკურნალობა
შესაძლებელია იმუნოდეფიციტის ზოგიერთი გამომწვევის თავიდან აცილება ან მკურნალობა. ამისი მაგალითებია:
- აივ ინფექციია: რეკომენდაციებმა უსაფრთხო სექსისა და ინტრავენური ინექციისთვის ნემსების ერთჯერადად მოხმარების შესახებ შეიძლება შეამციროს ინფექციის გავრცელება;
- კიბო: წარმატებული მკურნალობა, როგორც წესი, იმუნური სისტემის ფუნქციონირებას აღადგენს, თუ ადამიანი იმუნოსუპრესიული საშუალებებით მკურნალობის გაგრძელებას არ საჭიროებს;
- დიაბეტი: სისხლში შაქრის დონის გულდასმით კონტროლი აუმჯობესებს სისხლის თეთრი უჯრედების ფუნქციონირებას და, შესაბამისად, ინფექციის თავიდან აცილების ალბათობას.
ინფექციის პრევენციისა და მკურნალობის სტრატეგიები იმუნოდეფიციტური დაავადების ფორმაზეა დამოკიდებული. მაგალითად, ანტისხეულების დეფიციტის მქონე ადამიანებს ბაქტერიული ინფექციის განვითარების მაღალი რისკი აქვთ. ამ რისკის შემცირება შესაძლებელია შემდეგი ღონისძიებებით:
- იმუნური გლობულინების (ნორმალური იმუნური სისტემის მქონე ადამიანებიდან მიღებული ანტისხეულები) სამკურნალოდ გამოყენება პერიოდულად ინტრავენური შეყვანის გზით;
- სათანადო პირადი ჰიგიენა (მათ შორის კბილების კარგი მოვლა);
- უმი საკვების მიღებისთვის თავის არიდება;
- სასმელად მხოლოდ ბოთლის წყლის გამოყენება;
- დაინფიცირებულ ადამიანებთან კონტაქტისთვის თავის არიდება.
- ცხელების ან ინფექციისთვის დამახასიათებელი სხვა ნიშნების გაჩენის შემთხვევაში, ქირურგიული და სტომატოლოგიური პროცედურების ჩატარებამდე, რომელთა დროსაც ბაქტერიების სისხლში მოხვედრაა შესაძლებელი, დაუყოვნებლივ ინიშნება ანტიბიოტიკი.
- თუ იმუნოდეფიციტი ზრდის ვირუსული ინფექციების განვითარების რისკს (რასაც ადგილი აქვს T უჯრედული პათოლოგიებით გამოწვეული იმუნოდეფიციტების დროს), ინფექციის პირველივე ნიშნების გამოვლენისთანავე გამოიყენება ანტივირუსული წამლები, როგორიც არის ამანტადინი გრიპისთვის ან აციკლოვირი ჰერპესისთვის ან ჩუტყვავილასთვის. ასეთი ტიპის მკურნალობამ შეიძლება სიცოცხლე შეუნარჩუნოს პაციენტს.
- თუ დაავადება (მაგალითად, მძიმე კომბინირებული იმუნოდეფიციტები) სერიოზული ინფექციების ან ცალკეული ინფექციის განვითარების რისკს ზრდის, ანტიბიოტიკების წინასწარი მიღებით პრევენცია შესაძლებელია.
- თუ იმუნოდეფიციტური დარღვევა არ მოქმედებს ანტისხეულების წარმოქმნაზე, შესაძლებელია ვაქცინაცია. თუმცა, იმ პირებს შორის, რომელთაც B ან T უჯრედული პათოლოგია აქვთ, მხოლოდ დახოცილი (და არა ცოცხალი) ვირუსული ან ბაქტერიული ვაქცინის გამოყენება შეიძლება. ცოცხალმა მიკრობმა ასეთ ადამიანებში შეიძლება ინფექციის განვითარება გამოიწვიოს. ცოცხალი ვაქცინებია: როტავირუსის ვაქცინები, ორალური პოლიოვირუსის ვაქცინა, წითელა-ყბაყურა-წითურას ვაქცინა, ჩუტყვავილა (ვარიცელა) ვაქცინა და კალმეტ-გერენის ბაცილის (BCG) ვაქცინა. თუ პაციენტს ანტისხეულების წარმოქმნა შეუძლია, მისთვის და მისი ოჯახის წევრებისთვის რეკომენდებულია წელიწადში ერთხელ გრიპის საწინააღმდეგო ვაქცინაციის ჩატარება.
- ზოგიერთი იმუნოდეფიციტური დარღვევის, განსაკუთრებით მძიმე კომბინირებული იმუნოდეფიციტის კორექცია შესაძლებელია ღეროვანი უჯრედების ტრანსპლანტაციით. ღეროვანი უჯრედები, როგორც წესი, ძვლის ტვინიდან, ზოგჯერ სისხლიდანაც (მათ შორის ჭიპლარის სისხლიდან) მიიღება. ღეროვანი უჯრედების ტრანსპლანტაცია ხელმისაწვდომია ზოგიერთ მსხვილ სამედიცინო ცენტრში. ის, ჩვეულებრივ, მხოლოდ მძიმე დარღვევების დროს გამოიყენება.
- თიმუსის ქსოვილის ტრანსპლანტაცია ზოგჯერ კარგ შედეგს იძლევა. გენური თერაპია ეფექტურია მხოლოდ ზოგიერთი თანდაყოლილი იმუნოდეფიციტის დროს, თუმცა, ლეიკემიის განვითარების რისკის გამო, ის ფართოდ არ გამოიყენება.