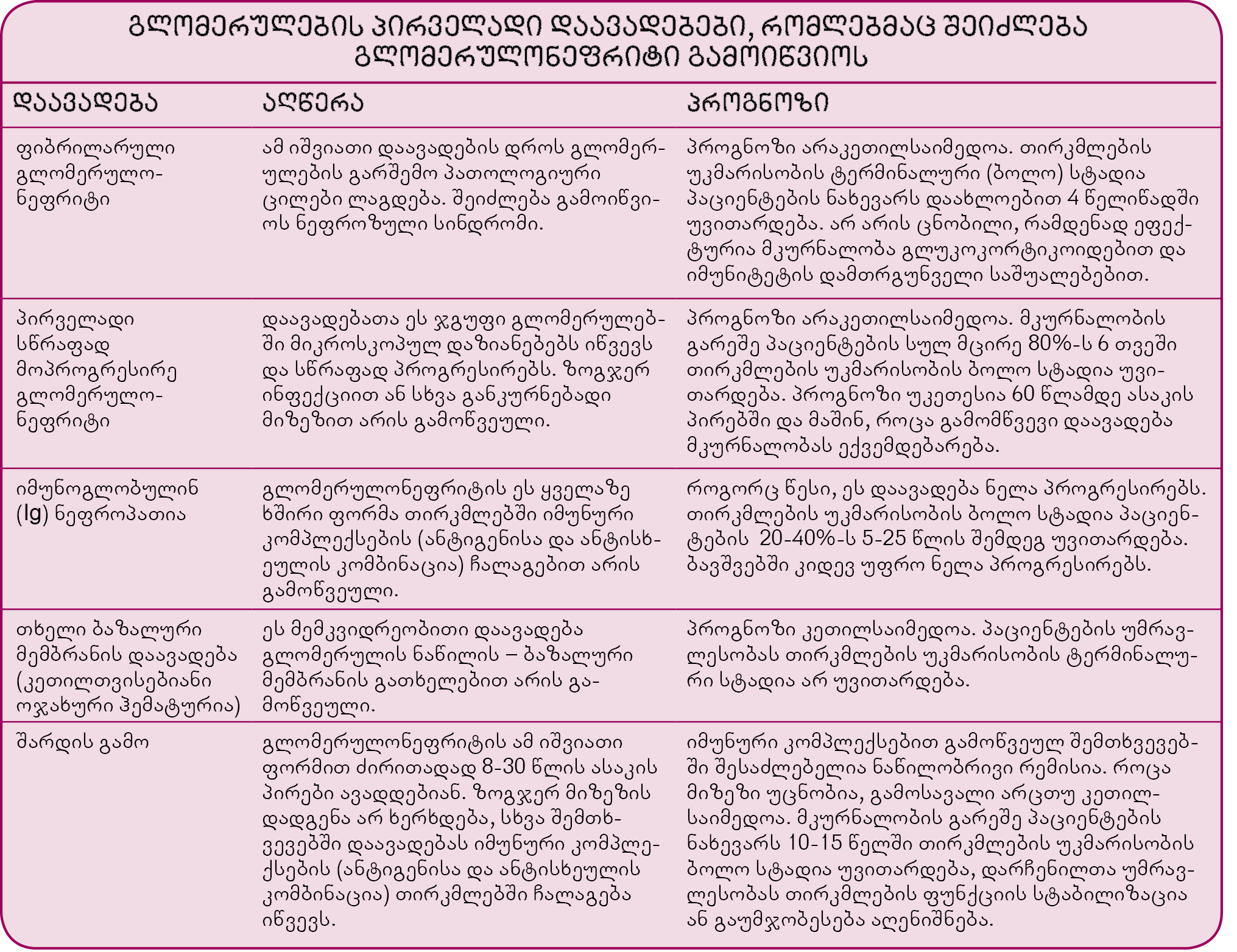
გლომერულონეფრიტი, ანუ ნეფრიტული სინდრომი გლომერულების დაავადებაა (უწვრილესი სისხლძარღვების გროვები თირკმელში, რომელთა ფორებშიც სისხლი იფილტრება). მას ახასიათებს სხეულის შეშუპება, არტერიული სისხლის წნევის მომატება და შარდში სისხლის წითელი უჯრედების არსებობა.
- გლომერულონეფრიტი შეიძლება მრავალმა დაავადებამ გამოიწვიოს – ინფექციურმა, მემკვიდრულმა ან ავტოიმუნურმა.
- ადამიანს შეიძლება აწუხებდეს შეშუპება, თავის ტკივილი, მხედველობის დარღვევები, გულყრები.
- დიაგნოზი შარდისა და სისხლის ანალიზების, ზოგჯერ გამოსახულებითი კვლევებისა და თირკმლების ბიოფსიის შედეგებს ეფუძნება.
- ამ დაავადების დროს საჭიროა მარილის, ცილის მიღების შეზღუდვა და შარდმდენების ან ანტიბიოტიკების გამოყენება თირკმლების ფუნქციის აღდგენამდე.
გლომერულონეფრიტი შეიძლება დროის მოკლე პერიოდში განვითარდეს (მწვავე გლომერულონეფრიტი) ან ნელა დაიწყოს და გაღრმავდეს (ქრონიკული). ბავშვების 1%-სა და ზრდასრულების 10%-ში იგი გარდაიქმნება სწრაფად პროგრესირებად გლომერულონეფრიტად, რომლის დროსაც გლომერულების უმრავლესობა ზიანდება და თირკმლების უკმარისობა ვითარდება.
მიზეზები
გლომერულონეფრიტი შეიძლება იყოს პირველადი, როდესაც მხოლოდ თირკმლებია დაზიანებული, ან მეორადი – სხეულის სხვა ნაწილებში განვითარებული დაავადებით გამოწვეული.
მწვავე გლომერულონეფრიტი ხშირად ბაქტერიის (სტრეპტოკოკის) მიერ გამოწვეული ყელის ან კანის ინფექციის გართულებაა. ასეთ შემთხვევაში მას პოსტსტრეპტოკოკული გლომერულონეფრიტი ეწოდება. ის, როგორც წესი, 2-10 წლის ასაკის ბავშვებში ვითარდება ინფექციის გადატანის შემდეგ. მწვავე გლომერულონეფრიტი სხვა მიკროორგანიზმებმაც შეიძლება გამოიწვიოს: ბაქტერიებმა – სტაფილოკოკმა და პნევმოკოკმა, ჩუტყვავილას ვირუსმა და პარაზიტულმა ინფექციებმა, მაგალითად, მალარიამ; ეს ე.წ. პოსტინფექციური გლომერულონეფრიტია. მწვავე გლომერულონეფრიტის გამომწვევი არაინფექციური მიზეზებიდან აღსანიშნავია: მემბრანოპროლიფერაციული გლომერულონეფრიტი, იმუნოგლობულინი A (IgA) ნეფროპათია, თხელი ბაზალური მემბრანის დაავადება, ჰენოხ-შონლაინის პურპურა, სისტემური წითელი მგლურა, კრიოგლობულინემია, გუდპასჩერის სინდრომი და ვეგენერის გრანულომატოზი.
მწვავე გლომერულონეფრიტი, რომელიც სწრაფად პროგრესირებად გლომერულონეფრიტად გარდაიქმნება, ხშირად პათოლოგიური იმუნური რეაქციითაა გამოწვეული.

ქრონიკულ გლომერულონეფრიტს ხშირად იგივე მიზეზები იწვევს, რაც მწვავეს – იმუნოგლობულინი A ნეფროპათია ან მემბრანოპროლიფერაციული გლომერულონეფრიტი. ზოგჯერ მწვავე გლომერულონეფრიტი არ იკურნება და ქრონიკულში გადადის. ხანდახან ეს დაავადება მემკვიდრული ნეფრიტითაა გამოწვეული, გენეტიკური დაავადებით. ხშირად ქრონიკული გლომერულონეფრიტის მიზეზის დადგენა ვერ ხერხდება.
სიმპტომები
მწვავე გლომერულონეფრიტის მქონე ადამიანების ნახევარს სიმპტომები არ აღენიშნება. სხვა შემთხვევაში პირველ რიგში ვლინდება: შეშუპება სითხის შეკავების გამო, შარდის მოცულობის შემცირება და მუქი ფერის შარდი მასში სისხლის არსებობის შედეგად. შეშუპება შესაძლოა თავდაპირველად სახესა და ქუთუთოებზე გამოვლინდეს, შემდეგ ფეხებზეც გადავიდეს. თირკმლების ფუნქციონირების დაქვეითებასთან ერთად არტერიული წნევა მატულობს. ამ უკანასკნელმა და ტვინის შეშუპებამ შეიძლება თავის ტკივილი, მხედველობის დარღვევები და ტვინის ფუნქციონირების უფრო სერიოზული მოშლა გამოიწვიოს (გულყრები, კომა). მოხუცებში უფრო ხშირია არასპეციფიკური სიმპტომები, მაგალითად, გულისრევა, შეუძლოდ ყოფნა.
სწრაფად პროგრესირებადი გლომერულონეფრიტის პირველი სიმპტომებია სისუსტე, დაღლილობა და მაღალი ტემპერატურა. ხშირია უმადობა, გულისრევა, ღებინება, მუცლისა და სახსრების ტკივილი. პაციენტების 50%-ს, თირკმლების უკმარისობის განვითარებამდე ერთი თვით ადრე, გრიპის მსგავსი სიმპტომები აქვს. აღინიშნება შეშუპება და, როგორც წესი, გამოყოფილი შარდის რაოდენობა მკვეთრად არის შემცირებული. არტერიული წნევის მომატება არც ისე ხშირია, წნევის მაჩვენებლები ძალიან მაღალი არ არის.
ქრონიკული გლომერულონეფრიტის სიმპტომები ძალიან მსუბუქად არის გამოხატული, ამიტომაც ის დიდი ხნის მანძილზე შეუმჩნეველი რჩება პაციენტისთვის. შესაძლებელია შეშუპება, ხშირია არტერიული წნევის მომატება. ამ დაავადებამ შეიძლება თირკმლების უკმარისობა გამოიწვიოს. ამ უკანასკნელის სიმპტომებია ქავილი, საერთო სისუსტე, უმადობა, გულისრევა, ღებინება და სუნთქვის გაძნელება.
დიაგნოზი
მწვავე გლომერულონეფრიტის არსებობაზე ეჭვი იბადება მისთვის დამახასიათებელი სიმპტომების გამოვლენის, ანალიზებში თირკმლების ფუნქციის დაქვეითებისთვის ტიპური ცვლილებების ან შარდში სისხლის აღმოჩენის შემთხვევაში. დაავადების არსებობის ალბათობა განსაკუთრებით მაღალია, თუ პაციენტს ყელის სტრეპტოკოკული ან სხვა რაიმე ინფექცია აქვს გადატანილი. ანალიზებში აღინიშნება ცილისა და სისხლის წითელი უჯრედების სხვადასხვა რაოდენობა შარდში, აგრეთვე, თირკმლების ფუნქციის მოშლის სხვა ნიშნები, მაგალითად, შარდოვანასა და კრეატინინის (ნარჩენი ნივთიერებების) დონის მომატება სისხლში.
სწრაფად პროგრესირებადი გლომერულონეფრიტის მქონე ადამიანების შარდის მიკროსკოპით გამოკვლევისას თითქმის ყოველთვის ჩანს ცილინდრები (სისხლის წითელი ან თეთრი უჯრედების გროვები). სისხლის ანალიზში შეიძლება იყოს ანემია და, ხშირად – სისხლის თეთრი უჯრედების მომატებული რაოდენობა. როცა ექიმს ეჭვი გლომერულონეფრიტზე მიაქვს, როგორც წესი, თირკმლის ბიოფსია კეთდება დიაგნოზის დასადასტურებლად, მიზეზის დასადგენად, ნაწიბუროვანი ქსოვილის მოცულობის შესაფასებლად და იმის გასარკვევად, არის თუ არა მდგომარეობა გამოსწორებადი. თირკმლის ბიოფსიის დროს ნემსი რომელიმე თირკმელში შეჰყავთ ულტრაბგერის ან კომპიუტერული ტომოგრაფიის კონტროლით და ქსოვილის პატარა ნიმუშს იღებენ. მიუხედავად იმისა, რომ ეს ინვაზიური პროცედურაა და გართულებებიც შეიძლება მოჰყვეს, ის, ჩვეულებრივ, უსაფრთხოა.
ზოგჯერ მიზეზის დასადგენად სხვა კვლევებიც ტარდება. მაგალითად, ყელიდან აღებული ნაცხის კულტურის შესწავლით შეიძლება სტრეპტოკოკული ინფექციის არსებობა გამოვლინდეს. ამ ბაქტერიის წინააღმდეგ სისხლში ანტისხეულების დონე შესაძლოა მაღალი იყოს ან თანდათანობით გაიზარდოს კვირების მანძილზე. სხვა ინფექციის შემდეგ განვითარებული გლომერულონეფრიტის დიაგნოზი უფრო ადვილია, რადგან მისი სიმპტომები თავად ინფექციასთან ერთად ვლინდება ხოლმე. ხანდახან საჭირო ხდება სისხლის ანალიზები და კულტურის შესწავლა გამომწვევი მიკროორგანიზმის დასადგენად და დიაგნოზის დასადასტურებლად.
ქრონიკული გლომერულონეფრიტი თანდათან ვითარდება. შესაბამისად, ექიმმა შეიძლება ზუსტად ვერ დაადგინოს, როდის დაიწყო ის. ზოგჯერ ადამიანი თავს კარგად გრძნობს, სიმპტომები არა აქვს, თირკმლების ფუნქცია ნორმალურია. სამედიცინო გამოკვლევისას შემთხვევით შეიძლება აღმოჩნდეს შარდში სისხლის უჯრედები და ცილა. ექიმები ხშირად ნიშნავენ თირკმლების გამოსახულებით კვლევებს – ულტრასონოგრაფიას, კომპიუტერულ ტომოგრაფიას ან მაგნიტურ-რეზონანსულ ტომოგრაფიას. თირკმლების ბიოფსია ყველაზე სარწმუნო მეთოდია ქრონიკული გლომერულონეფრიტის სხვა დაავადებებისგან გასამიჯნად. ამავე დროს, დაავადების შორსწასულ შემთხვევებში ბიოფსია იშვიათად ტარდება, ვინაიდან ამ დროს თირკმლები შეჭმუხნულია, დანაწიბურებულია და სპეციფიკური ინფორმაციის მიღებისა და მიზეზის დადგენის ალბათობა დაბალია. თირკმლების შეჭმუხვნასა და დანაწიბურებაზე ეჭვი იბადება, თუ მათი ფუნქცია დიდი ხანია დაქვეითებულია ან გამოსახულებითი კვლევებით ჩანს ზომებისშემცირება.
პროგნოზი
მწვავე პოსტსტრეპტოკოკული გლომერულონეფრიტი უმრავლეს შემთხვევაში იკურნება, განსაკუთრებით ბავშვებში, მაგრამ მათ 0,1%-სა და ზრდასრულების 25%-ს თირკმლების ქრონიკული უკმარისობა უვითარდება.
სწრაფად პროგრესირებადი გლომერულონეფრიტის პროგნოზი დამოკიდებულია გლომერულებში ნაწიბუროვანი ქსოვილის მოცულობასა და იმაზე თუ რამდენად ემორჩილება გამომწვევი დაავადება, მაგალითად ინფექცია, მკურნალობას. იმ ადამიანთა 75%-ში, რომელთაც მკურნალობა ადრეულად დაიწყეს და აგრძელებენ კვირების, რამდენიმე თვის განმავლობაში, თირკმლების ფუნქცია ნარჩუნდება და დიალიზი აღარ ხდება საჭირო. თუმცაღა, იმის გამო, რომ ადრეული სიმპტომები მსუბუქი და ნაკლებად თვალსაჩინოა, ბევრმა არც იცის, რომ ავად არის და, შესაბამისად, ექიმს არ მიმართავს, სანამ თირკმლების ქრონიკული უკმარისობა არ იჩენს თავს. მკურნალობის გვიან დაწყებისას უკმარისობის განვითარების ალბათობა უფრო მაღალია. პროგნოზი დამოკიდებულია გამომწვევ მიზეზზე, ადამიანის ასაკსა და თანმხლები დაავადებების არსებობაზე. თუ მიზეზი გაურკვეველია და პაციენტი ხანდაზმულია, პროგნოზი არაკეთილსაიმედოა.
ზოგ ბავშვსა და ზრდასრულს, თუ მწვავე გლომერულონეფრიტი არ განიკურნა, შეიძლება თირკმლების სხვა დაავადებებიც განუვითარდეს, მაგალითად, უსიმპტომო პროტეინურიისა და ჰემატურიის სინდრომი ან ნეფროზული სინდრომი. სხვა შემთხვევაში, განსაკუთრებით უფროსი ასაკის ადამიანებში, ხშირად მწვავე გლომერულონეფრიტი ქრონიკულში გადადის.
მკურნალობა
მწვავე გლომერულონეფრიტის მკურნალობის სპეციფიკური მეთოდები არ არსებობს. პაციენტმა ცილითა და მარილით ღარიბი დიეტა უნდა დაიცვას, სანამ თირკმლების ფუნქცია არ აღდგება. შესაძლოა ექიმმა შარდმდენებიც დანიშნოს, ნატრიუმის ჭარბი რაოდენობისა და წყლის გამოყოფისთვის ხელშესაწყობად. თუ სისხლის წნევა მაღალია, სათანადო მკურნალობაა საჭირო.
როცა მწვავე გლომერულონეფრიტის გამომწვევი სავარაუდო მიზეზი ბაქტერიული ინფექციაა, ანტიბიოტიკები, როგორც წესი, ეფექტური არ არის, რადგან ნეფრიტი ინფექციის გადატანიდან 1-6 (საშუალოდ 2) კვირის შემდეგ ვითარდება. ამ დროისთვის თავად ინფექცია, როგორც წესი, აღარ არის. თუმცაღა, თუკი ბაქტერია მწვავე გლომერულონეფრიტის დადგენის დროისთვისაც არის ორგანიზმში, ანტიბიოტიკოთერაპია იწყება. თუ გამომწვევი მალარიაა, ანტიმალარიული პრეპარატები ინიშნება.
სწრაფად პროგრესირებადი გლომერულონეფრიტის შემთხვევაში იმუნური სისტემის დამთრგუნავი მედიკამენტების გამოყენებაა საჭირო, ამასთან, რაც შეიძლება ადრე. ერთი კვირის განმავლობაში ადამიანს ინტრავენურად ეძლევა კორტიკოსტეროიდის მაღალი დოზა, შემდეგ კი დასალევად – სხვადასხვა ხანგრძლივობით. შეიძლება დაინიშნოს ციკლოფოსფამიდი, რომელიც ასევე თრგუნავს იმუნურ სისტემას. ამასთანავე, ზოგჯერ საჭირო ხდება მავნე ანტისხეულების პლაზმაფერეზის გზით მოშორება. რაც უფრო ადრე იწყება მკურნალობა, მით ნაკლებია თირკმლების უკმარისობისა და დიალიზის საჭიროების დადგომის ალბათობა. ზოგჯერ, თირკმლების ქრონიკული უკმარისობის მქონე ადამიანებში თირკმლების გადანერგვის შესაძლებლობაც განიხილება ხოლმე, მაგრამ სწრაფად პროგრესირებადი გლომერულონეფრიტი გადანერგილ ორგანოშიც შეიძლება განვითარდეს.
ანგიოტენზინგარდამქმნელი ფერმენტის ინჰიბიტორები და ანგიოტენზინ II-ს რეცეპტორის ბლოკატორები, ერთად ან ცალ-ცალკე, ხშირად ანელებს ქრონიკული გლომერულონეფრიტის პროგრესირებას. ამდენად, სასარგებლოა მაღალი არტერიული წნევის სამკურნალოდ მათი მიღება და საკვებში ნატრიუმის შეზღუდვა. ცილით მდიდარი საკვების ლიმიტირება მეტ-ნაკლებად ამცირებს თირკმლების ფუნქციის გაუარესების ტემპს. უკმარისობის საბოლოო სტადიაზე აუცილებელია დიალიზი ან თირკმლის გადანერგვა.
უსიმპტომო პროტეინურიისა და ჰემატურიის სინდრომი
უსიმპტომო პროტეინურიისა და ჰემატურიის სინდრომს გლომერულების დაავადებები იწვევს (გლომერულები უწვრილესი სისხლძარღვების გროვებია თირკმელში, რომელთა ფორებშიც სისხლი იფილტრება). მისთვის დამახასიათებელია ცილისა და სისხლის მცირე რაოდენობის მუდმივი ან ხანგამოშვებით გამოყოფა (კარგვა) შარდით.
ამა თუ იმ მიზეზით გაკეთებულ შარდის ანალიზში ზოგჯერ მცირე რაოდენობით ცილა (პროტეინურია) ან სისხლი (ჰემატურია) შეიძლება აღმოაჩნდეს ადამიანს, რომელსაც სხვა რაიმე სიმპტომი არა აქვს. შარდის ნიმუშში დეფორმირებული სისხლის წითელი უჯრედების ან მათი ცილინდრების აღმოჩენა იმაზე მიუთითებს, რომ სისხლი შარდში გლომერულებიდან არის გადმოსული. ცილინდრები და პროტეინურია შეიძლება ახლად გადატანილი, არადიაგნოსტირებული ნეფრიტული სინდრომის შემდეგადაც იყოს, გამოჯანმრთელების პერიოდში. ასეთ შემთხვევაში ექიმმა რამდენიმე კვირაში ან თვეში ხელახლა უნდა გამოიკვლიოს პაციენტი იმაში დასარწმუნებლად, რომ ცვლილებები სრულიად გაქრა.
თუ ცილინდრები შარდში და პროტეინურია მაინც რჩება, მიზეზი, როგორც წესი, ქვემოთ დასახელებული სამი დაავადებიდან ერთ-ერთია: პირველი – იმუნოგლობულინი A ნეფროპათია, ნეფრიტის ვარიანტი, რომელსაც იმუნური კომპლექსების (ანტიგენისა და ანტისხეულის) თირკმლებში ჩალაგება იწვევს. ის ზოგჯერ ძალიან მსუბუქად მიმდინარეობს, არ ღრმავდება, ზოგჯერ კი ძალიან მძიმედ და თირკმლების უკმარისობაც იწვევს; მეორე დაავადებაა მემკვიდრეობითი ნეფრიტი (ალპორტის სინდრომი), რომელიც პროგრესირებს და მანაც შეიძლება თირკმლების უკმარისობა გამოიწვიოს; მესამეა თხელი ბაზალური მემბრანის დაავადება (კეთილთვისებიანი ოჯახური ჰემატურია), რომელიც მემკვიდრეობითია, მას გლომერულის ერთ-ერთი ნაწილის – ბაზალური მემბრანის გათხელება იწვევს. ის მსუბუქად მიმდინარეობს, არ პროგრესირებს. დიაგნოზი, როგორც წესი, თირკმლების ბიოფსიის შედეგებს ეფუძნება, თუმცაღა ეს კვლევა იშვიათად ტარდება, ვინაიდან ნაკლებად სავარაუდოა, რომ ამა თუ იმ განკურნებადი დაავადების დიაგნოზი დაისმება.
უსიმპტომო პროტეინურია-ჰემატურიის მქონე პაციენტები წელიწადში ერთხელ ან ორჯერ ექიმს უნდა გაესინჯონ და შარდის ანალიზი ჩაიტარონ. თუ შარდში ცილის ან სისხლის რაოდენობა იზრდება, ან რაიმე სპეციფიკური დაავადების სიმპტომები ჩნდება, სხვა ანალიზებიც შეიძლება გახდეს საჭირო. შემთხვევების უმრავლესობაში დაავადება არ ღრმავდება, მისი მიმდინარეობის ხანგრძლივობა ლიმიტირებული არ არის.
მემკვიდრეობითი ნეფრიტი (ალპორტის სინდრომი)
მემკვიდრეობითი ნეფრიტი (ალპორტის სინდრომი) გენეტიკური დაავადებაა, რომლის დროსაც თირკმლების ფუნქცია დარღვეულია, შარდთან ერთად სისხლი გამოიყოფა და ზოგჯერ სიყრუე და მხედველობის დაქვეითება აღინიშნება.
მემკვიდრეობითი ნეფრიტი, როგორც წესი, X ქრომოსომაზე არსებული ერთ-ერთი გენის დეფექტის შედეგია, მაგრამ ზოგჯერ მუტაცია არასასქესო, ავტოსომურ ქრომოსომაზეც შეიძლება იყოს. ის, თუ რამდენად მძიმედ გამოვლინდება დაავადება, სხვა ფაქტორებზეა დამოკიდებული. ქალებში, თუკი მხოლოდ ერთ X ქრომოსომაზეა გენი დაზიანებული, ხშირად სიმპტომები არ ვითარდება, თუმცაღა თირკმლების ფუნქციონირება მეტ-ნაკლებად დაქვეითებულია. მათ უმრავლესობაში სისხლი შარდში მცირე რაოდენობით მაინც არის. მამაკაცებში ერთი დეფექტური გენიც კი მძიმე სიმპტომების განვითარებას იწვევს, რადგან მათ არა აქვთ მეორე X ქრომოსომა, რომელსაც დეფექტის კომპენსაცია შეეძლებოდა. ამ დროს თირკმლების უკმარისობა 20-30 წლის ასაკში ვითარდება. ბევრ ადამიანში, რომელთა დეფექტური გენიც ავტოსომურ ქრომოსომაზეა, სისხლიანი შარდვის გარდა სხვა სიმპტომი არ ვლინდება, თუმცა შარდში შეიძლება იყოს ცილა, სისხლის თეთრი უჯრედები და ცილინდრები (უჯრედთა გროვები). თუკი გენის მუტაცია ორ ქრომოსომაზეა, თირკმლების ფუნქცია თანდათან უარესდება და, როგორც წესი, უკმარისობა ვითარდება.
მემკვიდრეობითი ნეფრიტის დროს სხვა ორგანოებიც შეიძლება დაზიანდეს. ხშირია სმენის პრობლემები; როგორც წესი, ადამიანებს არ ესმით მაღალი სიხშირის ბგერები. უფრო იშვიათია, მაგრამ მაინც ვლინდება კატარაქტა. რქოვანას, ბროლის ან ბადურას დაზიანებამ შეიძლება სიბრმავე გამოიწვიოს. სხვა დარღვევებიდან აღსანიშნავია: თრომბოციტების ნაკლებობა (თრომბოციტოპენია) და რამდენიმე ნერვის ერთდროულად დაზიანება (პოლინეიროპათია). თირკმლების უკმარისობის განვითარების შემთხვევაში აუცილებელია დიალიზის დაწყება ან თირკმლის გადანერგვა. მათ, ვინც შვილის ყოლას აპირებს, დეფექტური გენის გამოსავლენად გენეტიკურ ტესტირებას სთავაზობენ.
ფრჩხილ-კვირისტავის სინდრომი
ფრჩხილ-კვირისტავის სინდრომი (ოსტეოონიქოდისპლაზია, ართრო-ონიქოდისპლაზია და ონიქოოსტეოდისპლაზია) იშვიათი გენეტიკური დაავადებაა, რომელიც თირკმლების, ძვლების, სახსრებისა და ფრჩხილების განვითარების დარღვევას იწვევს.
ფრჩხილ-კვირისტავის სინდრომის გამომწვევი გენი დომინანტურია. ხშირად, ამ დაავადების მქონე ადამიანებს ერთი ან ორივე კვირისტავი არა აქვთ, მკლავზე ერთ-ერთი სხივის ძვალი ამოვარდნილია იდაყვის სახსრიდან და მენჯის ძვალი დეფორმირებულია. მათ ან საერთოდ არა აქვთ ფრჩხილები, ან ცუდად განვითარებული – უსწორმასწორო და ჩაღრმავებულია. პაციენტების 30-40%-ის შარდში ცილის არსებობა ფიქსირდება, რის გამოც ექიმი თირკმლების ფუნქციის გამოკვლევას იწყებს. თირკმლების დაზიანების მქონეთა 30%-ში 50-60 წლის ასაკისთვის უკმარისობა ვითარდება. დიაგნოზი ძვლების რენტგენოგრაფიით და თირკმლის ქსოვილის ბიოფსიით დასტურდება.
ამ სინდრომის ეფექტური მკურნალობა არ არსებობს. არტერიული წნევის კონტროლით შესაძლოა თირკმლების ფუნქციის გაუარესების სიჩქარის შენელება. თირკმლების უკმარისობის განვითარების შემთხვევაში დიალიზი ან გადანერგვაა საჭირო. მათ, ვისაც შვილების ყოლა უნდათ, გენეტიკურ ტესტირებას სთავაზობენ დეფექტური გენის გამოსავლენად.