- დელირიუმი (დელირიუმი და დემენცია)
- დელირიუმი და დემენცია
- თავის ტვინი, ზურგის ტვინი, ნერვული დაავადებები
დელირიუმი მენტალური ფუნქციების უეცარი, ტალღისებური და, როგორც წესი, შექცევადი დარღვევაა. დამახასიათებელია ყურადღების კონცენტრაციის, ორიენტაციის მოშლა, ფიქრის, აზრის მოკრების უნარის დაკარგვა და სიფხიზლის (ცნობიერების) დონის ტალღისებრი ცვლილება.
- ბევრ დაავადებასა და მედიკამენტს შეუძლია დელირიუმის გამოწვევა;
- დიაგნოსტიკა სიმპტომების, გასინჯვის შედეგების მიხედვით ხდება, მიზეზის დადგენა კი – სისხლის, შარდის ანალიზისა და გამოსახულებითი კვლევების მეშვეობით;
- გამომწვევი მდგომარეობის დროულად გამოსწორების და მკურნალობის შედეგად დელირიუმიც გაივლის.
დელირიუმი დაავადება არ არის, იგი ცნობიერების დარღვევაა. მიუხედავად იმისა, რომ ტერმინს ზუსტი სამედიცინო განსაზღვრება აქვს, ხშირად გამოიყენება ცნობიერების მოშლის, დეზორიენტაციის სხვადასხვა ტიპის აღსანიშნავად.
დელირიუმი არასდროს არის ნორმა და ხშირად მიანიშნებს რაიმე მძიმე, ახალგანვითარებულ დარღვევაზე, განსაკუთრებით მოხუცებში. ამ დროს პაციენტებს სასწრაფოდ სჭირდებათ სამედიცინო დახმარება. თუკი დიაგნოსტიკა და მკურნალობა დროულად მოხდა, დელირიუმი, როგორც წესი, იკურნება.
იმის გამო, რომ ეს მდგომარეობა დროებითია, რთულია განისაზღვროს, ზუსტად რამდენ ადამიანს აქვს იგი. ჰოსპიტალიზებულ, 70 წელზე უფროსი ასაკის პაციენტებში დელირიუმი შემთხვევათა 15-50%-ში ვითარდება.
ეს დარღვევა ნებისმიერ ასაკში შეიძლება შეგვხვდეს, მაგრამ უფრო ხშირია ხანშესულებში, საკმაოდ გავრცელებულია მოხუცებულთა სახლში მცხოვრებთა შორის. ახალგაზრდა პაციენტში განვითარებული დელირიუმის მიზეზი, როგორც წესი, რაიმე მედიკამენტის მოხმარება ან სიცოცხლისთვის სახიფათო დაავადებაა.
მიზეზები
დელირიუმს ბევრი პათოლოგიის განვითარება ან დამძიმება იწვევს. იგი ნებისმიერ ადამიანს შეიძლება განუვითარდეს ძალიან მძიმე ავადმყოფობის ან ტვინზე მოქმედი (ფსიქოაქტიური) საშუალებების მიღების გამო. ეს დარღვევა შესაძლოა ნაკლებად მძიმე პათოლოგიებმაც გამოიწვიოს მოხუცებში, მაგალითად, ვითარდება ინსულტის შემდეგ, დემენციის, პარკინსონის დაავადების ან ნერვების დეგენერაციის გამომწვევი ნებისმიერი მდგომარეობის დროს. ასეთ პაციენტებში დელირიუმის მიზეზი ზოგჯერ შედარებით მსუბუქი დაავადება (მაგ. საშარდე გზების ინფექცია), გაუწყლოება, სენსორული დეპრივაცია (სოციალური განცალკევება, საჭირო სათვალის, სმენის აპარატის არქონა) ან ძილის გახანგრძლივებული შეზღუდვაა. ზოგჯერ მიზეზის დადგენა ვერ ხერხდება.
ჰოსპიტალიზაცია: საავადმყოფოში, განსაკუთრებით კი ინტენსიური თერაპიის განყოფილებაში წოლამ, შესაძლოა ხელი შეუწყოს დელირიუმის განვითარებას ან გამოიწვიოს იგი. რეანიმაციაში ყოფნისას ადამიანები არიან ოთახში, სადაც არც ფანჯრებია, არც საათები. შესაბამისად, ხდება სენსორული დეპრივაცია ანუ მგრძნობელობითი ინფორმაციის შეზღუდვა, რაც ზოგჯერ ორიენტაციის მოშლას იწვევს. პაციენტს აღვიძებენ ღამით, რათა დააკვირდნენ მდგომარეობას ან უმკურნალონ, მონიტორები, პეიჯერები ხმამაღლა წრიპინებს, დერეფანში ხმაურია, ირთვება განგაშის სიგნალები – ამ ყველაფრის გამო ძილიც ირღვევა. ამასთანავე, ინტენსიური თერაპიის განყოფილებაში მყოფ პაციენტთა უმრავლესობა მძიმედაა ავად და მედიკამენტური მკურნალობაა საჭირო, რაც კიდევ უფრო ზრდის დელირიუმის რისკს. ამ შემთხვევაში მდგომარეობას ზოგჯერ ინტენსიური თერაპიის ფსიქოზს უწოდებენ.
ქირურგიული ჩარევა: დელირიუმი ასევე ხშირია ქირურგიული ჩარევის შემდეგ, ალბათ სტრესის, გამოყენებული საანესთეზიო საშუალებებისა და ტკივილგამაყუჩებლების გამო.
მედიკამენტები: დელირიუმის ყველაზე ხშირი, შექცევადი მიზეზი – მედიკამენტებია, მაგალითად, ახალგაზრდებში – აკრძალული ნივთიერებების მოხმარება და მწვავე ალკოჰოლური ინტოქსიკაცია. მოხუცებში, როგორც წესი, ექიმის მიერ დანიშნული წამლები იწვევს დელირიუმს.
ფსიქოაქტიური ნივთიერებები პირდაპირ გავლენას ახდენს ტვინის ნერვულ უჯრედებზე და ზოგჯერ დელირიუმის მიზეზი ხდება. მათგან აღსანიშნავია:
- ოპიოიდები (მორფინი, მეპირიდინი)
- სედაციური საშუალებები (ბენზოდიაზეპინები, საძილე საშუალებები)
- ანტიფსიქოზური საშუალებები
- ანტიდეპრესანტები
სხვა ბევრ მედიკამენტსაც შეუძლია დელირიუმის გამოწვევა, მათ შორის:
- ანტიქოლინერგულ საშუალებებს, ურეცეპტოდ გაცემული ანტიჰისტამინების ჩათვლით
- სტიმულატორებს: ამფეტამინებსა და კოკაინს
- ციმეტიდინს
- კორტიკოსტეროიდებს
- დიგოქსინს
- ლევოდოპას
- კუნთების რელაქსანტებს
დელირიუმის მიზეზი ზოგჯერ ხანგრძლივად მიღებული მედიკამენტის, მაგ.: სედაციური საშუალების (ბენზოდიაზეპინის ან ბარბიტურატის) უეცარი მოხსნაა. იგივე ხდება ალკოჰოლიკებში, როცა ისინი უცებ წყვეტენ სმას, ან ჰეროინის მომხმარებლებში ამ ნივთიერების მიღების აღკვეთისას.
დაავადებები: სისხლში ელექტროლიტების, მაგ.: კალციუმის, ნატრიუმის ან მაგნიუმის ბალანსის მოშლა გავლენას ახდენს ნერვულ უჯრედებში ნივთიერებათა ცვლაზე და შეიძლება დელირიუმი გამოიწვიოს. ელექტროლიტების დისბალანსი ზოგჯერ შარდმდენების გამოყენების, გაუწყლოების, თირკმლის უკმარისობის ან მეტასტაზირებული სიმსივნის დროს ვითარდება. ფარისებრი ჯირკვლის ფუნქციის დაქვეითება (ჰიპოთირეოიდიზმი) დელირიუმს იწვევს ლეთარგიასთან ერთად, მისი ჭარბი აქტივობა კი – პირიქით, დელირიუმსა და აგზნებას.
ახალგაზრდებში ამ მდგომარეობის მიზეზი, როგორც წესი, ტვინის პირდაპირი დაზიანებაა – მაგ.: მისი ინფექცია, მენინგიტი ან ენცეფალიტი. მოხუცებში დელირიუმს სხეულის სხვა ნაწილების დაავადებები იწვევს, როგორიცაა საშარდე გზების ინფექცია, ფილტვების ანთება ან გრიპი. მათ შეუძლიათ პირდაპირი გავლენა მოახდინონ ტვინის ფუნქციონირებაზე.
მომწამვლელი ნივთიერებები: ახალგაზრდებში დელირიუმის ხშირი მიზეზია ტოქსიკური ნივთიერებების, მაგ.: იზოპროპილის სპირტის ან ანტიფრიზის მიღება.

სიმპტომები
დელირიუმი, როგორც წესი, უეცრად იწყება და რამდენიმე საათის ან დღის განმავლობაში პროგრესირებს. ამ მდგომარეობაში პაციენტთა ქცევა განსხვავებულია, მაგრამ დაახლოებით ჰგავს ისეთი ადამიანის საქციელს, რომელსაც თრობა უფრო და უფრო უძლიერდება. დელირიუმის მთავარი ნიშანი ყურადღების მოშლაა. ადამიანებს არ შეუძლიათ კონცენტრაცია, ვერ გადაამუშავებენ ახალ ინფორმაციას და ვერ იხსენებენ უახლოესი წარსულის მოვლენებს. შესაბამისად, მათ არ ესმით, რა ხდება გარშემო. ორიენტაცია ირღვევა. უეცრად განვითარებული გაურკვევლობა დროსა და სივრცეში (ადამიანმა არ იცის, სად არის) დელირიუმის ადრეული ნიშანი შეიძლება იყოს. მძიმე შემთხვევაში პაციენტები იმასაც ვერ ხვდებიან, თავად ან გარშემო ადამიანები ვინ არიან. აზროვნება არეულია, ადამიანები ზოგჯერ უაზროდ ლაპარაკობენ. სიფხიზლის (ცნობიერების) დონე ტალღისებურად იცვლება. ერთ წუთს პაციენტი შესაძლოა ძალიან გამოფხიზლებული იყოს, მერე კი მოითენთოს და მოდუნდეს. სხვა სიმპტომებიც ყოველწუთიერად იცვლება და საღამოობით უარესდება (მზის ჩასვლის ფენომენი). დელირიუმის დროს ძილი ირღვევა და ზოგჯერ ძილ-ღვიძილის რეჟიმიც შებრუნდება, ანუ პაციენტებს სძინავთ დღისით და ღვიძავთ ღამით.
ამავდროულად შეიძლება განვითარდეს უცნაური, საშიში მხედველობითი ჰალუცინაციები, ადამიანი ხედავდეს საგნებს ან სხვა ხალხს, რომლებიც იქ სინამდვილეში არ არიან. ზოგს პარანოია ან ბოდვები უვითარდება (ცრურწმენა, რაც აღქმულის ან განცდილის არასწორი ინტერპრეტაციის შედეგად წარმოიქმნება).
პიროვნება და ხასიათიც შეიძლება შეიცვალოს. ზოგი ადამიანი იმდენად ჩუმი და თავის თავში ჩაკეტილია ამ დროს, რომ ვერავინ ამჩნევს, დელირიუმი თუ აქვს. სხვები პირიქით, გაღიზიანებულები, აგზნებულები არიან, ვერ ისვენებენ და ბოლთას სცემენ. სედაციური საშუალებების მიღების შედეგად განვითარებულ დელირიუმს მოთენთილობა და განცალკევება ახასიათებს. მათი შეწყვეტის ან ამფეტამინების მოხმარების დროს კი პირიქით, პაციენტები აგრესიულები, ჰიპერაქტიურები ხდებიან. ზოგი ადამიანის ქცევა ამ ორ ტიპს შორის ცვალებადობს.

დელირიუმი შესაძლოა გაგრძელდეს საათების, დღეების განმავლობაში, ან უფრო დიდხანსაც კი, სიმძიმისა და მიზეზის მიხედვით. თუ გამომწვევის დადგენა და მკურნალობა სწრაფად არ მოხდა, პაციენტი შესაძლოა უფრო და უფრო მოითენთოს, ურეაქციო გახდეს, ძლიერი გამღიზიანებლის გარეშე ვერც გამოფხიზლდეს. ამ მდგომარეობას სტუპორი (გაშტერება) ეწოდება და შესაძლოა კომა ან სიკვდილიც კი გამოიწვიოს.

დიაგნოზი
დელირუმზე ეჭვი ექიმს სიმპტომების მიხედვით მიაქვს. თუმცა ამ მდგომარეობის მსუბუქი ფორმა საკმაოდ ძნელი საცნობია. იგი შესაძლოა ვერც შეამჩნიონ ჰოსპიტალიზებულ პაციენტებში.
დელირიუმის მქონე ადამიანთა უმრავლესობა ჰოსპიტალიზდება, რათა გამოიკვლიონ ისინი და დაიცვან თვითდაზიანებისგან ან სხვების დაშავებისგან. დიაგნოსტიკისთვის საჭირო პროცედურები სწრაფად და უსაფრთხოდ სრულდება საავადმყოფოში. ნებისმიერი აღმოჩენილი დაავადების მკურნალობაც დროულად იწყება.
იმის გამო, რომ დელირიუმს ზოგჯერ მძიმე პათოლოგია იწვევს (რომელიც შესაძლოა სასიკვდილო იყოს), ექიმები ცდილობენ, რაც შეიძლება მალე დაადგინონ მიზეზი. ამის შემდეგ, მისი გამოსწორება, როგორც წესი, დელირიუმსაც განკურნავს.
პირველ რიგში საჭიროა ამ მდგომარეობის სხვა, გონებრივი ფუნქციების დარღვევის გამომწვევი დაავადებებისგან გარჩევა. ამისთვის კი საჭიროა, რაც შეიძლება, მეტი ინფორმაციის შეგროვება პაციენტის ავადმყოფობის ისტორიაზე, მისი ყურადღებით გასინჯვა და გამოკვლევების ჩატარება.
სამედიცინო ისტორია: ექიმებს ზოგჯერ პაციენტის მეგობრების, ოჯახის წევრების ან სხვა შემსწრე ადამიანების გამოკითხვა უწევთ, რადგან თავად მას პასუხის გაცემა არ შეუძლია. დასმული კითხვებიდან აღსანიშნავია:
- როგორ დაიწყო ეს მდგომარეობა (უეცრად თუ თანდათან);
- რამდენად სწრაფად დამძიმდა;
- როგორია ამ ადამიანის ფიზიკური და ფსიქოლოგიური ჯანმრთელობა;
- რა მედიკამენტებსა და საკვებ დანამატებს იღებს პაციენტი (ასევე – იღებს თუ არა ალკოჰოლს ან აკრძალულ ნივთიერებებს, განსაკუთრებით, თუ ახალგაზრდაა);
- რაიმე წამლის მიღება ხომ არ დაუწყია ან შეუწყვეტია ბოლო დროს.
ინფორმაციის მოპოვება შეიძლება სამედიცინო ჩანაწერებიდან, პოლიციისგან, სასწრაფოს ექიმებისგან ან ნაპოვნი აბების ბოთლიდან, დოკუმენტებიდან. ამ უკანასკნელში შეიძლება შედიოდეს ჩეკების წიგნაკი, ახალი წერილები, შეტყობინება გადაუხდელ ქვითრებზე ან გაცდენილ კონსულტაციებზე, რაც მიუთითებს მენტალური ფუნქციების დარღვევაზე.
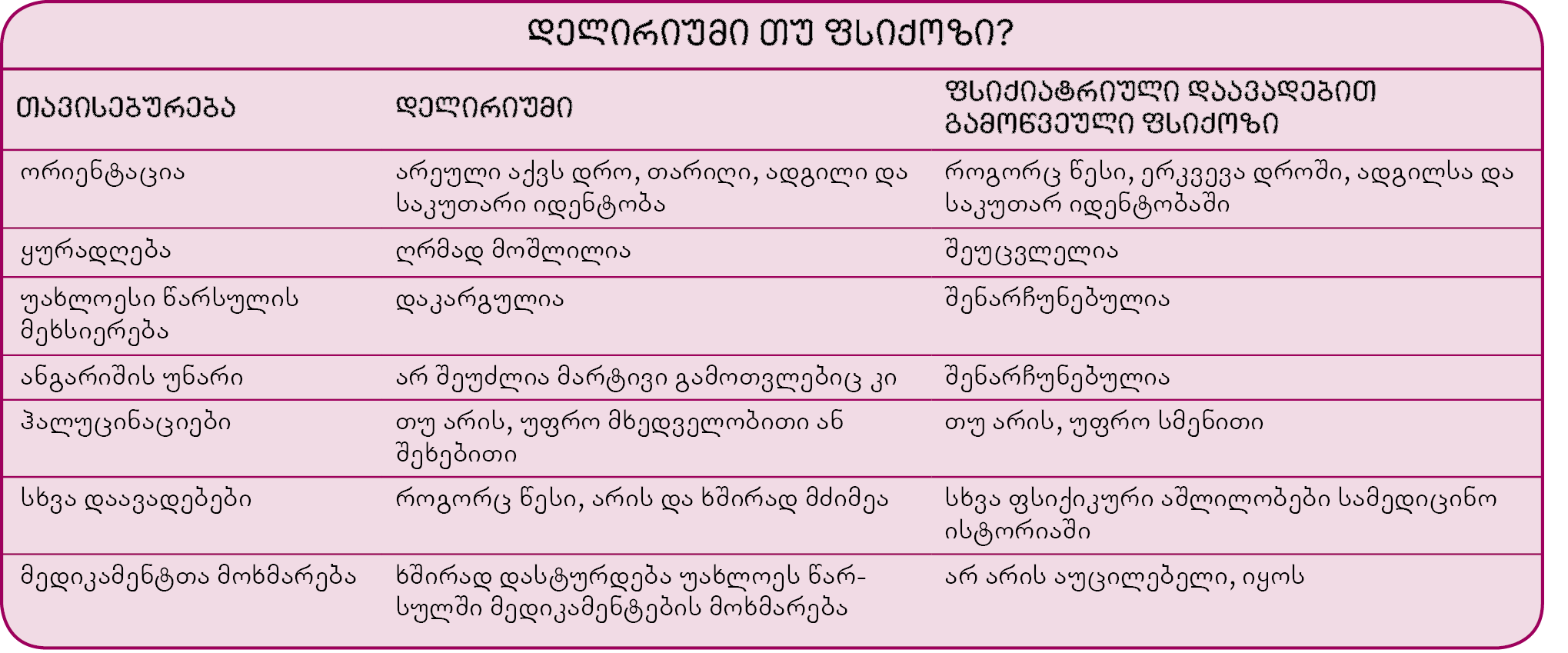
თუ დელირიუმს თან აგზნება და ჰალუცინაციები, ბოდვები ან პარანოია ახლავს, აუცილებელია დავრწმუნდეთ, რომ პაციენტს არ აქვს ფსიქიატრიული დაავადება, მაგ.: ფსიქოზი ბიპოლარული აშლილობის ან შიზოფრენიის გამო. ამ შემთხვევაში ადამიანს არ გამოუვლინდება ორიენტაციის მოშლა ან მეხსიერების დაკარგვა და ცნობიერების დონეც არ იცვლება. ხანში შესულ ასაკში დაწყებული ფსიქოზი, როგორც წესი, დემენციაზე ან დელირიუმზე მიანიშნებს.
გასინჯვისას ექიმი ცდილობს იპოვოს დელირიუმის გამომწვევი დაავადებების ნიშნები, მაგ.: ინფექციის ან გაუწყლოების. ასევე ტარდება ნევროლოგიური გამოკვლევაც. სავარაუდოდ დელირიუმის მქონე პაციენტებს მენტალური სტატუსის ტესტი უტარდებათ. პირველ რიგში, მათ წაუკითხავენ მოკლე ჩამონათვალს და სთხოვენ, გაიმეორონ. ექიმმა უნდა განსაზღვროს, ახერხებს თუ არა ადამიანი წაკითხულის გაგებას, გააზრებას. დელირიუმის დროს ეს შეუძლებელია. ტესტი ასევე მოიცავს სხვა შეკითხვებსა და დავალებებს, მოკლევადიანი და გრძელვადიანი მეხსიერების შემოწმებას, საგნების დასახელებას, წინადადებების წერას და ფიგურების გადახატვას.
გამოკვლევები: სისხლისა და შარდის ნიმუშები ლაბორატორიაში იგზავნება ანალიზისთვის. მათი კულტურები ითესება ინფექციის დასადგენად. კომპიუტერული ტომოგრაფია ან მაგნიტურ-რეზონანსული ტომოგრაფიაც ხშირად კეთდება. გულისა და ფილტვების ფუნქციონირების შესაფასებლად შესაძლოა ელექტროკარდიოგრაფია, გულმკერდის რენტგენოგრაფია და პულსოქსიმეტრია დაინიშნოს (ამ გამოკვლევისას სპეციალური მოწყობილობით სისხლში ჟანგბადის შემცველობა იზომება). ცხელებისა და თავის ტკივილის მქონე პაციენტებში ლუმბალური პუნქცია კეთდება, რათა თავ-ზურგტვინის სითხის ნიმუში აიღონ და გამოიკვლიონ. ეს ყველაფერი ეხმარება ექიმებს, გამორიცხონ ინფექცია და სისხლდენა თავის ან ზურგის ტვინის გარშემო.
მკურნალობა
უმრავლეს შემთხვევაში საჭიროა დელირიუმის მქონე ადამიანთა საავადმყოფოში გადაყვანა. თუმცა, როცა ამის მიზეზის გამოსწორება მალევე ხდება (მაგ. როცა გამომწვევი სისხლში შაქრის ნაკლებობაა), პაციენტს ცოტა ხნით აჩერებენ გადაუდებელი მედიცინის დეპარტამენტში, აკვირდებიან და სახლში გაწერენ.
მიზეზის დადგენისთანავე საჭიროა მისი მკურნალობა ან გამოსწორება. მაგალითად, ინფექციის დროს ანტიბიოტიკები ინიშნება, გაუწყლოების დროს სითხისა და ელექტროლიტების გადასხმა ვენაში, ალკოჰოლის მიღების შეწყვეტის დროს კი – ბენზოდიაზეპინები (სპეციალურ ზომებთან ერთად, რათა ადამიანმა სმა ხელახლა არ დაიწყოს). გამომწვევი მდგომარეობის დროული მკურნალობა, როგორც წესი, თავიდან გვაცილებს ტვინის გამოუსწორებელ დაზიანებას და პაციენტი სრულად გამოჯანმრთელდება ხოლმე. ნებისმიერი მედიკამენტი, რომელიც უფრო აუარესებს დელირიუმს, თუ შესაძლებელია, უნდა მოიხსნას.
მნიშვნელოვანია სხვა საკითხების გათვალისწინებაც. გარემო რაც შეიძლება წყნარი უნდა იყოს და კარგად განათებული, რათა პაციენტს გაუადვილდეს, დაინახოს, რა და ვინ არის ოთახში, სად იმყოფება თვითონ. საათების, კალენდრისა და ოჯახური ფოტოების მოთავსება მის მახლობლად აადვილებს ორიენტაციას. ყოველთვის, როცა შესაძლებელია, პერსონალმა და ოჯახის წევრებმა უნდა დაამშვიდონ პაციენტი, შეახსენონ, რა დროა და სად იმყოფებიან. საჭიროა მისი გაფრთხილება ყველა პროცედურის ჩატარებამდე წინასწარ. სათვალის ან სმენის აპარატის საჭიროების შემთხვევაში, პაციენტს უნდა შეეძლოს მათი გამოყენება.
დელირუმის დროს ბევრი სხვა პრობლემის რისკი იზრდება, მათ შორის – გაუწყლოების, არასრულფასოვანი კვების, შარდის შეუკავებლობის, დაცემის ან ნაწოლების გაჩენის. მათ თავიდან ასაცილებლად საჭიროა პაციენტის ყურადღებით მოვლა. შესაბამისად, ზოგჯერ სჯობს მკურნალობაში სხვადასხვა სპეციალისტისგან შემდგარი გუნდი იყოს ჩართული: ექიმი, ფიზიკური და ოკუპაციური თერაპევტი, ექთანები და სოციალური მუშაკები.
ძალიან აგზნებულმა ან ჰალუცინაციების მქონე პაციენტმა შესაძლოა თავი დაიზიანოს ან მომვლელებს დაუშავოს რამე. ამის თავიდან ასაცილებლად რეკომენდებულია:
- ოჯახის წევრი დარჩეს მასთან;
- ოთახი ექთანების პოსტთან ახლოს იყოს;
- თუ შესაძლებელია, საავადმყოფომ გამოყოს პერსონალიდან ადამიანი, რომელიც დარჩება პაციენტთან;
- თუკი შესაძლებელია, უნდა მოერიდონ ინტრავენური ან შარდის ბუშტის კათეტერების გამოყენებას, პაციენტის დაბმას. ისინი კიდევ უფრო ანერვიულებს და აბნევს ადამიანს, იზრდება დაზიანების რისკი.
თუმცა, ზოგჯერ დაბმა მაინც ხდება საჭირო, რათა დაიცვან პაციენტი დაცემისგან ან ვენის კათეტერის მოგლეჯისგან. ამას ფრთხილად აკეთებს პერსონალის გამოცდილი წევრი. ხელების აშვება ხშირ-ხშირად უნდა მოხდეს და როგორც კი შესაძლებელი იქნება, ისინი საერთოდ უნდა გათავისუფლდეს, რადგან დაბმული მდგომარეობა კიდევ უფრო ანერვიულებს და აღაგზნებს ადამიანს.
აგზნების დროს მედიკამენტები მხოლოდ მაშინ გამოიყენება, თუ სხვა გამოსავალი არ არის. მათგან უხშირესად ორი სახის საშუალებას ნიშნავენ, მაგრამ არც ერთი არ არის იდეალური:
- ანტიფსიქოზური მედიკამენტები ყველაზე ხშირად გამოიყენება, თუმცა შეიძლება პირიქით, გაახანგრძლივონ ან გააუარესონ აგზნება. უფრო ახალი ანტიფსიქოზური საშუალებების, მაგ.: რისპერიდონის შემთხვევაში, ამის რისკი ნაკლებია და გვერდითი მოვლენებიც უფრო ცოტაა, ვიდრე ძველების (როგორიცაა ჰალოპერიდოლი) გამოყენებისას. დემენციის მქონე პაციენტის მიერ ახალი საშუალებების ხანგრძლივად მიღება ზრდის ინსულტისა და სიკვდილის რისკს.
- ბენზოდიაზეპინები (სედაციური საშუალებების ერთ-ერთი სახე), მაგ.: ლორაზეპამი, როგორც წესი, ამშვიდებს პაციენტებს დელირიუმის დროს, მაგრამ ზოგჯერ პირიქით, აძლიერებს აბნევის მდგომარეობას, მოთენთილობას ან ორივეს, განსაკუთრებით კი მოხუცებში. ბენზოდიაზეპინების დანიშვნა უმჯობესია, როდესაც დელირიუმს სედაციური საშუალებების ან ალკოჰოლის მიღების უეცარი შეწყვეტა იწვევს ხანგრძლივი, დიდი რაოდენობით მოხმარებისას. ამ მედიკამენტებს ანტიფსიქოზურებზე მეტი გვერდითი მოვლენა აქვთ. ექიმები ფრთხილობენ მათი დანიშვნისას, განსაკუთრებით კი მოხუცებისთვის, ცდილობენ შეარჩიონ რაც შეიძლება მცირე დოზა და მოხსნან წამალი, რაც შეიძლება მალე.
პროგნოზი
დელირიუმის გამომწვევი დაავადების დროული დიაგნოსტირებისა და მკურნალობის შემთხვევაში პაციენტები სრულად გამოჯანმრთელდებიან. ამის შანსი მცირდება ნებისმიერი დაყოვნებისას. მკურნალობის დროსაც კი, ზოგი სიმპტომი შეიძლება კვირების ან თვეების მანძილზე დარჩეს, გამოჯანმრთელების პროცესი გახანგრძლივდეს. ზოგჯერ დელირიუმი ტვინის ფუნქციის ქრონიკულ მოშლას იწვევს დემენციის მსგავსად.
ამ მდგომარეობის დროს ჰოსპიტალიზებულ პაციენტებში ათჯერ მეტია გართულებების წარმოქმნის რისკი (სიკვდილისაც კი), ვიდრე დელირიუმის არმქონეებში. შესაბამისად, იზრდება საავადმყოფოში დარჩენის დრო, მკურნალობის საფასური და გაწერის შემდეგ გამოჯანმრთელებისთვის საჭირო პერიოდი, განსაკუთრებით – მოხუცებში.