- სიმსუქნე (სიმსუქნე და მეტაბოლური სინდრომი)
- სიმსუქნე და მეტაბოლური სინდრომი
- კვებისა და მეტაბოლიზმის დარღვევები
სხეულში ცხიმის ჭარბად დაგროვება განისაზღვრება, როგორც სიმსუქნე.
სიმსუქნე, როგორც წესი, გამოწვეულია კალორიების ჭარბად მიღებით, ან მათი არასაკმარისი ხარჯვით ფიზიკური აქტივობისას;
სიმსუქნე ზრდის სხვადასხვა პროცესის განვითარების რისკს, როგორიცაა: დიაბეტი, მაღალი არტერიული წნევა, გულის დაავადებები, ზოგიერთი ტიპის სიმსივნეები და შეუძლია გამოიწვიოს სიკვდილი ადრეულ ასაკში;
სიმსუქნის მკურნალობის ძირითად პრინციპს წარმოადგენს ფიზიკური აქტივობის ზრდა და მიღებული კალორიების შემცირება, მაგრამ ზოგჯერ საჭირო ხდება დამატებით მედიკამენტების მიღებაც;
სხეულის წონის სულ მცირე 5-10%-ით შემცირებას შეუძლია შეამციროს წონასთან ასოცირებული პრობლემები, როგორიცაა: დიაბეტი, მაღალი არტერიული წნევა, ქოლესტეროლის მაღალი დონე;
ძალიან მსუქანი პაციენტებისთვის ან წონასთან ასოცირებული სერიოზული ჯანმრთელობის პრობლემების მქონე პირებისთვის, შეიძლება სასარგებლო იყოს წონის დასაკლებად ქირურგიული ჩარევა.
ჭარბი წონისა და სიმსუქნის განსაზღვრისათვის გამოიყენება სხვეულის მასის ინდექსი (სმი). სმი გამოითვლება ფორმულით – წონა (კგ) გაყოფილი სიმაღლის კვადრატზე (მ2). თუ სმი მერყეობს 25-29,9 ფარგლებში, პაციენტი ჭარბწონიანია. თუ სმი 30 ან მეტია, დიაგნოსტირდება სიმსუქნე. სიმსუქნე ითვლება მძიმედ, როდესაც სმი ტოლია, ან აჭარბებს 40-ს.
სიმსუქნე წარმოადგენს მზარდ პრობლემას მსოფლიოს მასშტაბით. აშშ-ში ფიქსირდება სიმსუქნის მკვეთრი მატება: ზრდასრულთა 34% მსუქანია, ბავშვებისა და მოზარდების 17%-ზე მეტი კი ჭარბწონიანი ან მსუქანი. სიმსუქნის პრევენცია ბევრად უფრო მარტივია, ვიდრე მისი მკურნალობა. მას შემდეგ, რაც პაციენტი ხდება ჭარბწონიანი, სხეული უკვე ეწინააღმდეგება წონის კლებას. მაგ: კალორიების შემცირების მიზნით დიეტის დაწყებისას, კომპენსატორულად იზრდება ჭამის მადა და მცირდება კალორიების წვა მოსვენებულ მდგომარეობაში ყოფნისას.
მიზეზები
სიმსუქნის მიზეზი იშვიათად არის ორგანიზმში მიმდინარე რაიმე კონკრეტული დარღვევა, უმეტესად მიზეზი გარემო პირობებია, როგორიცაა მაღალკალორიული საკვების ადვილად ხელმისაწვდომობა, ფიზიკური აქტივობის შემცირება.
მიღებული ჭარბი კალორიები ორგანიზმში გროვდება ცხიმის სახით. საჭირო კალორიების რაოდენობა ყველა ინდივიდისთვის სხვადასხვაა და დამოკიდებულია ასაკზე, სქესზე, ფიზიკური აქტივობის დონესა და მეტაბოლიზმის სიჩქარეზე. მეტაბოლიზმის საშუალო (ბაზალური) სიჩქარე – ანუ კალორიების ის რაოდენობა, რომელსაც ორგანიზმი წვავს მოსვენებულ მდგომარეობაში – ძირითადად დამოკიდებულია კუნთოვანი მასის მოცულობაზე. რაც უფრო მეტია კუნთოვანი მასა, მით უფრო მაღალია მეტაბოლიზმის სიჩქარე.
ფიზიკური აქტივობა: განვითარებულ ქვეყნებში სიმსუქნის ძირითადი ხელშემწყობი ფაქტორი არის ფიზიკური აქტივობის ნაკლებობა. ფიზიკური აქტივობის შესაძლებლობები შეამცირა ტექონოლოგიურმა წინსვლამ, როგორიცაა ლიფტები, ავტომობილები, დისტანციური მართვის პულტები. ადამიანი დროის უმეტეს ნაწილს ატარებს მჯდომარე აქტივობებში, მაგალითად კომპიუტერთან მუშაობა, ტელევიზორის ყურება, ვიდეოთამაშები. ასევე სამსახურებშიც ძირითადად აქვთ მჯდომარე სამუშაოები – ოფისებში, საწერ მაგიდასთან, ასეთმა სამსახურებმა ჩაანაცვლა ფიზიკური სამუშაოები.
ნაკლებად მოძრავი ადამიანები ხარჯავენ უფრო ნაკლებ კალორიებს, ვიდრე ფიზიკურად აქტიური პირები. შესაბამისად, მათ დღის განმავლობაში სჭირდებათ ნაკლები კალორიების მიღება. თუ დღიური კვებითი კალორაჟი არ შემცირდება, პაციენტი იწყებს წონაში მატებას.
დიეტა/კვების რაციონი: განვითარებულ ქვეყნებში ყოველდღიური კვების რაციონი ენერგეტიკულად მდიდარია. ეს იმითაა გამოწვეული, რომ გარკვეული მოცულობის საკვები, რომელიც განკუთვნილია ერთი პორციისთვის, შეიცავს დიდი რაოდენობით კალორიებს. აღსანიშნავია ისიც, რომ რაციონში უფრო მეტი რაფინირებული ნახშირწყლები (როგორიცაა ჭარბად ფრუქტოზის შემცველი სიმინდის სიროფი) და ცხიმებია, ვიდრე ბოჭკო. ცხიმებს კი მაღალი ენერგეტიკული ღირებულება აქვს. 1გრამი ცხიმი შეიცავს 9 კალორიას, ხოლო ნახშირწყლებისა და ცილის 1 გრამი 4 კალორიას. მაღალი ენერგეტიკული ღირებულების წასახემსებელი პროდუქტები, რომლებიც ჭარბად იყიდება სავაჭრო ავტომატებსა და სწრაფი კვების რესტორნებში, ხელს უწყობს სიმსუქნის განვითარებას. აგრეთვე მაღალკალორიული სასმელები, მათ შორის გაზიანი სასმელები, წვენები, ყავა და ალკოჰოლი – განიხილება, როგორც სიმსუქნის ხელშემყობი ფაქტორები. როგორც ცნობილია, 12 უნცია (340 გრამი) გაზიანი სასმელი ან 1 ბოთლი ლუდი 150 კალორიაა; 12 უნცია ყავიანი სასმელი ან ხილის კოქტეილი კი – 500 კალორია და მეტი. თუ ნორმალური კვების რაციონს ყოველდღიურად დაემატება ზედმეტი 500 კალორია, ეს კვირაში 1 ფუნტით ანუ 452 გრამით წონის მატებას გამოიწვევს.
გენები: სიმსუქნეს ახასიათებს ოჯახური წინასწარგანწყობა, თუმცა უნდა აღინიშნოს, რომ ოჯახები განსხვავებულნი არიან არა მხოლოდ გენებით, არამედ გარემოთიც. ამ ორი ფაქტორის ზემოქმედების განსხვავება კი საკმაოდ რთულია. გენები გავლენას ახდენს მეტაბოლიზმის სიჩქარეზე (მოსვენებულ მდგომარეობაში კალორიების წვის სიჩქარე) და ფიზიკური აქტივობის დროს დახარჯული კალორიების რაოდენობაზე. არ არის გამორიცხული გენეტიკური განწყობის ზეგავლენა ყოველდღიურად მოხმარებული საკვების მოცულობასა და ჭამის მადაზე. წონაზე ბევრი გენი მოქმედებს, მაგრამ ცალკეულ გენს მოქმედების ძალიან მცირე ეფექტი აქვს. ამიტომ თუ მხოლოდ ერთი გენია შეცვლილი, სიმსუქნე იშვიათად ვითარდება.
მუტაცია შედარებით ხშირია ქვემოთ ჩამოთვლილ გენებში:
- მელანოკორტინ 4 რეცეპტორის გენი: რეცეპტორები წარმოადგენენ სტრუქტურებს, რომლებიც მდებარეობენ უჯრედის კედელზე და მათთან კონკრეტული ნივთიერების (მაგალითად, მედიატორის) შეკავშირებისას, აინჰიბირებენ, ან ასტიმულირებენ უჯრედში მიმდინარე გარკვეულ პროცესებს. მელანოკორტინ 4 რეცეპტორები მდებარეობენ უმეტესად ტვინში. ისინი ეხმარებიან სხეულს, დაარეგულიროს ენერგიის მოხმარება. ამ გენის მუტაციით არის განპირობებული ბავშვების სიმსუქნე შემთხვევათა 1-4%-ში.
- OB გენი: ეს გენი აკონტროლებს ლეპტინის პროდუქციას. ლეპტინი ჰორმონია, რომელიც გამომუშავდება ცხიმის უჯრედებში. ის მიემართება ტვინისკენ, სადაც ურთიერთქმედებს ჰიპოთალამუსის (თავის ტვინის ნაწილი, რომელიც არეგულირებს მადას) რეცეპტო-
რებთან. ლეპტინს ჰიპოთალამუსამდე მიაქვს ინფორმაცია, რომ უნდა შემცირდეს საკვების მიღება და გაიზარდოს კალორიების (ენერგიის) წვა. OB გენის მუტაციისას მცირდება ლეპტინის წარმოქმნა, რაც ძალიან იშვიათ შემთხვევაში იწვევს მძიმე სიმსუქნეს ბავშვებში. ასეთ დროს ლეპტინის მიღებამ შეიძლება შეამციროს წონა ნორმულ მაჩვენებლამდე.
დაავადების ფონი:
არსებობს გარკვეული მდგომარეობები და მახასიათებლები, რომლებმაც შეიძლება გაზარდოს ჭარბი წონის და სიმსუქნის რისკი. ესენია:
- გარკვეული რასა და ეთნიკური წარმომავლობა, მაგ., რისკ-ჯგუფში არიან: აფროამერიკელები, ესპანელები, წყნარი ოკეანის კუნძულებზე მცხოვრები პირები
- დაბალი სოციალ-ეკონომიური სტატუსის მქონე პოპულაცია
- განათლების დაბალი დონე
- სიმსუქნე ბავშვობაში, რომელიც, როგორც წესი, რჩება მოზრდილ ასაკშიც
ორსულობა და მენოპაუზა: წონაში მატება ორსულობისას ნორმალურია და აუცილებელიც, თუმცა ორსულობა შეიძლება იყოს წონის პრობლემების დაწყების მიზეზი, თუკი ქალი ვერ ახერხებს, ორსულობამდე არსებულ წონას დაუბრუნდეს. მცირე შუალედებით ბავშვბის გაჩენამ შეიძლება უფრო დაამძიმოს პრობლემა. ძუძუთი კვება ეხმარება ქალს, დაუბრუნდეს ორსულობამდე არსებულ წონას.
მენოპაუზის შემდეგ ქალების დიდი უმეტესობა იმატებს წონაში. წონაში მატება უფრო ხშირად გამოწვეულია აქტივობის შემცირებით. მენოპაუზის დროს არსებულმა ჰორმონულმა ცვლილებებმა შეიძლება იმოქმედოს ცხიმოვანი ქსოვილის გადანაწილებაზე და გამოიწვიოს ცხიმის დაგროვება წელის ირგვლივ. მუცლის გარშემოწერილობის გაზრდა კი, თავის მხრივ, ზრდის ჯანმრთელობის პრობლემების განვითარების რისკს.
ასაკის მატება: ასაკის მატებასთან ერთად შეიძლება შეიცვალოს სხეულის კონფიგურაცია, რაც განპიროებებულია კუნთოვანი ქსოვილის შემცირებით.კუნთოვანი მასის სიმცირის გამო მატულობს ცხიმის პროცენტული მაჩვენებელი, ხოლო ბაზალური მეტაბოლიზმის სიჩქარე იკლებს.
ცხოვრების წესი: უძილობამ ან ძილის ნაკლებობამ (ითვლება 6-8 საათზე ნაკლები დღე-ღამეში) შეიძლება გამოიწვიოს წონაში მატება. უძილობა იწვევს ჰორმონულ ცვლილებებს, რაც ზრდის მადას და მაღალი ენერგეტიკული ღირებულების საკვების მოთხოვნილებას. ცნობილია, რომ თამბაქოს მოხმარების შეწყვეტა იწვევს წონაში მატებას. ნიკოტინი აქვეითებს მადას და ზრდის მეტაბოლურ სიჩქარეს. როდესაც ნიკოტინის მოხმარება წყდება, ადამიანები იწყებენ უფრო მეტი საკვების მიღებას და მათი მეტაბოლიზმის სიჩქარეც ქვეითდება, რაც განაპირობებს ნაკლები კალორიების დაწვას. აქედან გამომდინარე სხეულის მასა შეიძლება გაიზარდოს 5-10%-ით.
ჰორმონები:
ჰორმონული დარღვევები იშვიათად იწვევს სიმსუქნეს. მაგალითად:
- კუშინგის სინდრომი – გამოწვეულია კორტიზოლის ჭარბი გამომუშავებით. ეს სინდრომი ხშირად ჰიპოფიზის კეთილთვისებიანი სიმსივნით (ჰიპოფიზის ადენომა) ან თირკმელზედა ჯირკვლის სიმსივნით არის განპირობებული. შესაძლოა მიზეზი სხვა ლოკალიზაციის სიმსივნეც იყოს (მაგ.: ფილტვების). კუშინგის სინდრომისთვის დამახასიათებელია სახის და კისრის უკანა არეში ცხიმის დაგროვება. ცნობილია მთვარისებური სახის და ბიზონის კუზის სახელწოდებით.
- პოლიკისტური საკვერცხის სინდრომი – გვხვდება ქალების 5-10%-ში. ასეთი ქალები მიდრეკილნი არიან სიმსუქნის და ჭარბი წონის განვითარებისკენ. ტესტოსტერონისა და სხვა მამაკაცური ჰორმონების მატება იწვევს ცხიმის დაგროვებას წელისა და მუცლის გარშემო, რაც უფრო მეტად საზიანოა, ვიდრე მთელ სხეულზე გადანაწილებული ცხიმი.
კვებითი დარღვევები: სიმსუქნე ასოცირებულია ორი ტიპის კვებით დარღვევასთან:
- ჭარბი უკონტროლო კვება – ხასიათდება დიდი რაოდენობით საკვების მიღებით დროის მცირე მონაკვეთში, რომელსაც ძირითადად თან ახლავს დანაშაულის გრძნობა, სინდისის ქენჯნა ან კონტროლის დაკარგვის შიში. ასეთი ადამიანების უმრავლესობა არ "ითავისუფლებს" თავს (მაგ.: ღებინებით, საფაღარათო საშუალებების ან შარდმდენების გამოყენებით). დიაგნოზი დგინდება იმ შემთხვევაში, თუ მსგავსი ეპიზოდები მეორდება სულ მცირე ორჯერ კვირაში, 6 ან მეტი თვის მანძილზე.
- ღამით კვების სინდრომზე – საუბარია, როდესაც დღის მანძილზე პაციენტი იკვებება მცირე ულუფებით, ხოლო საღამოს საათებში იწყებს საკვებისა და კალორიების ჭარბად მიღებას ან იღვიძებს საჭმელად შუაღამით.
მედიკამენტები: მედიკამენტების დიდმა ნაწილმა, რომლებიც გამოიყენება სხვადასხვა მდგომარეობების სამკურნალოდ, შეიძლება გამოიწვიოს წონაში მატება. ასეთი მედიკამენტები გამოიყენება ფსიქიატრიული პათოლოგიების დროს, მათ შორის დეპრესიისა და კრუნჩხვების სამკურნალოდ. მათ რიცხვს განეკუთვნება ზოგიერთი ანტიჰიპერტენზიული მედიკამენტი (მაგ.: ბეტა-ბლოკერები). წონაში მატების ერთ-ერთ მაპროვოცირებელ საშუალებად მიჩნეულია კორტიკოსტეროიდები და დიაბეტის სამკურნალოდ განკუთვნილი პრეპარატების გარკვეული სახეობები.
სიმპტომები
სიმსუქნის ყველაზე თვალსაჩინო და რეალური სიმპტომი არის გარეგნობის ცვლილება. ამასთანავე სიმსუქნე ზრდის ჯანმრთელობის პრობლემების რისკს. ამ დროს შეიძლება დაზიანდეს ნებისმიერი ორგანოთა სისტემა. წონასთან ასოცირებული პრობლემები იწვევს ისეთ სიმპტომებს, როგორიცაა ქოშინი, სუნთქვის გაძნელება, განსაკუთრებით ფიზიკური დატვირთვის დროს, ხვრინვა, კანის ცვლილებები – აკნე, სახსრების და ზურგის ტკივილი.
სიმსუქნის დროს იზრდება ქვემოთ ჩამოთვლილი მდგომარეობების განვითარების რისკი:
- ქოლესტერინის დონის მატება
- სისხლის არტერიული წნევის მატება
- მეტაბოლური სინდრომი
- კორონარული არტერიების დაავადება
- გულის უკმარისობა
- დიაბეტი ან სისხლში გლუკოზის დონის მატება (ინსულინ-რეზისტენტობა, პრედიაბეტი)
- ძუძუს, საშვილოსნოს, საკვერცხეების, მსხვილი ნაწლავის, პროსტატის, თირკმლის ან პანკრეასის სიმსივნე
- ნაღვლოვანი კენჭები და ნაღვლის ბუშტის სხვადასხვა დარღვევები
- ტესტოსტერონის დაბალი დონე, ერექციული დისფუნქცია, მამაკაცებში უშვილობა
- მენსტრუალური ციკლის დარღვევები, უშვილობა, თვითნებითი აბორტების მაღალი რისკი
- კანის ცვლილებები – აკნე, სახის ჭარბთმიანობა ქალებში
- ვარიკოზული ვენები
- ღვიძლის გაცხიმება, ჰეპატიტი და ციროზი
- სისხლის თრომბული მასების ჩამოყალიბება (ღრმა ვენების თრომბოზი და ფილტვის ემბოლია)
- ასთმა
- ძილის ობსტრუქციული აპნოე
- თირკმლის პათოლოგიები – ნეფროზული სინდრომი
- ართრიტი, პოდაგრა, წელის ქრონიკული ტკივილი და სხვა სახსრების დაზიანება
- დეპრესია და შფოთვა
სიმსუქნე აორმაგებს ან ასამმაგებს ადრეული სიკვდილის რისკს. რაც უფრო მაღალი ხარისხისაა სიმსუქნე, მით უფრო იზრდება რისკი. აშშ-ში ყოველწლიურად ფიქსირდება სიმსუქნით გამოწვეული 300000-მდე ლეტალური შემთხვევა.
დიაგნოზი
სიმსუქნის დიაგნოზის დასმა ხდება სმი-ის განსაზღვრით. სხეულის მასის ინდექსი არ განასხვავებს ერთმანეთისგან ცხიმოვან და კუნთოვან მასას. ადამიანებს შეიძლება ჰქონდეთ მაღალი სმი, ჭარბი კუნთოვანი ქსოვილის გამო (მაგ.: ათლეტები). ასეთი პაციენტები არ ითვლებიან მსუქნებად და პირიქით, ზოგიერთ შემთხვევებში ნორმალური სმი-ის ფონზე პროცენტული ცხიმის შემცველობა მაღალია, რაც უკვე პათოლოგიად არის მიჩნეული.
საბოლოოდ დადგენილია, რომ სიმსუქნის დიაგნოსტირებისას სხეულის მასის ინდექსის განსაზღვრასთან ერთად მნიშვნელოვანია სხეულის აღნაგობა და ცხიმის პროცენტული შემცველობა. ასევე გასათვალისწინებელია სხეულის შემადგენლობა (კომპოზიცია), რომელიც შესაძლოა განისაზღვროს დენსიტომეტრიის (ორმაგენერგეტიკული რენტგენოაბსორბციომეტრის – DEXA) გამოყენებით, მისი საშუალებით განისაზღვრება ძვლოვანი მასის მოცულობა და მისი დანაკარგის არსებობაც. მოწოდებულია წელის გარშემოწერილობის გაზომვა, რაც გვეხმარება აბდომინური (ვისცერალური) სიმსუქნის შეფასებაში. ვისცერალური სიმსუქნის დროს სხეულში არსებული ცხიმი დაგროვილია მის შუა ნაწილში (მუცლის გარშემო), რაც მიჩნეულია უფრო საზიანო ფაქტორად, ვიდრე იმავე მოცულობის ცხიმი (კანქვეშა ცხიმი), გადანაწილებული მთელ სხეულზე თანაბრად.
მკურნალობა
სიმსუქნის მკურნალობის მთავარი პრინციპი არის ცხოვრების წესის შეცვლა, რომელიც მოიცავს კვების რეჟიმის შეცვლას, ფიზიკური აქტივობის ზრდას, ქცევის მოდიფიკაციას, ყოველივე ზემოთ აღნიშნული ეხმარება პაციენტს წონის კლებასა და მის შენარჩუნებაში. ზოგიერთ პაციენტს დამატებით სჭირდება ფარმაკოლოგიური საშუალებების მიღება, ან ქირურგიული მკურნალობა (ბარიატრიული ოპერაცია). წონაში წარმატებული კლება მოითხოვს მოტივაციას და ამისთვის მზადყოფნას. წარმატებულ ადამიანებს აქვთ რეალისტური მიზნები და აცნობიერებენ, რომ წონაში კლება შეიძლება მიღწეული იქნეს მხოლოდ ცხოვრების სტილის შეცვლით და არა რაიმე წამლის ან ჯადოსნური დიეტის საშუალებით. შეიძლება სასარგებლოც იყოს პრაქტიკოსი ექიმის (მაგალითად, დიეტოლოგის, ან ფსიქიატრის) დახმარება. პროგრამები, რომლებიც ითხოვს რეგულარულ კონტაქტს, ზრდის პასუხისმგებლობას და შესაბამისად, მათ შეიძლება ჰქონდეს მაღალი წარმატების ხარისხიც. ამ პროგრამების უმრავლესობა არაკომერციულია და მიზნად ისახავს ინდივიდუალურ ან გუნდურ მუშაობას, რომელიც მოიცავს კვირის განმავლობაში შეხვედრებს, დამატებით ინსტრუქციებს და რეკომენდაციებს ინსტრუქტორებისაგან.
კვებითი რაციონის ცვლილება: წონაში კლების მიზნით რაციონალურად მოდიფიცირებული კვების რეჟიმი გულისხმობს ჯანსაღ კვებას, რომელშიც საკვების ფართო არჩევანის (მრავალფეროვანი კვება) ფონზე შემცირებულია კალორიების რაოდენობა. დღიურად მიღებული კალორიების შემცირება 500-1000 ერთეულით იწვევს კვირაში 1-2 ფუნტის კლებას, რაც წარმოადგენს წონაში კლების ჯანსაღ სიჩქარეს. ეს მიდგომა გულისხმობს დღეში 1200-დან 1500-მდე კალორიის მიღებას. წონაში კლება უფრო სწრაფი იქნება თუ დღიური კალორაჟი მკვეთრად შემცირდება, მაგრამ ასეთი დიეტები ექიმის ზედამხედველობით უნდა შედგეს.
რეკომენდებულია კვების რაციონში შემდეგი ცვლილებების შეტანა:
- ხილისა და ბოსტნეულის 5 ან მეტი ულუფა დღის განმავლობაში;
- აუცილებელია პროტეინების მიღება, მაგ: თევზი, ქათმის გულმკერდი, ან ბოსტნეულის ცილა, როგორიცაა სოია;
- უცხიმო რძის პროდუქტები;
- დაუფქველი მარცვლეულის მიღება (დაცეხვილი პური);
- მაღალკალორიული საკვების შემცირება;
- სწრაფი კვების პროდუქტების მოხმარების შეზღუდვა;
- საზიანო ცხიმების (როგორიცაა ნაჯერი ცხიმები და ტრანს-ცხიმები) მოხმარების ნაცვლად კარგი ცხიმების მოხმარება, როგორიცაა მონოუჯერი ცხიმები (გვხვდება ზეითუნისა და სელის ზეთში) და პოლიუჯერი ცხიმები (ზღვის თევზეულის ცხიმი და ბოსტნეულის ზეთი). ზოგადად უმჯობესია ცხიმის მოხმარების შეზღუდვა.
ნაჯერი ცხიმები და ტრანს-ცხიმები არა მარტო ხელს უწყობენ წონაში მატებას და სიმსუქნეს, არამედ შეიძლება საზიანოც იყოს ჯანმრთელობისთვის. ისინი იწვევს ქოლესტერინის დონის ცვლილებებს და კორონარული არტერიების დაავადების რისკის ზრდას.
ფიზიკური აქტივობა: ფიზიკური აქტივობის მატება მნიშვნელოვანია წონაში ჯანსაღად კლებისათვის და წონის შენარჩუნებისათვის. ფიზიკური დატვირთვა მოიცავს არა მარტო ვარჯიშს (სტრუქტურირებული ფიზიკური აქტივობა), არამედ აქტივობებს ყოველდღიურ ცხოვრებაში, როგორიცაა კიბეებზე ფეხით ასვლა ნაცვლად ლიფტით მოძრაობისა, მებაღეობა, ფეხით სეირნობა, ნაცვლად მანქანით გადადგილებისა, როდესაც ეს შესაძლებელია.
ყოველდღიურმა აქტივობებმა შეიძლება კალორიების მნიშვნელოვანი რაოდენობა დაწვას. ფიზიკური აქტივობა ასევე ეხმარება პაციენტებს წონის შენარჩუნებაში. პირები, რომლებიც დიეტის პერიოდში არ ვარჯიშობენ, როგორც წესი, კვლავ იმატებენ დაკლებულ წონას.
ზოგადი რეკომენდაციით, პაციენტმა ფეხით უნდა იაროს სულ მცირე 150 წუთი კვირაში, რომ ხელი შეუწყოს ჯანმრთელობას და შეინარჩუნოს წონა. წონაში დასაკლებად კი დღეში 60-90-წუთიანი ფიზიკური აქტივობაა საჭირო. აერობიკა, ძუნძულით სირბილი, სწრაფად სეირნობა (3-4 მილი საათში), ველოსიპედით სეირნობა, ჩოგბურთი, ციგურებით სრიალი, თხილამურებით სრიალი, წვავს უფრო მეტ კალორიას, ვიდრე ნაკლებად აქტიური ვარჯიშები. ცნობილია, რომ აქტიურად სეირნობის დროს, წუთში დაახლოებით 4 კალორია იხარჯება, ასე რომ 1-საათიანი სწრაფად სიარული დღეში წვავს დაახლოებით 240 კალორიას. სირბილის დროს კი წუთში დაახლოებით 6-8 კალორია იკარგება. ვარჯიშის მაღალი ეფექტურობისთვის უმჯობესია ძალისმიერი ვარჯიშების კეთება (სიმძიმეების აწევა ან სხვა სახის წინააღმდეგობის შემქმნელი ვარჯიშის სახეობა), რომლის პერიოდულობა 48-72 საათია ანუ კვირაში 3-ჯერ მაინც სრულდება. ძალისმიერი ვარჯიშები ზრდის კუნთოვან მასას, რაც აძლიერებს მეტაბოლიზმის სიჩქარეს და სხეული მოსვენებულ მდგომარეობაში წვავს მეტ კალორიას.
ქცევის მოდიფიკაცია: საბოლოოდ, იმისთვის, რომ წონაში კლება იყოს ეფექტური და ხანგრძლივი, რეკომენდებულია ყოველდღიური ქცევითი ჩვევების ცვლილება. ამისთვის ყველაზე ეფექტურია წონაში კლების პროგრამები, რომლებიც ეხმარება პაციენტებს ქცევის შეცვლაში. ქცევის მოდიფიკაციის ზოგიერთი უნარ-ჩვევა მოიცავს პრობლემებთან გამკლავებას, სტრესის მართვას და თვითმონიტორინგს.

მედიკამენტები: სიმსუქნის გამო ჯანმრთელობასთან დაკავშირებული სერიოზული პრობლემის მქონე პაციენტები (ჭარბწონიანები ან მსუქნები) ზოგჯერ საჭიროებენ სიმსუქნის საწინააღმდეგო ფარმაკოთერაპიას, რომელიც საკმაოდ ეფექტურია. მედიკამენტური თერაპიის ეფექტურობა იზრდება, თუ ის ასოცირებულია დიეტასთან და ფიზიკურ აქტივობასთან (სტრუქტურული პროგრამები) ქცევითი მოდიფიკაციის ჩათვლით. წონაში კლებისთვის განკუთვნილი მედიკამენტების გარკვეული ნაწილი ხანმოკლე მოხმარებისთვისაა განკუთვნილი, ნაწილი კი ხანგრძლივად გამოიყენება. წონის კლებისთვის განკუთვნილი მედიკამენტების გარკვეული სახეობების ყიდვაც შეუძლებელია ექიმის რეცეპტის გარეშე. ესენია: ორლისტატი, სიბუტრამინი, ფენტერმინი, ბეზფეტამინი, დიეთილპროპიონი, მაზინდოლი და ფენდიმეტრაზინი.
ორლისტატი ამცირებს ცხიმის დაშლისა და შეწოვის პროცესს ნაწლავებში. გვერდითი მოვლენებიდან საყურადღებოა შებერილობა, გაზების დაგროვება და თხიერი განავალი. ორლისტატმა შეიძლება იმოქმედოს ცხიმში ხსნადი ვიტამინების შეწოვაზე A, D, E და K ვიტამინების აბსორბციის შეფერხების გზით. თუ მკვეთრად შეფერხდა D ვიტამინის შეწოვა და განვითარდა მისი დეფიციტი, საყურადღებოა ოსტეოპოროზის და ძვლების მოტეხილობის განვითარების რისკი. პაციენტებმა ორლისტატის მიღებისას დამატებით უნდა მიიღონ აღნიშნული ვიტამინები საკვები დანამატების სახით. ამ დანამატების მიღება რეკომენდებულია ორლისტატის მიღებამდე 2 საათით ადრე.
სიბუტრამინი, ფენტერმინი, ბენზფეტამინი, დიეთილპროპიონი, მაზინდოლი და ფენდიმეტრაზინი – ეს მედიკამენტები მადის დამთრგუნველი პრეპარატებია, ისინი თავის ტვინის მადის მაკონტროლებელ ცენტრში მოქმედებენ ქიმიურ მედიატორებზე. ამ მედიკამენტების გარკვეულმა ნაწილმა ასევე შეიძლება გაზარდოს მეტაბოლიზმის სიჩქარე და შესაბამისად ხელი შეუწყონ უფრო მეტი კალორიის დაწვას.
ფენფლურამინისა და ფენტერმინის (ე.წ. ფენ-ფენი) კომბინაცია ერთ-ერთ ყველაზე ეფექტურად ითვლებოდა, თუმცა ფენფლურამინი ბაზრიდან ამოღებულ იქნა, რადგან მომხმარებლებში გამოვლინდა გულის სარქვლის პრობლემები.
ითვლება, რომ ზოგიერთი არარეგისტრირებული დიეტური წამლები, როგორიცაა სამკურნალო მცენარეები, ასტიმულირებენ წონაში კლებას მეტაბოლიზმის გაზრდით ან სწრაფად დანაყრების შეგრძნებით. ამ დანამატების ეფექტურობა არ დასტურდება და შეიძლება შეიცავდეს საზიანო მინარევებს ან სტიმულატორებს, როგორიცაა ეფედრა, რომელიც თავიდან უნდა იქნეს აცილებული.
ბევრი ახალი მედიკამენტი იქმნება სიმსუქნის სამკურნალოდ, რაც ალბათ მომავალში შეცვლის სიმსუქნის მკურნალობის ტაქტიკას.
ბარიატრიული ქირურგია
ბარიატრიული ქირურგიით ხდება კუჭის, ნაწლავების ან ორივეს კორექცია, რაც წონაში კლებას იწვევს.
ყოველწლიურად დაახლოებით 200000-მდე ადამიანი მიმართავს ბარიატრიულ ოპერაციას აშშ-ში. ეს ციფრი მსოფლიოს მასშტაბით ჩატარებული ბარიატრიული ოპერაციების 2/3-ს წარმოადგენს. პროცედურა იწვევს წონაში მნიშვნელოვან კლებას. ადამიანები იკლებენ ზედმეტი წონის ნახევარს ან უფრო მეტს, 80-160 ფუნტამდე. წონაში კლება ოპერაციის შემდგომ პირველ ხანებში მიმდინარეობს სწრაფად, შემდეგ თანდათან იწყებს შემცირებას, რაც დაახლოებით 2 წელი გრძელდება. წონის შენარჩუნება შესაძლებელია წლების განმავლობაში, რაც მნიშვნელოვნად ამცირებს წონასთან ასოცირებული სამედიცინო პრობლემების რისკს და სიმძიმეს (როგორიცაა მაღალი არტერიული წნევა და დიაბეტი). წონაში კლება აუმჯობესებს პაციენტის გუნება-განწყობილებას, თვითშეფასებას, სხეულის სურათს, აქტივობის ხარისხს, მუშაობის უნარსა და სხვა ადამიანებთან ურთიერთობას.
როდესაც სიმსუქნე მკვეთრად მაღალი ხარისხისაა (სმი > 40-ზე) ქირურგიული მკურნალობა პირველი რიგის არჩევანია. ასევე შეიძლება ხელსაყრელი იყოს იმ ადამიანებისთვის, ვისაც სმი 35-ზე მეტია და აქვთ წონასთან ასოცირებული სერიოზული პრობლემები, როგორიც არის: დიაბეტი, არტერიული ჰიპერტენზია, ძილის აპნოე ან გულის უკმარისობა.
ქირურგიული ჩარევის შესახებ გადაწყვეტილების მიღებამდე პაციენტს უნდა მიეწოდოს დეტალური ინფორმაცია შემდგომ საკითხებზე:
- ოპერაციული რისკების და შედეგების შესახებ
- ოპერაციის შემდეგ კვებითი თავისებურებების შესახებ
- არის თუ არა უკვე ნაცადი წონაში კლების სხვა მეთოდები
- ფიზიკური და ფსიქოლოგიური მომზადება ქირურგიისათვის
რამდენად მისაღებია ბარიატრული ოპერაცია პირებისთვის, ვინც 18 წელზე ნაკლები ან 65 წელზე მეტი ასაკისაა, ჯერ კიდევ საკამათოა.

ტიპები
ბარიატრიული ქირურგიის დროს ხშირად გამოიყენება ვიდეო კამერით აღჭურვილი დრეკადი მილი (ლაპარასკოპი), რომელიც ჭიპის ქვემოთ მცირე განაკვეთით (დაახლოებით 1 ინჩის სიგრძის) შეჰყავთ მუცლის ღრუში. აღნიშნულ პროცედურას ლაპარასკოპია ეწოდება. გარდა ჭიპთან არსებული განაკვეთისა, მსგავსი განაკვეთებით დაახლოებით 4-6 ქირურგიული ინსტრუმენტი თავსდება მუცლის ღრუში. ბარიატრიული ოპერაციის ლაპარასკოპიულად ჩატარება დამოკიდებულია პროცედურის ტიპზე (რომელი სახის ოპერაცია უნდა ჩატარდეს) და/ან პაციენტის ზომაზე. თუ ლაპარასკოპიული მიდგომა ვერ ხერხდება, მაშინ კეთდება მუცელკვეთა (ე.წ მუცლის ღრუს ღია ოპერაცია). მუცლის ღრუს ღია ოპერაციასთან შედარებით, ლაპარასკოპია ნაკლებ ინვაზიურია და გამოჯანმრთელებაც უფრო სწრაფად ხდება.
ბარიატრიული ოპერაციის შემდეგ პაციენტს ეზღუდება მიღებული საკვების რაოდენობა ან ნაწლავი ვერ იწოვს საკვების პროდუქტების დიდ ნაწილს. შესაძლებელია ორივე შეზღუდვის მექანიზმი ერთდროულად იქნეს გამოყენებული.
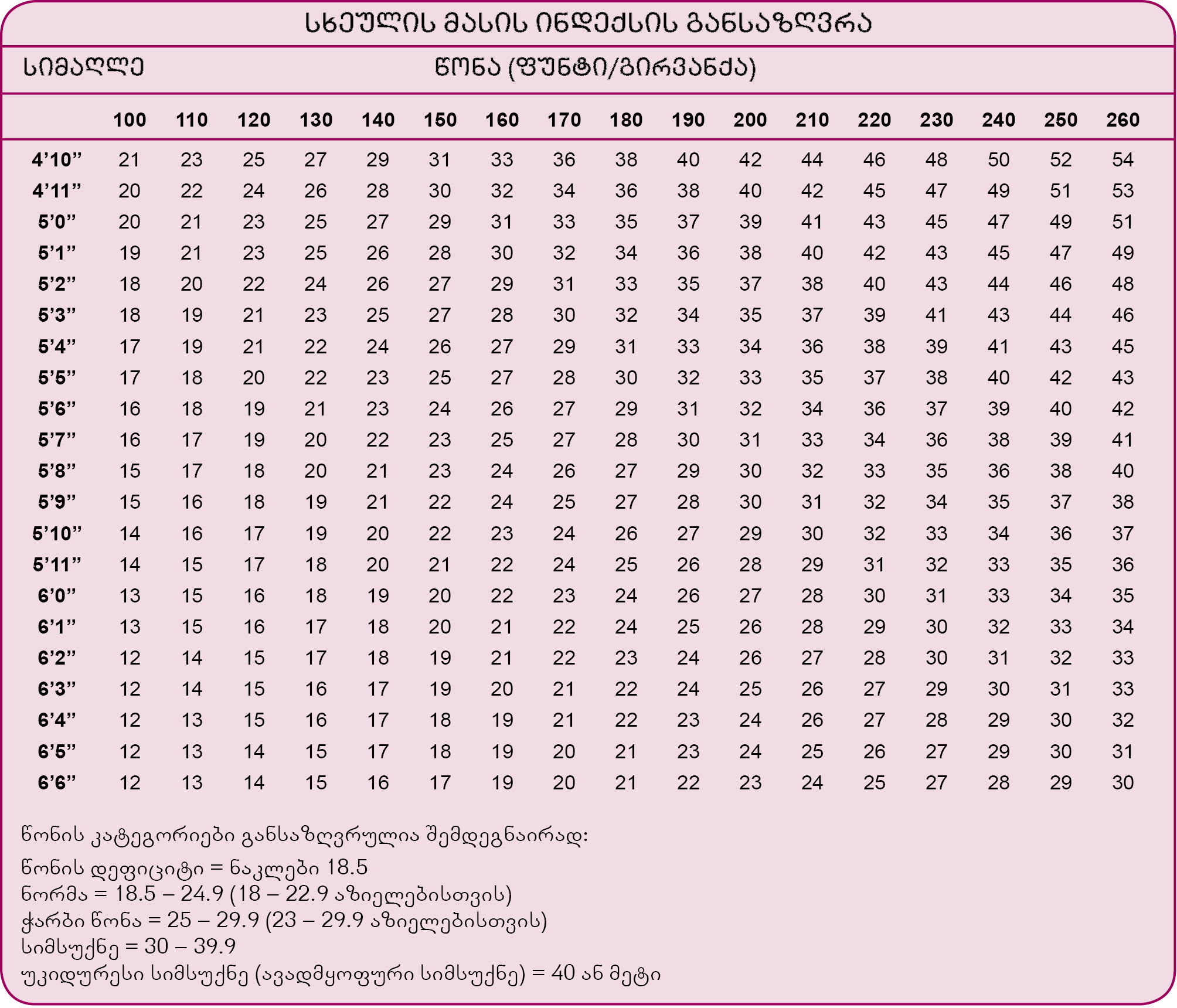
პროცედურა, რომელიც ზღუდავს გარკვეულ პროცესებს ესაა: კუჭის რეგულირებადი ბანდაჟირება (რესტრიქციული ტიპის ოპერაცია), რომლის შედეგადაც იზღუდება მიღებული საკვების რაოდენობა. პაციენტები მცირე ულუფის მიღების შემდეგ სწრაფადვე გრძნობენ დანაყრებას.
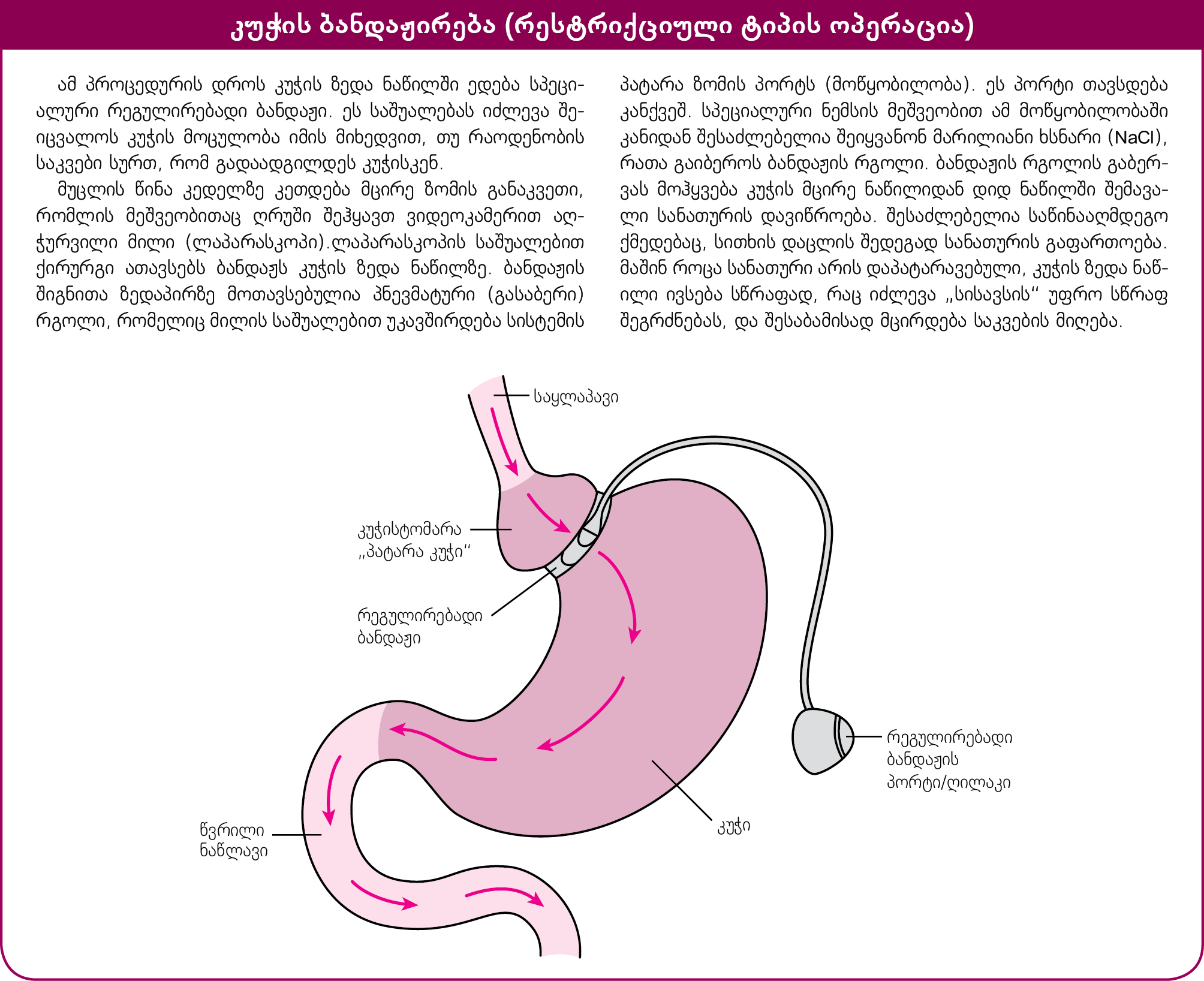
კუჭის რეგულირებადი ბანდაჟირება შეიძლება ჩატარდეს ლაპარასკოპის გამოყენებით. ბანდაჟი (ე.წ. lap band) თავსდება კუჭის ზედა ნაწილში, რაც ყოფს კუჭს ორ მცირე ზომის – ზედა და დიდი ზომის ქვედა ნაწილად. საკვები გადაადგილდება ბანდაჟის გავლით კუჭის მცირე ნაწილიდან დიდი ნაწილისკენ და შემდეგ ნაწლავებისკენ. ეს ბანდაჟი ანელებს საკვების პასაჟს. ბანდაჟთან მიერთებულია მილი, რომლის მეორე ბოლო დაკავშირებულია სპეციალიზებულ მოწყობილობასთან (პორტთან). პორტი თავსდება კანქვეშ, მისი საშუალებით ოპერაციის შემდგომ ხდება ბანდაჟის ზომის რეგულირება. პორტში სპეციალური ნემსით შეჰყავთ სითხე, რაც იწვევს ბანდაჟის რგოლის გაბერვას და შესაბამისად, მცირდება კუჭის მცირე და დიდ ნაწილს შორის დამაკავშირებელი ხვრელის დიამეტრი, რაც ამცირებს საკვების პასაჟს ნაწლავებისკენ. ასევე შესაძლებელია ბანდაჟის რგოლის ჩაფუშვა და სანათურის გაფართოება სითხის გამოღების მეშვეობით. ასეთ შემთხვევაში საკვების უფრო დიდი პორციის გადაადგილების საშუალებაა.
როდესაც საკვების ნაწლავებისკენ გადასვლა შენელებულია, კუჭის ზედა, მცირე ნაწილი, სწრაფად ივსება საკვებით, რაც თავის ტვინისკენ გზავნის ინფორმაციას. შედეგად კი ადამიანს უჩნდება დანაყრების შეგრძნება ძალიან მცირე ულუფა საკვების მიღების შემდეგ. საბოლოოდ იზღუდება მიღებული საკვების მოცულობა და იწყება წონის პროგრესული კლება.
კუჭის ვერტიკალური ბანდაჟირება (Vertical banded gastroplasty) ეს მეთოდი ფაქტობრივად აღარ გამოიყენება. ამ პროცედურის დროს კუჭის ზედა 2/3-ზე, სიგრძივად ათავსებენ სამაგრებს (კლიფსებს). ამგვარად ხდება მისი ზედა 2/3-ის გაყოფა ორ სეგმენტად, შედარებით მცირე და დიდ ნაწილად. გაყოფას ამყარებს კლიფსების გაყოლებაზე არარეგულირებადი პლასტიკური ბანდაჟის დამაგრება. საკვები საყლაპავიდან გადადის კუჭის მცირე ნაწილში, ეს ბანდაჟი ქმნის წინააღმდეგობას და ანელებს საკვების გადაადგილებას, შედეგად ადამიანები ვეღარ იღებენ დიდი რაოდენობით საკვებს და სწრაფად დგება დანაყრების შეგრძნება.
პროცედურები, რომლებიც ამცირებენ შეწოვას (მალაბსორბციული): ეს პროცედურები მოიცავენ Roux-en-Y გასტრო-შუნტირებას და ბილიო-პანკრეატულ შუნტირებას 12-გოჯა ნაწლავის შერთულით. ამ პროცედურების დროს იცვლება საკვების პასაჟის გზა კუჭ-ნაწლავის ტრაქტში, საკვები გადის შემოვლით გზას კუჭისა და წვრილი ნაწლავის გვერდის ავლით, სადაც ხდება საკვების შეწოვა. ამრიგად, ნაკლები საკვები შეიწოვება. ეს პროცედურები ასევე ამცირებენ საკვების გადაადგილებას საჭმლის მომნელებელ სისტემაში.
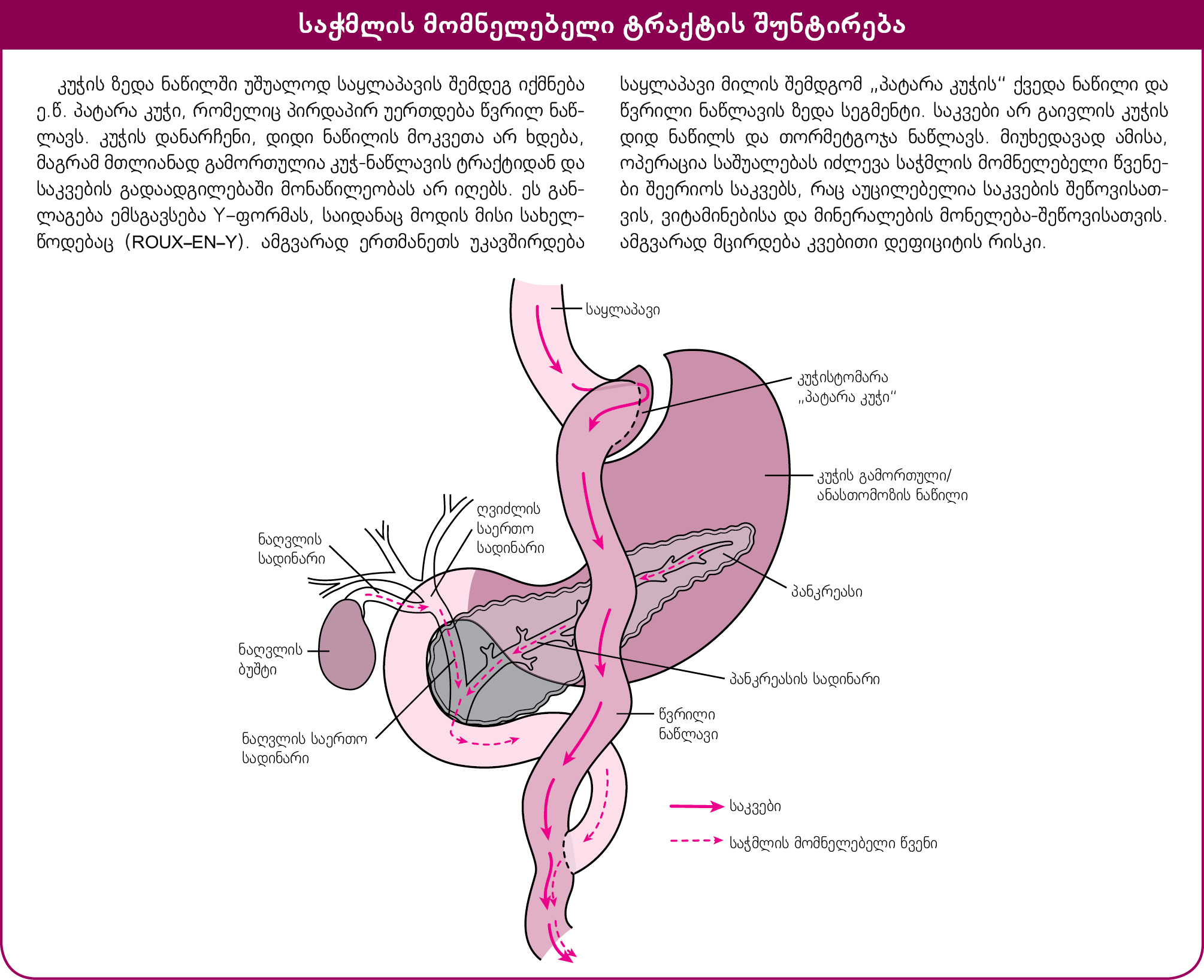
Roux-en-Y – გასტრო-შუნტირება წარმოადგენს ბარიატრიული ოპერაციების ყველაზე გავრცელებულ ფორმას აშშ-ის მასშტაბით, თუმცა ბანდაჟირებაც უფრო და უფრო პოპულარული ხდება.
Roux-en-Y გასტრო-შუნტირება ხშირად კეთდება ლაპარასკოპიულად. კუჭის ზედა ნაწილში უშუალოდ საყლაპავის შემდეგ იქმნება ე.წ. პატარა კუჭი, რომელიც პირდაპირ უერთდება წვრილ ნაწლავს. კუჭის დანარჩენი, დიდი ნაწილის მოკვეთა არ ხდება, მაგრამ მთლიანად გამორთულია კუჭ-ნაწლავის ტრაქტიდან და საკვების გადაადგილებაში მონაწილეობას არ იღებს. ეს განლაგება ემსგავსება Y-ფორმას, საიდანაც მოდის მისი სახელწოდებაც (Roux-en-Y).
ნაწლავებს შორის ფანჯარა (სანათური) უფრო წვრილია, რაც კიდევ უფრო ამცირებს საკვების გადაადგილების სიჩქარეს. ამგვარად ერთმანეთს უკავშირდება საყლაპავი მილის შემდგომ "პატარა კუჭის" ქვედა ნაწილი და წვრილი ნაწლავის ზედა სეგმენტი. საკვები არ გაივლის კუჭის დიდ ნაწილს და თორმეტგოჯა ნაწლავს, სადაც შეწოვის ძირითადი პროცესი მიმდინარეობს. მიუხედავად ამისა, ოპერაცია საშუალებას იძლევა, საჭმლის მომნელებელი წვენები (ნაღვლის მჟავები და პანკრეასული ფერმენტები) შეერიოს საკვებს. ეს ხორციელდება მეორე მარყუჟით, რომელიც უკვე პირდაპირ წვრილ ნაწლავს უერთდება. მომნელებელი წვენები აუცილებელია საკვების შეწოვისათვის, ვიტამინებისა და მინერალების მონელება-შეწოვისათვის. ამგვარად მცირდება კვებითი დეფიციტები. პაციენტების უმრავლესობა საავადმყოფოში რჩება 1 ღამე ან მეტი.
პირებში, რომელთაც ჩაუტარდა კუჭის შუნტირება, ცხიმიანი საკვების ან რაფინირებული შაქრის მიღებამ შეიძლება გამოიწვიოს ე.წ დემპინგ სინდრომი. მისი სიმპტომები: მოუნელებლობა, გულისრევა, ფაღარათი, მუცლის ტკივილი, ოფლიანობა, მსუბუქი თავის ტკივილი, სისუსტე. "დემპინგ სინდრომი" ვითარდება მაშინ, როდესაც მოუნელებელი საკვები კუჭიდან წვრილ ნაწლავში ზედმეტად სწრაფად გადაედინება. ეს სინდრომი ჩვეულებრივ აღარ გვხვდება ოპერაციიდან მცირე პერიოდის შემდეგ.
ბილიოპანკრეატული შუნტირება თორმეტგოჯა ნაწლავის შერთულით – ეს ოპერაცია იშვიათად გამოიყენება. ამ დროს ხდება კუჭის გარკვეული სეგმენტის მოცილება (მოკვეთა). Roux-en-Y – გასტრო-შუნტირებისგან განსხვავებით, კუჭის ნაწილი, რომელიც რჩება, ნორმალურად უკავშირდება საყლაპავს და წვრილ ნაწლავს. ასევე სარქველი კუჭსა და წვრილ ნაწლავს შორის რჩება ინტაქტური და ფუნქციონირებს ნორმალურად. შესაბამისად, კუჭის დაცლაც ხორციელდება ნორმალურად. ოპერაციის მეორე ეტაპი ითვალისწინებს ე.წ. შუნტის შექმნას კუჭის გამოსავალ ნაწილსა და წვრილი ნაწლავის ქვედა ნაწილს შორის (მლივი ნაწლავი), რისი საშუალებითაც ხდება წვრილი ნაწილის უმეტესი ნაწილის გამოთიშვა საჭმლის მომნელებელი სისტემიდან. შედეგად შეუძლებელია საჭმლის მომნელებელი წვენების (ნაღვლის მჟავები და პანკრეასის ფერმენტები) საკვებთან შერევა და მცირდება შეწოვა. ამ დროს ხშირია კვებითი დეციფიტის განვითარება.

შეფასება
ოპერაციამდე ხდება პაციენტთა დეტალური შეფასება, რათა დაადგინონ რამდენად შესწევთ უნარი, გადაიტანონ ქირურგიული სტრესი. ტარდება ფიზიკური გასინჯვა და ლაბორატორიული ტესტირება, რომელიც მოიცავს:
- წინასაოპერაციო რუტინულ კველევებს, რათა შეფასდეს სასიცოცხლოდ მნიშვნელოვანი ორგანოების ფუნქციონირება
- სისხლის ანალიზები. მათ შორის: ღვიძლის ფუნქციური ტესტები, სისხლში გლუკოზის განსაზღვრა, ლიპიდური ცვლა
- მუცლის ღრუს ექოსკოპია, მათ შორის ნაღვლის ბუშტი
- ექოკარდიოგრაფია (გულის ექოსკოპია)
- ფილტვის ფუნქციური ტესტები (სპირომეტრია)
- საჭმლის მომნელებელი ტრაქტის შეფასება (ექოსკოპიურად ან ენდოსკოპიურად)
- ფარისებრი ჯირკვლის ფუნქციური ტესტები
- ძილის შეფასება (პოლისომნოგრაფიის ჩათვლით) და ძილის აპნოეს გამოკვლევა
ასევე ტარდება ფსიქიატრიული და კვების ქცევის გამოკვლევა. პაციენტებმა დეტალური ინფორმაცია უნდა მიაწოდონ ექიმს ყველა იმ მედიკამენტის და სამკურნალო ბალახების შესახებ, რასაც იღებენ. გარკვეული მედიკამენტების მიღება ანტიკოაგულანტების ჩათვლით (როგორიცაა ვარფარინი და ასპირინი), შეიძლება შეჩერდეს წინასაოპერაციოდ.
ოპერაციის შემდგომი ქმედება
ოპერაციის შემდეგ ინიშნება ტკივილგამაყუჩებელი მედიკამენტები.
პირველი 2 კვირის განმავლობაში რეკომენდებულია მხოლოდ თხიერი დიეტა. პაციენტს ეძლევა მითითება, რომ მიიღოს მცირე ულუფა სითხეები ხშირ-ხშირად, მთელი დღის მანძილზე. სითხის მიღება უნდა მოხდეს ექიმის მიერ განსაზღვრული რაოდენობით, ამასთან უნდა მიიღონ ცილოვანი დანამატი სითხის სახით. შემდგომი 2 კვირის მანძილზე ინიშნება რბილი (ნახევრად თხიერი) დიეტა. 4 კვირის შემდეგ კი უკვე შესაძლებელია მყარი საკვების მიღებაც.
შემდეგი რეკომენდაციები დაეხმარება პაციენტებს თავიდან აირიდონ საჭმლის მომნელებელ სისტემასთან დაკავშირებული პრობლემები და დისკომფორტი:
- საკვების მიღება მცირე ულუფებად
- საკვების სრულად ღეჭვა
- ზედმეტად ცხიმიანი და შაქრის მაღალი შემცველი პროდუქტების, ასევე სწრაფი კვების პროდუქტების, ნამცხვრების, ორცხობილების მიღებისაგან თავის შეკავება
- მხოლოდ მცირე პორციების მიღება ყოველი კვებისას
პაციენტებს ჩვეულებრივ შეუძლიათ განაგრძონ მათი ქრონიკული მოხმარების მედიკამენტების მიღება ოპერაციის შემდგომ, მაგრამ ტაბლეტირებული წამლების მიღება უნდა მოხდეს მათი დანაწევრების შემდეგ. სასურველია დაიწყონ სეირნობა და მსუბუქი ფიზიკური აქტივობა უკვე ოპერაციის მეორე დღიდან. სისხლში თრომბული კოლტების ჩამოყალიბებისაგან თავის ასარიდებლად არ შეიძლება დარჩნენ დიდხანს მწოლიარე მდგომარეობაში. მათ შეუძლიათ დაუბრუნდნენ ჩვეულ აქტივობებს დაახლოებით 1 კვირაში ოპერაციის ჩატარებიდან. დაშვებულია აღადგინონ მსუბუქი ფიზიკური ვარჯიშები (როგორიცაა აერობიკა და ძალისმიერი ვარჯიშები) რამდენიმე კვირის შემდეგ და უნდა გაიარონ კონსულტაცია ექიმთან მანამ, სანამ დაიწყებენ აქტიურ ფიზიკურ ვარჯიშს, სიმძიმის აწევას.
შესაძლო პრობლემები: პაციენტების უმეტესობას ოპერაციის შემდეგ უქვეითდებათ მადა. მათ აწუხებთ ტკივილი, ზოგჯერ გულისრევა და ღებინებაც. საკმაოდ ხშირია შეკრულობაც. სითხეების დიდი რაოდენობით მიღება და მწოლიარე მდგომარეობაში მცირე დროით ყოფნა ეხმარება პაციენტს შეკრულობის შემსუბუქებაში.
ისეთი სერიოზული გართულებები, როგორიცაა ჭრილობასთან ასოცირებული პრობლემები, ინფექციები, ფილტვისმიერი გართულებები, შესაძლოა ყველა ოპერაციის შემდეგ განვითარდეს, მათ შორის ბარიატრიული ოპერაციის შემდეგაც. მიუხედავად იმისა, რომ მსგავსი ოპერაცია ტარდება სპეციალიზებულ დაწესებულებაში, გართულებები მაინც გვხვდება 10%-ზე ნაკლებ შემთხვევაში და მათი უმეტესობა განკურნებადია.
- ნაწლავის ბლოკირება (გაუვალობა): დაახლოებით შემთხვევათა 2-4%-ში ნაწლავი იბლოკება გადაგრეხვის ან ნაწიბურის ჩამოყალიბების გამო. ბლოკირება შეიძლება განვითარდეს ოპერაციიდან რამდენიმე კვირის ან წლის შემდეგ. მისი სიმპტომები მოიცავს მწვავე მუცლის ტკივილს, გულისრევას, ღებინებას.
- გამოჟონვა: პაციენტების დაახლოებით 1%-ში ახლად შერთული ნაწილებიდან (კუჭსა და ნაწლავს შორის) ხდება საჭმლის მომნელებელი ტრაქტის შიგთავსის გამოჟონვა. ეს გართულება მოსალოდნელია ოპერაციიდან დაახლოებით 2 კვირაში. შედეგად შეიძლება კუჭის შიგთავსმა გაჟონოს მუცლის ღრუში და გამოიწვიოს სერიოზული ინფექციის (პერიტონიტის) განვითარება. მისი სიმპტომებია: აჩქარებული გულისცემა, მუცლის ტკივილი, ცხელება, ქოშინი და ზოგადად ცუდად ყოფნა.
- სისხლდენა: სისხლდენა შეიძლება დაიწყოს კუჭისა და ნაწლავის შერთვის ადგილიდან ან ნებისმიერი სხვა ნაწილიდან კუჭ-ნაწლავის ტრაქტში ან მუცლის ღრუში. თუ სისხლდენა კუჭ-ნაწლავის სისტემაშია, მოსალოდნელია სისხლიანი ღებინება, სისხლიანი ფაღარათი ან შავი კუპრისებრი განავალი, ხოლო თუ სისხლი მუცლის ღრუში იღვრება, სახეზეა პერიტონიტის ნიშნები.
- ნაღვლოვანი კენჭები: პაციენტებს, რომლებიც ხშირად მიმართავენ წონაში სწრაფი კლებისთვის განკუთვნილ დიეტებს, უვითარდებათ ნაღვლოვანი კენჭები. აღნიშნული რისკის ქვეშ იმყოფებიან პაციენტები ბარიატრიული ქირურგიის შემდეგ. პრევენციისთვის მოწოდებულია ნაღვლოვანი მჟავეების შემცველი პრეპარატების გამოყენება, თუმცა აღნიშნული მკურნალობა ყოველთვის ვერ ახდენს სრულყოფილ პრევენციას. პაციენტების დაახლოებით 7%-ს ბარიატრიული ოპერაციის შემდეგ ესაჭიროება ნაღვლის ბუშტის კენჭების მოცილება.
- კვების დეფიციტი: ბარიატრიული ქირურგიის შემდეგ, ცილოვანი პროდუქტების მცირე მოხმარების შემთხვევაში ვითარდება ცილის დეფიციტი. ასევე მნიშვნელოვანია მინერალებისა და ვიტამინების (როგორიცაა B12, D, კალციუმი, და რკინა) შეწოვის დარღვევა, რაც შესაძლოა თან ახლდეს ბარიატრიულ მკურნალობას. მოწოდებულია აღნიშნული ნივთიერებების დანამატის სახით მიღება, მაგალითად, მულტივიტამინების სახით, რაც შესაძლოა დაეხმაროს პაციენტს დეფიციტის შევსებაში.
- სიკვდილიანობა: ოპერაციის შემდეგ დაახლოებით 0,5%-მდე შემთხვევაში მოსალოდნელია პაციენტის დაღუპვა. როგორც წესი, ამის მიზეზი არის სისხლის კოლტი (თრომბი), რომელიც მიემართება ფილტვებისკენ ან შერთულიდან გამონაჟონით გამოწვეული ინფექცია. სიკვდილიანობის რისკი მაღალია კუჭის ან ნაწლავების, გულისა და ფილტვის არსებული პათოლოგიის ფონზე. ასევე ხანში შესულ პირებში და მათთან, ვისაც უტარდება ღია ოპერაცია ან სახეზეა უკიდურესი სიმსუქნე.
საკონტროლო ვიზიტი: ოპერაციის შემდეგ პირველი რამდენიმე თვის განმავლობაში ვიზიტი ექიმთან დაგეგმილია ყოველ 4-6 კვირაში. ამ პერიოდში პაციენტი ყველაზე სწრაფად იკლებს წონაში. ექიმთან ვიზიტისას ფასდება პაციენტის წონა, არტერიული წნევის ციფრები და განიხილება კვების ჯერადობა, რაციონი, მოცულობა. პაცინტმა დეტალურად უნდა შეატყობინოს ექიმს ყველა არსებული პრობლემა. ყოველი ვიზიტისას ტარდება საჭირო ლაბორატორიული კვლევები.