- დიაგნოზი (ავთვისებიანი სიმსივნის სიმპტომები და დიაგნოზი)
- ავთვისებიანი სიმსივნის სიმპტომები და დიაგნოზი
- ავთვისებიანი სიმსივნეები
ავთვისებიან სიმსივნეზე ეჭვი იბადება პაციენტის სიმპტომების, ფიზიკური გასინჯვის შედეგების და, ზოგჯერ, სკრინინგული გამოკვლევების შედეგების საფუძველზე. ზოგჯერ რაიმე მიზეზით, მაგალითად, ტრავმის გამო გადაღებულ რენტგენოგრამაზე ესა თუ ის პათოლოგია დაფიქსირდება ხოლმე, მათ შორის სიმსივნეც. სისმსივნის არსებობის დასადასტურებლად სხვა სადიაგნოზო კვლევებია საჭირო. დიაგნოზის დადასტურების შემდეგ სიმსივნის სტადია განისაზღვრება. სტადია მიუთითებს, თუ რამდენად შორსწასულია დაავადება და ეფუძნება შემდეგ კრიტერიუმებს: სიმსივნის ზომა, მისი გავრცელება მეზობელ ქსოვილებში და უფრო შორს – ლიმფურ კვანძებსა და სხვა ორგანოებში.
სკრინინგი
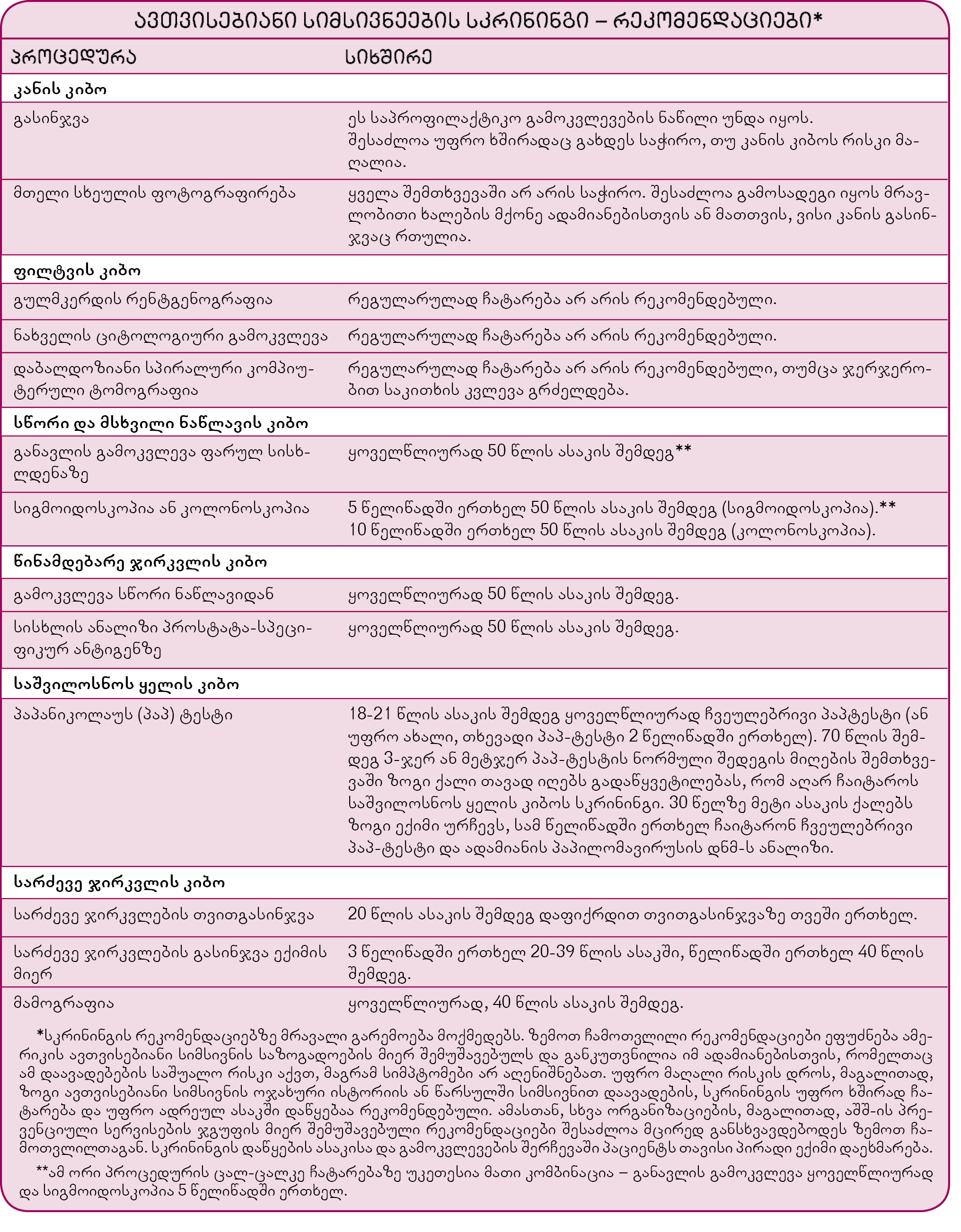
სკრინინგული კვლევების მიზანია სიმსივნის არსებობის დადგენა მანამ, სანამ სიმპტომები გამოვლინდება. ამ კვლევის შედეგები გადამწყვეტი არ არის, დიაგნოზი დამატებითი პროცედურებითა და გამოკვლევებით დასტურდება ან გამოირიცხება. სადიაგნოზო კვლევები მაშინ ინიშნება, როცა ექიმი ვარაუდობს სიმსივნის არსებობას.
სკრინინგული კვლევებით ადამიანის სიცოცხლის გადარჩენა შეიძლება, მაგრამ ზოგჯერ საკმაოდ ძვირია, იწვევს არასასურველ ფსიქოლოგიურ და ფიზიკურ ეფექტებს. სკრინინგული კვლევა ხანდახან ცრუდადებით შედეგს იძლევა – ანუ შეცდომით ადასტურებს სიმსივნის არსებობის შესაძლებლობას. ცრუდადებითი შედეგების გამო პაციენტმა შეიძლება საკმაოდ დიდი ფსიქოლოგიური სტრესი მიიღოს, საჭიროდ ჩაითვალოს სხვა, უფრო ძვირად ღირებული და სარისკო კვლევების ჩატარება. მეორე მხრივ, სკრინინგულმა კვლევებმა ცრუუარყოფითი შედეგებიც შეიძლება მოგვცეს, რაც ადამიანს უსაფრთხოების მცდარ განცდას უქმნის. ამ მიზეზების გამო მხოლოდ რამდენიმე სკრინინგული კვლევა ითვლება საიმედოდ და ფართოდ გამოიყენება.
სკრინინგული კვლევის ჩატარებამდე განისაზღვრება, რამდენად მაღალია ავთვისებიანი სიმსივნის განვითარების ალბათობა კონკრეტული პაციენტისთვის; ამისათვის მხედველობაში მიიღება ასაკი, სქესი, ოჯახური ისტორია, პაციენტის სამედიცინო ისტორია ან ცხოვრების წესი. ამერიკის კიბოს საზოგადოებამ შეიმუშავა სახელმძღვანელო მითითებები სიმსივნეების სკრინინგის ჩატარებისთვის, რომლებიც ფართოდ გამოიყენება. მსგავსი მითითებები სხვა ორგანიზაციებსაც აქვთ მომზადებული. ზოგჯერ სხვადასხვა ჯგუფის მიერ შემუშავებული რჩევები განსხვავდება ერთმანეთისგან, იმის მიხედვით, თუ როგორ აფასებენ ცალკეული ექსპერტები მათ ხელთ არსებული სამეცნიერო მტკიცებულებების სარწმუნოობას და მნიშვნელობას.
ქალებს შორის ორი ყველაზე ხშირად გამოყენებული სკრინინგული კვლევაა პაპანიკოლაუს ტესტი საშვილოსნოს ყელის კიბოს აღმოსაჩენად და მამოგრაფია სარძევე ჯირკვლის კიბოს დასადგენად. ორივე მათგანი ეფექტიანი გამოდგა ამ სიმსივნეებით სიკვდილის სიხშირის შესამცირებლად ზოგიერთ ასაკობრივ ჯგუფში.
მამაკაცებს შორის წინამდებარე ჯირკვლის (პროსტატის) კიბოს სკრინინგისთვის იყენებენ სისხლში პროსტატის სპეციფიკური ანტიგენის დონის განსაზღვრას. ის იმატებს ავთვისებიანი სიმსივნის დროს, თუმცა, წინამდებარე ჯირკვლის კეთილთვისებიანი გადიდების შემთხვევაშიც იგივე შეიძლება აღინიშნოს. შესაბამისად, ამ სკრინინგული გამოკვლევის მთავარი უარყოფითი მხარე ის არის, რომ ხშირად იძლევა ცრუდადებით შედეგებს, რის შემდეგაც უფრო ინვაზიური კვლევების ჩატარება ხდება საჭირო. დღემდე არ არის გადაწყვეტილი, რეგულარულად უნდა გამოიყენებოდეს თუ არა პროსტატის სპეციფიკური ანტიგენის განსაზღვრა პროსტატის კიბოს სკრინინგისთვის; ამის თაობაზე სხვადასხვა ორგანიზაციას განსხვავებული რეკომენდაციები აქვს. 50 წელზე მეტი ასაკის მამაკაცებმა ამ გამოკვლევის საჭიროება თავიანთ ექიმებთან უნდა განსაჯონ.
მსხვილი ნაწლავის კიბოს სკრინინგისთვის ხშირად ტარდება განავლის გამოკვლევა ფარულ სისხლდენაზე (განავალში სისხლის მცირე, თვალით უხილავი რაოდენობის არსებობის დადგენა). დადებითი შედეგი იმისი მაჩვენებელია, რომ საჭმლის მომნელებელი ტრაქტის რომელიღაც ნაწილში რაღაც რიგზე ვერ არის. მიზეზი შესაძლოა ავთვისებიანი სიმსივნე იყოს, თუმცა ბევრ სხვა დაავადებასაც შეუძლია გამოიწვიოს მცირე რაოდენობით სისხლის არსებობა განავალში, მაგალითად, წყლულს, ბუასილს, დივერტიკულოზს (მსხვილი ნაწლავის კედლის პატარა გამობერილობები) და პათოლოგიური სისხლძარღვების არსებობას ნაწლავის კედელში. ამასთან, ასპირინის ან სხვა არასტეროიდული ანთების საწინააღმდეგო საშუალების მიღება, წითელი ხორცის საკვებში გამოყენებაც შეიძლება ფარულ სისხლდენაზე ანალიზის გარდამავალი, დროებითი დადებითი შედეგის მიზეზი გახდეს. ამ ყველაზე ხშირად გამოყენებული გამოკვლევის დადებით შედეგს ზოგიერთი ხილისა და ბოსტნეულის უმად მიღებაც კი იწვევს (თალგამი, ყვავილოვანი კომბოსტო, ბროკოლი, ნესვი, ბოლოკი და ძირთეთრა). ზოგჯერ კი, როცა განავალში სისხლი მართლაც არის, გამოკვლევის შედეგი უარყოფითია, თუ ადამიანმა C ვიტამინი მიიღო. ფარული სისხლდენის უფრო ახალი სკრინინგული ტესტები სისხლის არსებობის გამოვლენის სხვა მეთოდს იყენებენ, რომლებსაც ასეთი შეცდომების რისკი ნაკლებად ახლავს, მაგრამ შედარებით ძვირია. მსხვილი ნაწლავის კიბოს სკრინინგისთვის ამბულატორიულად ტარდება სათანადო გამოკვლევები – სიგმოიდოსკოპია და კოლონოსკოპია.
ზოგი სკრინინგული გამოკვლევის ჩატარება ბინაზეც შეიძლება. მაგალითად, სარძევე ჯირკვლის კიბოს დროულ დადგენაში შესაძლოა ყოველთვიური თვითგასინჯვა დაეხმაროს ქალებს. სათესლე ჯირკვლის პერიოდული გასინჯვა მამაკაცებისთვის რეკომენდებულია ამ ორგანოს კიბოს აღმოსაჩენად; სათესლე ჯირკვლის კიბო ერთ-ერთი ყველაზე ხშირად განკურნებადი სიმსივნეა. პირის ღრუს დათვალიერებით შესაძლებელია ავთვისებიანი სიმსივნური წყლულების ადრეულ სტადიაზე აღმოჩენა მოხერხდეს.
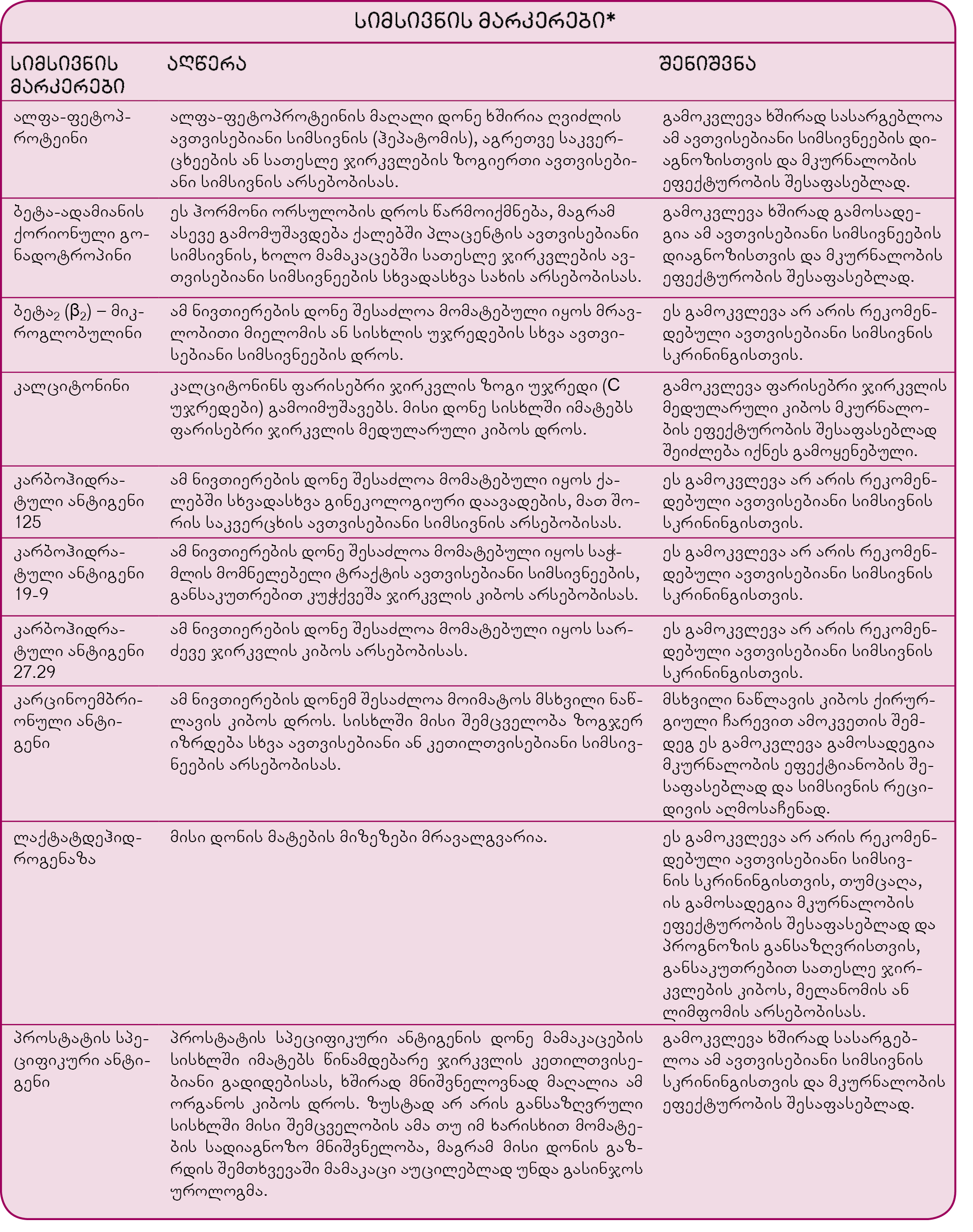
სიმსივნის მარკერები ის ნივთიერებებია, რომლებსაც ზოგიერთი სიმსივნური წარმონაქმნი სისხლში გამოათავისუფლებს. თავიდან ფიქრობდნენ, რომ მათი შემცველობის განსაზღვრა ძალიან კარგი საშუალება იქნებოდა სიმპტომების არმქონე ადამიანებს შორის სიმსივნის აღმოსაჩენად, მაგრამ მოგვიანებით დადგინდა, რომ სიმსივნის მარკერების გარკვეული რაოდენობა სისხლში იმ შემთხვევაშიც არის, როცა ადამიანს სიმსივნე არ აქვს. შესაბამისად, ამ ნივთიერებების აღმოჩენა არ ნიშნავს, რომ ავთვისებიანი პათოლოგია არსებობს. მარკერების ავთვისებიანი სიმსივნის სკრინინგის მიზნით გამოყენება საკმაოდ შეზღუდულია.

სადიაგნოზო გამოკვლევები და სტადიები დიაგნოზი
ავთვისებიანი სიმსივნის არსებობაზე ეჭვის მიტანისას ხშირად რომელიმე გამოსახულებითი კვლევა ტარდება – რენტგენოგრაფია ულტრასონოგრაფია ან კომპიუტერული ტომოგრაფია. ასე მაგალითად, თუ ადამიანს ქრონიკული ხველა და წონაში კლება აღენიშნება, გულმკერდის რენტგენოგრაფიას იყენებენ, ხშირი თავის ტკივილისა და მხედველობის დარღვევის შემთხვევაში – თავის კომპიუტერულ ტომოგრაფიას ან მაგნიტურ-რეზონანსულ ტომოგრაფიას. ამ გამოკვლევებით დასტურდება პათოლოგიური წარმონაქმნის არსებობა, განისაზღვრება მისი ზომა, მდებარეობა, მაგრამ წარმონაქმნის ავთვისებიანობას მოხსენიებული გამოკვლევები ვერ ადასტურებს. ამიტომ საჭირო ხდება საეჭვო უბნიდან აღებული ქსოვილის ნიმუშის მიკროსკოპული გამოკვლევა. ზოგჯერ, მაგალითად, ლეიკემიის დროს, სისხლის ანალიზიც საკმარისია. ქსოვილის აღებას ბიოფსია ეწოდება. ბიოფსია შეიძლება ჩატარდეს ორგანოდან მცირე ზომის ქსოვილის სკალპელით ამოკვეთით, მაგრამ უფრო ხშირად ამისთვის სპეციალურ ნემსს იყენებენ. პროცედურა ბევრ შემთხვევაში ამბულატორიულია, ანუ არ არის საჭირო პაციენტის საავადმყოფოში მოთავსება. ექიმები ულტრაბგერას ან კომპიუტერულ ტომოგრაფიას მიმართავენ გამოსახულების მისაღებად, რათა ნემსი ზუსტად საჭირო უბანში შეიყვანონ. ბიოფსია საკმაოდ მტკივნეული შეიძლება იყოს, ამიტომ პაციენტს ხშირად ადგილობრივი ანესთეზია უტარდება სხეულის შესაბამის ნაწილში.
თუ ფიზიჯური გასინჯვის ან გამოსახულებითი კვლევის შედეგები ავთვისებიან სიმსივნეზე მიანიშნებს, შესაძლოა სისხლში გაიზომოს სიმსივნის მარკერების დონე, რაც დამატებით ინფორმაციას აწვდის ექიმებს ამ დაავადების არსებობის დასადასტურებლად ან გამოსარიცხავად. სიმსივნის მარკერების განსაზღვრა იმისთვისაც ტარდება, რომ ავთვისებიანი სიმსივნის დიაგნოზის შემდეგ ჩატარებული მკურნალობის ეფექტურობა შეფასდეს, მოგვიანებით კი დადგინდეს, ხელახლა ხომ არ გაჩნდა წარმონაქმნი. ზოგ შემთხვევაში სიმსივნის მარკერების დონე მკურნალობის შემდეგ ეცემა, რეციდივის შემთხვევაში კი ხელახლა იზრდება.
სტადიურობა
დიაგნოზის დასმის შემდეგ, სტადიის დადგენის გზით განისაზღვრება, რამდენად შორსწასულია სიმსივნე. ამის შესაფასებლად გამოიყენება წარმონაქმნის ზომა, მეზობელ ქსოვილებში ჩაზრდა და სხეულის სხვა ნაწილებში გავრცელება. ავთვისებიანი სიმსივნის მქონე პაციენტები ხშირად ვერ ითმენენ და ღელავენ სტადიის დასადგენი გამოკვლევების დროს, რადგან უნდათ, მკურნალობა რაც შეიძლება მალე დაიწყოს. თუმცაღა, სტადიის გარკვევა ექიმებს მკურნალობის საუკეთესო მეთოდისა და პროგნოზის განსაზღვრაში ეხმარება.
სტადიურობის დასადგენად სკანირება ან სხვა გამოსახულებითი კვლევები გამოიყენება, მაგალითად, რენტგენოგრაფია, კომპიუტერული ტომოგრაფია, მაგნიტურ-რეზონანსული ტომოგრაფია, ძვლების სცინტიგრაფია ან პოზიტრონულ-ემისიური ტომოგრაფია, იმის მიხედვით, თუ რა ტიპის სიმსივნე აქვს პაციენტს. კომპიუტერული ტომოგრაფია გამოსადეგია ავთვისებიანი წარმონაქმნის არსებობის დასადგენად სხეულის სხვადასხვა ნაწილში, მათ შორის თავის ტვინში, ფილტვებში, მუცლის ღრუს ამა თუ იმ ორგანოში, სახელდობრ – თირკმელზედა ჯირკვლებში, ლიმფურ კვანძებში, ღვიძლსა და ელენთაში. მაგნიტურ-რეზონანსულ ტომოგრაფიას განსაკუთრებული მნიშვნელობა აქვს თავის ტვინის, ძვლებისა და ზურგის ტვინის სიმსივნეების დიაგნოზისთვის. სტადიის დასადგენად ხშირად დამატებითი ბიოფსიაც არის საჭირო და ის სიმსივნის სამკურნალოდ გამიზნული ქირურგიული ჩარევის პროცესში შეიძლება ჩატარდეს. მაგალითად, ლაპაროტომიის (მუცლის ღრუს ოპერაცია) დროს, რომლის მიზანიც მსხვილი ნაწლავის კიბოს ამოკვეთაა, ქირურგი ამოჭრის მიმდებარე ლიმფურ კვანძებსაც ავთვისებიანი პროცესის გავრცელების ხარისხის დასადგენად. სარძევე ჯირკვლის კიბოს ოპერაციის დროს ტარდება იღლიის ლიმფური კვანძების ბიოფსია ან ამოიკვეთება ისინი, რათა განისაზღვროს, სიმსივნემ მათშიც ხომ არ შეაღწია. ეს ინფორმაცია, პირველადი წარმონაქმნის თავისებურებებთან ერთად, ეხმარება ექიმებს შემდგომი მკურნალობის საჭიროების დადგენაში. კლინიკური სტადია მხოლოდ ბიოფსიის, გასინჯვისა და გამოსახულებითი კვლევის შედეგების მიხედვით განისაზღვრება. ქირურგიული პროცედურის ან ბიოფსიების შედეგების შეფასებით კი მორფოლოგიური სტადია დგინდება. კლინიკური და მორფოლოგიური სტადიები შესაძლოა ერთმანეთისგან განსხვავდებოდეს.
გამოსახულებით კვლევებთან ერთად ექიმები სისხლის ანალიზებსაც ნიშნავენ, რათა განსაზღვრონ სიმსივნის შესაძლო ზემოქმედება ღვიძლზე, ძვლებზე ან თირკმლებზე.