მწვავე კორონარული სინდრომი კორონარულ არტერიის სანათურის უეცრად განვითარებული შევიწროების შედეგია. შევიწროების ლოკალიზაციისა და ხარისხის მიხედვით აღინიშნება ან არასტაბილური ანგინა, ან გულის შეტევა (მიოკარდიუმის ინფარქტი).
- მწვავე კორონარული სინდრომის დროს პაციენტებს აქვთ გულმკერდში მოჭერის შეგრძნება ან ტკივილი, ქოშინი, დაღლილობა;
- თუ პაციენტი ფიქრობს, რომ მას მწვავე კორონარული სინდრომი აქვს, დაუყოვნებლივ უნდა გამოიძახოს გადაუდებელი დახმარების ბრიგადა და დაღეჭოს ასპირინის აბი;
- მწვავე კორონარული სინდრომის შესაფასებლად ექიმები იღებენ ელექტროკარდიოგრამას, სისხლში განსაზღვრავენ გარკვეულ მარკერებს;
- მკურნალობა სინდრომის ტიპზეა დამოკიდებული, თუმცა ყველა შემთხვევაში მისი მიზანია სისხლის მიდენის გაზრდა გულის დაზიანებული ნაწილისაკენ.
აშშ-ში ყოველწლიურად 1.5 მილიონზე მეტ ადამიანს ემართება მიოკარდიუმის ინფარქტი, მათგან დაახლოებით 400000-500000 იღუპება, ამასთან, ნახევარი – საავადმყოფოში მოთავსებამდე. თითქმის ყველა მათგანს კორონარული არტერიების დაავადება აქვს, პაციენტების ორი მესამედი მამაკაცია.
მიზეზები
მწვავე კორონარული სინდრომი ვლინდება, როდესაც კორონარული არტერიის სანათურის უეცრად განვითარებული დახშობის გამო მცირდება ან წყდება გულის კუნთის (მიოკარდიუმის) გარკვეული უბნის სისხლით მომარაგება. ქსოვილის სისხლით მომარაგების გაუარესებას იშემია ეწოდება. თუ სისხლის მიწოდება მნიშვნელოვნად შემცირებული ან რამდენიმე წუთის განმავლობაში სრულიად შეწყვეტილია, გულის კუნთის ქსოვილი კვდომას იწყებს. გულის შეტევა, ანუ მიოკარდიუმის ინფარქტი, არის იშემიით შეპირობებული გულის კუნთის კვდომა.
კორონარული არტერიის დახშობის უხშირესი მიზეზი თრომბია. ჩვეულებრივ, კორონარული სისხლძარღვის სანათური ნაწილობრივ უკვე შევიწროებულია ათერომით. ეს უკანასკნელი შეიძლება გასკდეს და გამოთავისუფლდეს ნივთიერებები, რომლებიც თრომბოციტებს ერთმანეთთან შეაწებებს და ხელს შეუწყობს თრომბის წარმოქმნას. შემთხვევების 2/3-ში თრომბი თავისთავად იხსნება, დაახლოებით ერთი დღის განმავლობაში. თუმცა გულის გარკვეული ხარისხით გამოხატული დაზიანება მაინც აღინიშნება.
იშვიათად გულის ინფარქტი ვითარდება, როდესაც თრომბი თავად გულში ყალიბდება, მოწყდება მცირე ზომის ნაწილები და კორონარული არტერიის სანათურში მოხვდება. სხვა იშვიათი მიზეზია კორონარული არტერიების სპაზმი, რომელიც სისხლის ნაკადს შეაფერხებს. სპაზმი შეიძლება გამოიწვიოს კოკაინის მსგავსმა საშუალებებმა. ზოგჯერ მიზეზი უცნობია.
კლასიფიკაცია: მწვავე კორონარული სინდრომის კლასიფიკაცია ეფუძნება ელექტროკარდიოგრაფულ ცვლილებებს და სისხლში დაზიანებული გულის კუნთის მიერ გამომუშავებული სუბსტანციების (შრატის მარკერები) განსაზღვრის შედეგებს. კლასიფიკაცია მნიშვნელოვანია იმდენად, რამდენადაც მკურნალობა მწვავე კორონარული სინდრომის სხვადასხვა ტიპის დროს განსხვავებულია. კლასიფიკაციაში გამოყოფილია არასტაბილური ანგინა და გულის შეტევის ორი ტიპი.
- არასტაბილური ანგინა ანგინის მახასიათებლების ცვლილებაა, მათ შორის გახანგრძლივება, გაუარესება, ახლად აღმოცენებული მძიმე ანგინის თანმხლები მოვლენები. არასტაბილური ანგინის დროს არ აღინიშნება გულის ინფარქტის ელექტროკარდიოგრაფიული ნიშნები და არც სისხლის მარკერების მატება;
- ST სეგმენტის ელევაციის გარეშე მიმდინარე მიოკარდიუმის ინფარქტი – ინფარქტი, რომლის დიაგნოზი სისხლში მარკერების დონის მატების მიხედვით ისმება და არ ახლავს თან ტიპური ელექტროკარდიოგრაფიული ცვლილებები (ST სეგმენტის ელევაცია);
- ST სეგმენტის ელევაცით მიმდინარე მიოკარდიუმის ინფარქტი – ინფარქტი, რომლის დიაგნოზი ეფუძნება დამახასიათებელ ელექტროკარდიოგრაფიულ ცვლილებებს და სისხლში მარკერების დონის მატებას ეფუძნება.
სიმპტომები
მწვავე კორონარული სინდრომის ზემოთ ჩამოთვლილი ტიპების სიმპტომები ერთმანეთის მსგავსია და მხოლოდ მათ საფუძველზე ამ ტიპების დიფერენცირება შეუძლებლია. არასტაბილური ანგინის სიმპტომები იგივეა, რაც გულმკერდის ანგინისა, სახელდობრ პერიოდულად მოჭერის შეგრძნება ან ტკივილი მკერდის ძვლის უკან, მაგრამ არასტაბილური ანგინის დროს სიმპტომების ინტენსიურობა შეცვლილია. პაციენტს ტკივილის უფრო ხშირი ან ძლიერი ეპიზოდები აქვს ან ტკივილი იწყება უფრო ნაკლები ფიზიკური დატვირთვის შემდეგ. სამიდან ორ პაციენტს გულის ინფარქტის განვითარებამდე რამდენიმე დღით ან კვირით ადრე, არასტაბილური ანგინა, სუნთქვის უკმარისობა ან დაღლილობა აღენიშნება. გულმკერდის ტკივილის ხასიათის ამგვარი ცვლილება კულმინაციას აღწევს გულის ინფარქტის დროს.
ჩვეულებრივ, ინფარქტის ამოსაცნობი ტიპური ნიშანია გულმკერდის შუაში აღმოცენებული ტკივილი, რომელიც შეიძლება ვრცელდებოდეს ზურგში, ქვედა ყბაში ან მარცხენა ხელში. უფრო იშვიათად ტკივილი მარჯვენა ხელში ვრცელდება. შესაძლებელია ტკივილი ჩამოთვლილთაგან რომელიმე არეში განვითარდეს და არა გულმკერდში. ინფარქტის დროს ტკივილი ანგინის მსგავსია, თუმცა უფრო ძლიერია, ხანგრძლივი და არ მცირდება მოსვენებისას ან ნიტროგლიცერინის მიღების შემდეგ. იშვიათად ტკივილი მუცელში აღინიშნება, რის გამოც შეიძლება ის შეცდომით ჩაითვალოს საკვების მონელების დარღვევად, განსაკუთრებით იმიტომ, რომ ბოყინის შემდეგ სიმპტომები ნაწილობრივ ან დროებით უმჯობესდება. ქალებს შორის, უცნობი მიზეზის გამო, ხშირად აღინიშნება განსხვავებული, ძნელად ამოსაცნობი სიმპტომები.
გულის ინფარქტის მქონე პაციენტების დაახლოებით მესამედს ტკივილი საერთოდ არ აქვს. ეს ძირითადად თეთრკანიანი, 75 წელზე მეტი ასაკის ქალებია, რომელთაც გულის უკმარისობა, დიაბეტი ან ინსულტი აქვთ.
სხვა სიმპტომებია გულის წასვლის შეგრძნება ან გულის წასვლა, უეცრად განვითარებული ძლიერი ოფლიანობა, გულისრევა, სუნთქვის უკმარისობა და ძლიერი გულისცემის შეგრძნება (გულის ფრიალი).
გულის შეტევის დროს პაციენტს შეიძლება აღენიშნებოდეს მოუსვენრობა, ოფლიანობა, შფოთვა, სიკვდილის შიში. ტუჩები, მტევნები ან ტერფები შეიძლება მოლურჯო შეფერილობის გახდეს.

უფროსი ასაკის პირებს შეიძლება უჩვეულო სიმპტომები ჰქონდეთ. ძირითადად ქოშინი აღინიშნება. შეიძლება კუჭის გაღიზიანების ან ინსულტის სიმპტომების გამოვლენა. გარდა ამისა, ასაკოვან პირებში შეიძლება განვითარდეს დეზორიენტაცია. მიუხედავად ამისა, ასაკოვანი პაციენტების ორ მესამედს, ისევე, როგორც ახალგაზრდებს, გულმკერდში ტკივილი აღენიშნება. ასაკოვნები, განსაკუთრებით ქალები, შედარებით გვიან მიმართავენ სამედიცინო პერსონალს.
ყველა შესაძლო სიმპტომის მიუხედავად, გულის ინფარქტის მქონე პაციენტებს შორის ყოველი ხუთიდან ერთ პაციენტს სიმპტომები მსუბუქად აქვს გამოხატული ან საერთოდ არ აღენიშნება. ასეთი "ჩუმი" გულის შეტევის ამოცნობა, გარკვეული დროის შემდეგ, მხოლოდ რუტინულად ჩატარებული ელექტროკარდიოგრაფიით ხდება.



გულის შეტევიდან რამდენიმე საათში სტეთოსკოპით შუილების და სხვა პათოლოგიური ხმიანობის მოსმენაა შესაძლებელი.
გართულებები
მწვავე კორონარული სინდრომის გართულებები დამოკიდებულია კორონარული არტერიის სანათურის დახშობის ადგილსა და ხანგრძლივობაზე. თუ სისხლძარღვის დახშობის გამო გულის კუნთის დიდი მონაკვეთი დაზიანდა, გული ეფექტურად ვეღარ შეიკუმშება; თუ სისხლის მიწოდება გულის ელექტრული იმპულსების გამტარ სისტემას შეუწყდა, შეიძლება გულისცემის რიტმი დაირღვეს.
გულის კუმშვადობის დარღვევა: გულის შეტევის დროს გულის კუნთის ნაწილი კვდება. ვერც მკვდარი ქსოვილი და ვერც ნაწიბუროვანი ქსოვილი, რომელიც მას ჩაანაცვლებს, ვერ იკუმშება. გულის კუნთის სხვა ნაწილების შეკუმშვისას ნაწიბუროვანი ქსოვილი ზოგჯერ გამოიდრიკება ან იჭიმება, რის შედეგად კუნთების შედარებით მცირე მასა იღებს მონაწილეობას სისხლის გადატუმბვაში. თუ გულის კუნთის დიდი ნაწილი დანეკროზდა, გულის, როგორც ტუმბოს, ფუნქცია იმდენად შეიძლება დაქვეითდეს, რომ ვეღარ უზრუნველყოს სხეული საჭირო რაოდენობის სისხლით და ჟანგბადით; ვითარდება გულის უკმარისობა ან სისხლის წნევა ქვეითდება, ან ორივე ერთად იჩენს თავს. გულის კუნთის ნახევარზე მეტის დაზიანების შემთხვევაში გული სათანადოდ ვეღარ ფუნქციონირებს, პაციენტის მდგომარეობა მძიმდება, მოსალოდნელია მისი სიკვდილი.
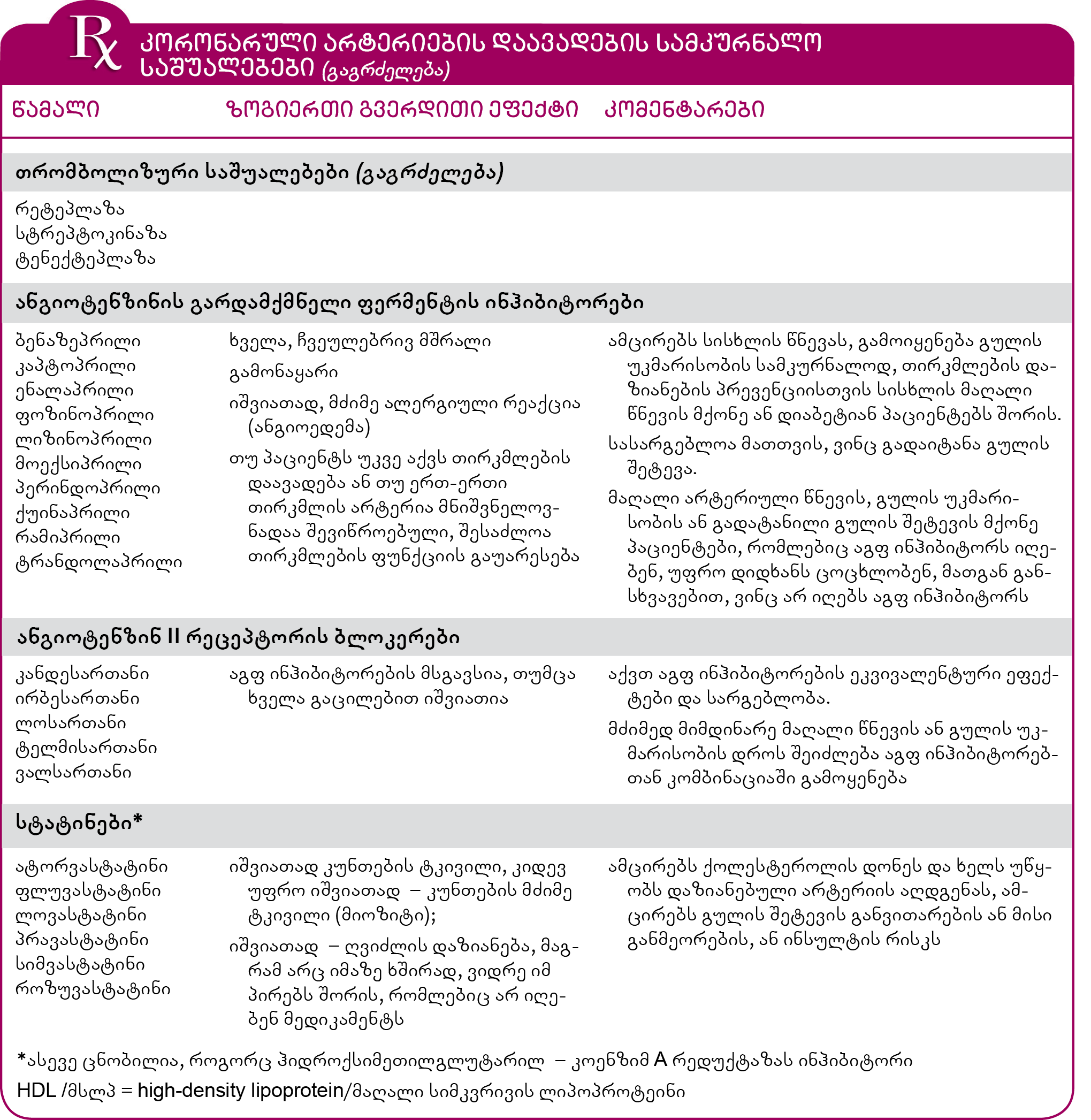
მედიკამენტები – ბეტა-ბლოკერები და, განსაკუთრებით, ანგიოტენზინის გარდამქმნელი ფერმენტის ინჰიბიტორები (აგფ), ამცირებს გულის დატვირთვას, მისი დაძაბვის ხარისხს, რაც ზღუდავს გულის კუნთის პათოლოგიური კერის განფენილობას და ამ გზით ხელს უწყობს გულის ფორმისა და ფუნქციის შენარჩუნებას.
დაზიანებით შეპირობებული ფუნქციის დაქვეითების საკომპენსაციოდ გული შეიძლება ზომაში გადიდდეს (დიდი ზომის გული უფრო ძლიერად იკუმშება). ეს კი ზრდის გულისცემის რიტმის დარღვევის ალბათობას.
რიტმის დარღვევა: ინფარქტის შემდეგ 90%-ში ვითარდება გულის რიტმის სხვადასხვა სახის დარღვევა (არითმია). მისი განვითარების მიზეზი გულის შეტევის დროს ელექტრული იმპულსების გამტარი გზების დაზიანებაა. ზოგჯერ ზიანდება გულის ის ნაწილი, საიდანაც გულისცემა სტიმულირდება. ამან შეიძლება გულისცემის სიხშირის მკვეთრი დაქვეითება გამოიწვიოს. სხვა შემთხვევაში გულისცემა შეიძლება გახშირდეს ან არარეგულარული გახდეს. ზოგჯერ იმპულსი არ ტარდება გულის ერთი ნაწილიდან მეორისკენ, რაც გულისცემის გაიშვიათებას ან შეწყვეტას იწვევს.
გულის ის არეები, რომლებიც სისხლით ცუდად მარაგდება, მაგრამ არ კვდება, შეიძლება აგზნებულ მდგომარეობაში დარჩეს, რის გამოც პარკუჭოვანი ტაქიკარდიის ან პარკუჭების ფიბრილაციის განვითარებაა შესაძლებელი. მოხსენიებული აქვეითებს გულის, როგორც ტუმბოს, ფუნქციას და ზოგჯერ გულისცემის შეწყვეტას იწვევს, რასაც გონების დაკარგვა ან სიკვდილი მოჰყვება. ზემოხსენებული სახის რიტმის დარღვევა ხშირია ელექტროლიტური დისბალანსის, სახელდობრ, კალიუმის დაბალი მაჩვენებლის მქონე პაციენტებს შორის.
სხვა პრობლემები: პერიკარდიტი (გულის მფარავი გარსების ანთება) გულის შეტევიდან პირველსავე ან დაახლოებით 10 დღიდან 2 თვემდე პერიოდში ვითარდება. პერიკარდიტის სიმპტომებს იშვიათად თუ შეამჩნევენ ხოლმე, ვინაიდან გულის ინფარქტის ნიშნები უფრო არის გამოხატული. პერიკარდიტს ახასიათებს ხახუნის რიტმული ხმიანობა, რომელიც გულის შეტევიდან 2-3 დღეში მოისმინება სტეთოსკოპით. მოგვიანებით განვითარებული პერიკარდიტი, როგორც წესი, დრესლერის (მიოკარდიუმის ინფარქტის შემდგომი) სინდრომის გამოვლინებაა. დამახასიათებელია ცხელება, პერიკარდიული გამონაჟონი (პერიკარდიუმის ფურცლებს შორის სითხის დაგროვება), პლევრის (ფილტვების მფარავი გარსის) ანთება, პლევრული გამონაჟონი (პლევრის ფურცლებს შორის სითხის დაგროვება) და სახსრების ტკივილი.
გულის შეტევის შემდეგ განვითარებულ სხვა გართულებებს მიეკუთვნება გულის კუნთის გაგლეჯა, პარკუჭის კედლის გამოდრეკა (პარკუჭის ანევრიზმა), თრომბების წარმოქმნა (ემბოლები) და სისხლის წნევის დაქვეითება (ჰიპოტენზია). ხშირია ნევროზული ან დეპრესიული მდგომარეობა. დეპრესია შეიძლება საკმაოდ გამოხატული იყოს და დიდხანს გაგრძელდეს.5555
დიაგნოზი
როდესაც 35 წელზე მეტი ხნის მამაკაცი ან 40 წელზე მეტი ასაკის ქალი ექიმს გულმკერდში ტკივილის გამო მიმართავს, ექიმმა აუცილებლად უნდა გაითვალისწინოს მწვავე კორონარული სინდრომის შესაძლებლობა. მსგავსი სიმპტომები რამდენიმე სხვა დაავადებამაც შეიძლება განაპირობოს, სახელდობრ: პნევმონიამ, ფილტვებში თრომბის არსებობამ (პულმონური ემბოლიზმი), პერიკარდიტმა, ნეკნის მოტეხილობამ, საყლაპავის სპაზმმა, საკვების მონელების დარღვევამ ან გულმკერდის კუნთების ტკივილმა ტრავმის ან გადატვირთვის გამო.
ელექროკადიოგრაფიით და სისხლის ანალიზებით დიაგნოზი რამდენიმე საათში დასტურდება. მწვავე კორონარულ სინდრომზე ეჭვის მიტანის შემთხვევაში მნიშვნელოვანი საწყისი სადიაგნოზო ტესტია ელექროკარდიოგრაფია. აღნიშნული პროცედურის დროს გრაფიკულად გამოისახება გულის ელექტრული აქტივობა და ხშირ შემთხვევაში დაუყოვნებლივ ხდება შესაძლებელი გულის შეტევის დიაგნოზი. ელექტროკარდიოგრამაზე გამოვლენილი ცვლილებები ხშირად ექიმებს ეხმარება საჭირო მკურნალობის შერჩევაში, აგრეთვე, იმის განსაზღვრაში, გულის კუნთის რომელი უბანია დაზიანებული. წარსულში არსებული გულის დაავადებები, რომლებიც ეკგ ცვლილებებს იწვევს, ზოგჯერ ართულებს ახლად განვითარებული დაზიანების ამოცნობას. ასეთ პაციენტებს მუდმივად თან უნდა ჰქონდეთ ადრე გადაღებული ელექტროკარდიოგრამა იმისთვის, რომ მწვავე კორონარული სინდრომისთვის დამახასიათებელი სიმპტომების გამოვლენის შემთხვევაში ექიმებმა შეძლონ ახალი ელექტროკარდიოგრამის შედარება ძველთან. თუ სიმპტომების გამოვლენიდან რამდენიმე საათის შემდეგ ელექტროკარდიოგრამაზე ცვლილებები არ აღინიშნა, გულის ინფარქტის დიაგნოზი ნაკლებად სავარაუდოა.
მწვავე კორონარული სინდრომის დიაგნოსტიკაში ექიმებს ეხმარება სისხლში რამდენიმე ნივთიერების ე.წ გულის მარკერების განსაზღვრა. აღნიშნული ნივთიერებები გულის კუნთშია და მხოლოდ მისი დაზიანების ან კვდომის შემდეგ გადადის სისხლში. ყველაზე ხშირად ისაზღვრება გულის კუნთის პროტეინი, რომელსაც ტროპონინი I და ტროპონინი T ეწოდება, აგრეთვე ფერმენტ კფკ-ს MB ფრაქცია (კრეატინფოსფოკინაზას კუნთოვანი და ტვინის ფრაქცია). მარკერების დონე სისხლში ინფარქტის განვითარებიდან 6 საათში იმატებს და მაღალი რჩება 36-48 საათის განმავლობაში. სისხლში მარკერები განისაზღვრება პაციენტის კლინიკაში მიყვანისას და მეორდება მომდევნო 24 საათის განმავლობაში 6-8-საათიანი ინტერვალებით.
როდესაც ეკგ და გულის მარკერები არასაკმარის ინფორმაციას იძლევა, ტარდება ექოკარდიოგრაფია ან რადიონუკლიდური სკანირება. ექოკარდიოგრაფიულად შეიძლება გამოვლინდეს პარკუჭის (გულის საკანი, რომელიც გადატუმბავს სისხლს სხეულისკენ) კედლის ნაწილის მოძრაობის შეზღუდვა. ეს უკანასკნელი გულის ინფარქტით შეპირობებულ დაზიანებაზე მიუთითებს.
დრესლერის სინდრომის (პერიკარდიტი, რომელიც ვითარდება გულის შეტევიდან 10 დღიდან 2 თვის მონაკვეთში) დიაგნოსტიკა სიმპტომების და მათი გამოვლენის დროის მიხედვით ხდება.
სხვა ტესტები: სხვა ტესტების ჩატარება შესაძლებელია საავადმყოფოში მოთავსებისას ან მალევე მის შემდეგ. ტესტები გამოიყენება იმის შესაფასებლად, ხომ არ სჭირდება პაციენტს რაიმე დამატებითი მკურნალობა ან გულის სხვა დაზიანებაც ხომ არ აქვს. მაგალითად, პაციენტს შეიძლება ჩაუტარდეს ჰოლტერის მონიტორინგი, რომელიც გულის ელექტრულ აქტივობას 24 საათის განმავლობაში იწერს. ეს პროცედურა ექიმს ეხმარება გულის რიტმის დარღვევის (არითმიის) ან უსიმპტომოდ მიმდინარე სისხლის მიწოდების შეფერხების (ე. წ. ჩუმი იშემია) დიაგნოსტიკაში. ფიზიკური დატვირთვის სტრესტესტი (ელექტროკარდიოგრაფია ფიზიკური დატვირთვისას) საავადმყოფოდან გაწერამდე ან მის შემდეგ ეხმარება ექიმს პაციენტის მდგომარეობის შეფასებაში გულის ინფარქტის გადატანის შემდეგ და, აგრეთვე იმის გასარკვევად, ხომ არ გრძელდება იშემია. თუ ზემოაღნიშნული კვლევების შედეგები გულის რიტმის დარღვევაზე ან იშემიაზე მიუთითებს, რეკომენდებულია მედიკამენტური მკურნალობა. თუ იშემია გრძელდება, ექიმების რეკომენდაციით ტარდება კორონარული ანგიოგრაფია, რომელიც განსაზღვრავს შემდგომი ჩარევის – კანგავლითი კორონარული ინტერვენციის ან აორტოკორონარული შუნტირების საჭიროებას.
პროგნოზი
არასტაბილური ანგინის მქონე პირების უმეტესობას გულის შეტევა შეიძლება მომდევნო 3 თვის განმავლობაში განუვითარდეს.
გულის ინფარქტის გადატანის შემდეგ გადარჩენილი პაციენტების უმეტესობის პროგნოზი კეთილსაიმედოა – სრული გამოჯანმრთელება მოსალოდნელია, თუმცა 10% შეიძლება პირველი წლის განმავლობაში მოკვდეს. სიკვდილიანობა უხშირესია პირველ 3-4 თვეში, უმეტესწილად იმ პაციენტებს შორის, რომელთაც უგრძელდებათ ანგინა, პარკუჭიდან წარმოშობილი გულის რიტმის დარღვევა (პარკუჭოვანი ტაქიკარდია) და გულის უკმარისობა. პროგნოზს აუარესებს გულის შეტევის გადატანის შემდეგ გულის ზომაში მატება. გულის ინფარქტის შემდეგ ასაკოვან პირებს შორის უფრო ხშირია სიკვდილიანობა და გულის უკმარისობა. ასევე არაკეთილსაიმედოა პროგნოზი დაბალტანიანებს შორის, მაღალტანიანებთან შედარებით. ნაწილობრივ ამით შეიძლება აიხსნას ის ფაქტი, რომ, მამაკაცებისაგან განსხვავებით, ქალებს შორის გულის შეტევის გადატანის შემდეგ პროგნოზი უარესია. ამასთან, ქალები გულის შეტევის განვითარების პერიოდისთვის უფრო ასაკოვნები არიან, უარესი ჯანმრთელობა აქვთ და, გარდა ამისა, დაგვიანებით მიმართავენ საავადმყოფოს.
პრევენცია
გულის შეტევის გადატანის შემდეგ, რეკომენდებულია, ყოველდღიურად, განსაზღვრული დოზით, ასპირინის მიღება, რადგან ის აფერხებს თრომბოციტების ერთმანეთთან შეწებებას და თრომბის წარმოქმნას, 15-30%-ით ამცირებს სიკვდილის და განმეორებითი გულის შეტევის განვითარების ალბათობას. 50 წელზე მეტი ასაკის პაციენტებმა, რომელთაც 2 და მეტი რისკფაქტორი აქვთ და არ აქვთ გადატანილი გულის შეტევა ან ინსულტი, აღნიშნული მდგომარეობების განვითარების თავიდან აცილების მიზნით, ყოველდღიურად უნდა მიიღონ ასპირინის დაბალი დოზა; ასპირინზე ალერგიის შემთხვევაში, მის ნაცვლად კლოპიდოგრელი ან ტიკლოპიდინი ინიშნება.
პაციენტს ეძლევა ბეტა-ბლოკერები (მაგალითად, მეტოპროლოლი, პროპრანოლოლი ან თიმოლოლი) – ეს წამლები სიკვდილის ალბათობას თითქმის 25%-ით ამცირებს. რაც უფრო მძიმეა გულის შეტევა, მით მეტი სარგებელი მოაქვთ ბეტა-ბლოკერებს. თუმცა ზოგი პაციენტი, გვერდითი ეფექტების გამო (როგორიცაა მსტვინავი სუნთქვა, დაღლილობა, კიდურების გაცივება) ვერ იღებს. გარდა ამისა, ბეტა-ბლოკერების გამოყენება ყოველთვის სასარგებლო არ არის.
გულის შეტევის შემდეგ სიკვდილიანობის რისკს ამცირებს სისხლში ლიპიდების შემცველობის დამქვეითებელი საშუალებები და კვების რაციონის მოდიფიკაცია. მკურნალობის ამ მეთოდების გამოყენება მიზანშეწონილია იმ პირებისთვის, რომელთაც არ აქვთ გადატანილი გულის შეტევა ან ინსულტი და ინფარქტით დაავადების მაღალი რისკი აქვთ (განსაკუთრებით, დიაბეტით დაავადებული ჭარბი წონის მქონე პაციენტები).
გულის შეტევის გადატანის შემდეგ ხშირად ინიშნება ანგიოტენზინის გარდამქმნელი ფერმენტის (აგფ) ინჰიბიტორები, როგორიცაა კაპტოპრილი, ენალაპრილი, ლიზინოპრილი და რამიპრილი. მათი გამოყენება სიკვდილიანობის და გულის უკმარისობის განვითარების პრევენციის შესაძლებლობას უზრუნველყოფს, განსაკუთრებით იმ პირებს შორის, რომელთაც დიდი ზომის ინფარქტი ჰქონდათ ან გულის უკმარისობა აქვთ.
პაციენტებისთვის მნიშვნელოვანი და საჭიროა ცვლილებების შეტანა ცხოვრების წესში. უნდა გამოიყენონ ცხიმის ნაკლები რაოდენობით შემცველი საკვები, გაზარდონ ყოველდღიური ფიზიკური აქტივობა. მაღალი არტერიული წნევის ან დიაბეტის შემთხვევაში, ამ მდგომარეობების კონტროლია საჭირო. მწეველებმა აუცილებელად უნდა შეწყვიტონ თამბაქოს მოხმარება.
მკურნალობა
მწვავე კორონარული სინდრომი გადაუდებელ სამედიცინო დახმარებას მოითხოვს. სიკვდილის შემთხვევების ნახევარი სიმპტომების გამოვლენიდან 3-4 საათში აღინიშნება. რაც უფრო სწრაფად იწყება მკურნალობა, მით მეტია გადარჩენის შანსი. თუ ადამიანს აქვს მწვავე კორონარული სინდრომისთვის დამახასიათებელი სიმპტომები, მან დაუყოვნებლივ უნდა მიიღოს სამედიცინო დახმარება. საავადმყოფოს გადაუდებელი დახმარების დეპარტამენტში დროული ტრანსპორტირება სასწრაფო დახმარების და სათანადოდ განსწავლული პირების მიერ დაავადებულს სიცოცხლეს შეუნარჩუნებს. პაციენტის ექიმთან, ნათესავებთან ან მეზობლებთან დაკავშირების მცდელობა, დროის დაკარგვის თვალსაზრისით, სახიფათოა.
თუ გულის შეტევა სავარაუდოა, პაციენტი უნდა მოთავსდეს საავადმყოფოში, სადაც არის კარდიოლოგიური განყოფილება. მკაცრად კონტროლდება გულის რიტმი, სისხლის წნევა და სისხლში ჟანგბადის შემცველობა. კარდიოლოგიური განყოფილების მედდები სპეციალურად არიან მომზადებული გულის პრობლემების მქონე პაციენტების მოსავლელად და ფლობენ გადაუდებელი დახმარების ტექნიკას.
თუ პირველ დღეებში გართულებები არ განვითარდა, პაციენტების უმრავლესობა მალე ტოვებს საავადმყოფოს. გართულებების შემთხვევაში, როგორიცაა გულისცემის რიტმის დარღვევა ან გულის კუმშვადობის დაქვეითება, საავადმყოფოში დაყოვნება, შეიძლება გახანგრძლივდეს.
მედიკამენტური მკურნალობა: თუ პაციენტი ვარაუდობს, რომ მას გულის შეტევა აქვს, დაუყოვნებლივ უნდა დაღეჭოს ასპირინის ტაბლეტი, გადაუდებელი დახმარების ბრიგადის გამოძახებისთანავე. თუ ასპირინი არ მიიღო შინ ან გადაუდებელი დახმარების პერსონალის რეკომენდაციით, ის დაუყოვნებლივ ეძლევა საავადმყოფოში. მოხსენიებული ზრდის გადარჩენის შანსს კორონარულ არტერიაში თრომბის (მისი არსებობისას) ზომის შემცირებით. ასპირინზე ალერგიის შემთხვევაში, მის ნაცვლად შეიძლება კლოპიდოგრელის ან ტიკლოპიდინის მიღება. ზოგ პაციენტს ორივე მედიკამენტი ეძლევა.
ბეტა-ბლოკერი პაციენტს ენიშნება გულისცემის სიხშირის შესამცირებლად, რაც ამცირებს გულის დატვირთვას და, შესაბამისად, გულის დაზიანების არეს.
ახალი თრომბული მასების წარმოქმნის პრევენციისთვის პაციენტების უმრავლესობას ეძლევა ანტიკოაგულანტები, სახელდობრ, ჰეპარინი.
ხშირად ნაზალური კანულით ან ნიღბით პაციენტს ჟანგბადი ეძლევა. ამის შედეგად გულს მეტი ჟანგბადი მიეწოდება და ქსოვილის დაზიანება მინიმუმამდე მცირდება.
გულის შეტევის დროს მძიმე დისკომფორტისა და შფოთვის შესამცირებლად პაციენტებს მორფიუმს უნიშნავენ. მას დამამშვიდებელი ეფექტი აქვს და ამცირებს გულის დატვირთვას. გამოიყენება ნიტროგლიცერინიც, რომელიც ტკივილს ამცირებს გულის დატვირთვის შემცირების და არტერიების გაფართოების გზით. პაციენტს ნიტროგლიცერინი, როგორც წესი, დასაწყისში ეძლევა ენის ქვეშ, შემდეგ – ინტრავენურად.
აგფ ინჰიბიტორები აფერხებს გულის გადიდებას და ზრდის გადარჩენის შანსს, ამის გამო მათი გამოყენება გულის შეტევის განვითარების პირველ დღეებშია მიზანშეწონილი; ინიშნება განუსაზღვრელი დროით.
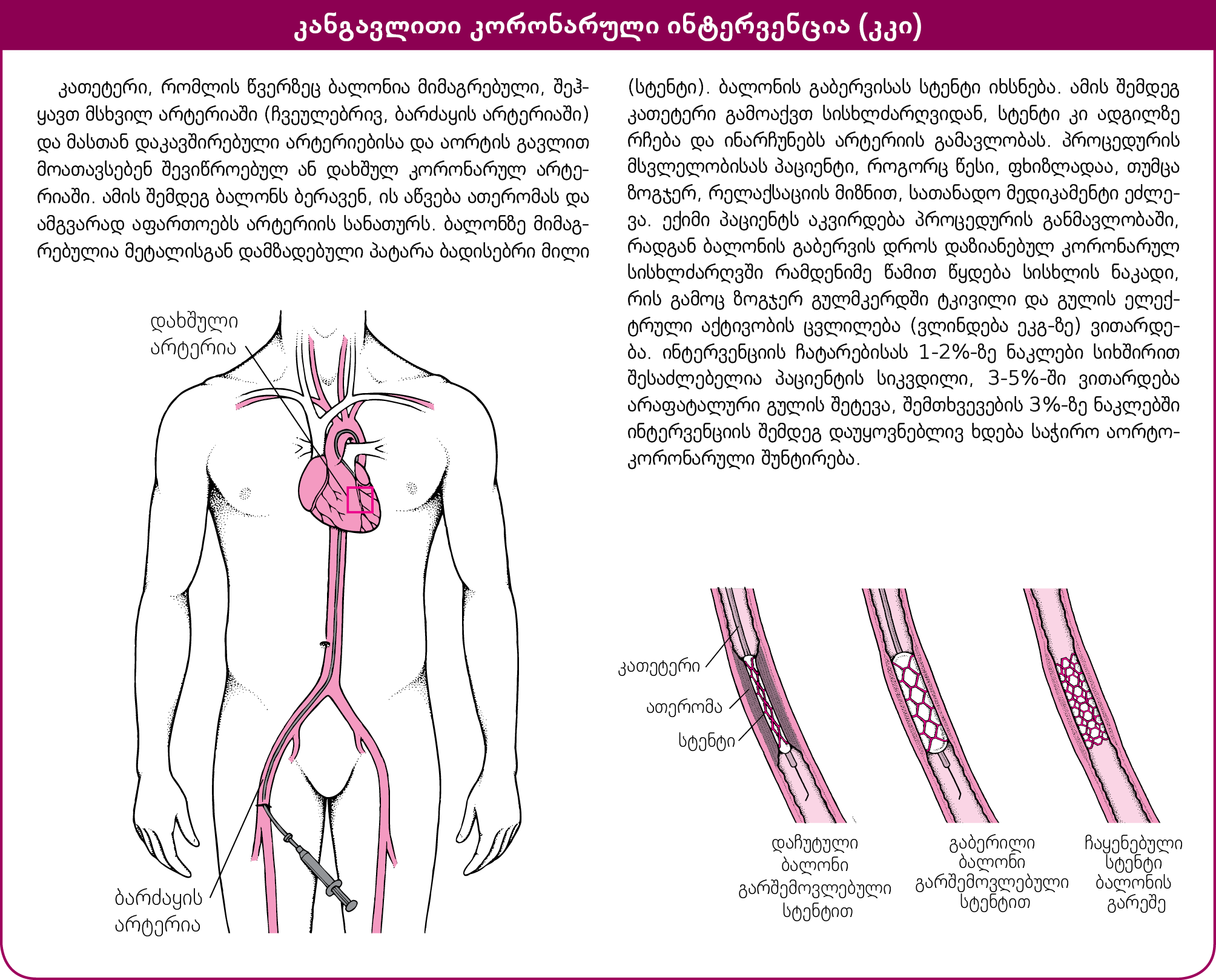
არტერიების გამავლობის აღდგენა: დახშული კორონარული არტერიების გამავლობის აღდგენის დროისა და მეთოდის შერჩევა დამოკიდებულია მწვავე კორონარული სინდრომის ტიპსა და იმაზე, თუ რამდენად სწრაფად მოხვდა პაციენტი ჰოსპიტალში.
ST-სეგმენტის ელევაციით მიმდინარე გულის ინფარქტის დროს კორონარული არტერიის გამავლობის სწრაფად აღდგენა დაზოგავს გულის ქსოვილს და გააუმჯობესებს გადარჩენის მაჩვენებელს. ექიმები ცდილობენ დახშული არის გახსნას პაციენტის კლინიკაში მოხვედრიდან 90 წუთის განმავლობაში, ვინაიდან, რაც უფრო სწრაფად იხსნება არტერია, მით უკეთესია გამოსავალი; ამასთან, უფრო მნიშვნელოვანია სწორედ დრო და არა მეთოდი. ST-სეგმენტის ელევაციით მიმდინარე გულის ინფარქტის დროს დახშული არტერიის გამავლობის აღდგენის საუკეთესო საშუალებაა საავადმყოფოში მიყვანის მომენტიდან 90 წუთის განმავლობაში კანგავლითი კარდიალური ჩარევის – ანგიოპლასტიკის ან სტენტირების ჩატარება. თუ მოხსენიებული დროის განსაზღვრულ მონაკვეთში ვერ ჩატარდა, ექიმი ინტრავენურად ნიშნავს თრომბის გამხსნელ (თრომბოლიზური ან ფიბრინოლიზური) მედიკამენტს. თრომბოლიზურ საშუალებებს მიეკუთვნება სტრეპტოკინაზა, ტენექტეპლაზა (TNK-tPA), პლაზმინოგენის რეკომბინანტული ქსოვილოვანი აქტივატორი (ალტეპლაზა) და რეტეპლაზა. ამ საშუალებების გამოყენება დაუყოვნებლივ არის საჭირო. მოხსენიებულის შეუძლებლობის შემთხვევაში გასათვალიწინებელია, რომ ისინი ეფექტურია სიმპტომების გამოვლენიდან 3 საათის განმავლობაში გამოყენებისას, შედარებით ნაკლებად, მაგრამ მაინც სასარგებლოა საავადმყოფოში მოხვედრიდან 12 საათის შემდეგ გამოყენებისას. ზოგ ქვეყანაში, თრომბოლიზურ საშუალებებით მკურნლაობას სათანადოდ განსწავლული პარამედიკოსები პაციენტის საავადმყოფოში მიყვანამდე იწყებენ. თრომბოლიზური საშუალებებით მკურნალობის მიუხედავად, პაციენტების უმრავლესობას საავადმყოფოდან გაწერამდე უტარდება კანგავლითი კორონარული ჩარევა.
თრომბოლიზურმა საშუალებებმა შეიძლება სისხლდენა გამოიწვიოს, ამიტომ არ ენიშნება პაციენტებს, რომელთაც აქვთ სისხლდენა საჭმლის მომნელებელი ტრაქტიდან, მძიმედ მიმდინარე სისხლის მაღალი წნევა, ახლო წარსულში გადატანილი ინსულტი ან გულის შეტევამდე 1თვის განმავლობაში ჩატარებული ქირურგიული ჩარევა. ასაკოვან პაციენტებს, რომელთაც ჩამოთვლილიდან არც ერთი არ აღენიშნება, უყოყმანოდ შეიძლება დაენიშნოს თრომბოლიზური საშუალება.
ST-სეგმენტის ელევაციის გარეშე მიმდინარე გულის ინფარქტის ან არასტაბილური ანგინის შემთხვევაში, როგორც წესი, დაუყოვნებელი კანგავლითი ჩარევა ან თრომბოლიზური საშუალების გამოყენება სასარგებლო არ არის. მიუხედავად ამისა, ექიმები, ჩვეულებრივ, მაინც ატარებენ კანგავლით ჩარევას საავადმყოფოში მოთავსებიდან პირველი ორი დღის განმავლობაში. სიმპტომების გაუარესების ან გართულებების განვითარების შემთხვევაში ჩარევა უფრო ადრეც ტარდება.
ზოგ შემთხვევაში, მწვავე კორონარული სინდრომის დროს, კანგავლითი ჩარევის ან თრომბოლიზური მკურნალობის ნაცვლად აორტოკორონარული შუნტირება ტარდება. მოხსენიებული, მაგალითად, შეიძლება ჩაუტარდეს პაციენტებს, რომლებისთვისაც თრომბოლიზური საშუალებების გამოყენება არ შეიძლება (მაგალითად, აქვთ რაიმე სახის სისხლდენა, ჰქონდათ ინსულტი ან ქირურგიული ჩარევა ახლო წარსულში). აორტოკორონარული შუნტირება ტარდება იმ შემთხვევაშიც, როდესაც კანგავლითი ჩარევა ვერ გამოიყენება არტერიების მძიმე დაზიანების გამო (მაგალითად, 2-3 არტერიის დახშობა ან მკვეთრი შევიწროება, გულის ფუნქციის გამოხატული დარღვევა, განსაკუთრებით, დიაბეტით დაავადების შემთხვევაში).
ზოგადი ღონისძიებები: ფიზიკური დატვირთვა და ემოციური სტრესი გულის მუშაობას აძლიერებს, ამიტომ გულის შეტევის გადატანის შემდეგ პაციენტი უნდა იწვეს, რამდენიმე დღე მშვიდად უნდა იყოს, მისი მონახულების შესაძლებლობა მხოლოდ ოჯახის წევრებს და ახლო მეგობრებს უნდა ჰქონდეთ. ტელევიზორით სარგებლობა დასაშვებია, თუ გადაცემები სტრესს არ გამოიწვევს. თამბაქო კორონარული არტერიების დაავადების მნიშვნელოვანი რისკფაქტორია, მოწევა საავადმყოფოში აკრძალულია. უფრო მეტიც, მწვავე კორონარული სინდრომი თამბაქოს გამოყენების შეწყვეტის პირდაპირი ჩვენებაა.
შეკრულობის პრევენციის მიზნით და დაძაბვის თავიდან ასაცილებლად, შეიძლება დაინიშნოს განავლის დამარბილებელი საშუალებები და მსუბუქი საფაღარათოები. თუ პაციენტს შარდის თავისუფლად გამოყოფა არ შეუძლია ან ექიმის რეკომენდაციით საჭიროებს გამოყოფილი შარდის რაოდენობაზე მეთვალყურეობას, საშარდე გზებში იდგმება კათეტერი.
გამოხატული ნერვული აგზნების დროს (შეიძლება გულის დატვირთვა გამოიწვიოს) მსუბუქი დამამშვიდებელი საშუალებები ინიშნება (მაგალითად, ლორაზეპამი). დეპრესიასთან გასამკლავებლად, რომელიც ხშირია მწვავე კორონარული სინდრომის შემდეგ, პაციენტს ამხნევებენ და ახალისებენ, სტიმულს აძლევენ, რომ მეტი ისაუბრონ თავისი შეგრძნებების შესახებ ექიმებთან, მედდებთან, სოცმუშაკებთან, ოჯახის წევრებთან და მეგობრებთან. ზოგჯერ საჭირო ხდება ანტიდეპრესანტების დანიშვნა.
საავადმყოფოდან გაწერა: გაურთულებელი გულის შეტევის და წარმატებული კანგავლითი კორონარული ჩარევიდან დაახლოებით 3-4 დღის შემდეგ პაციენტი ეწერება. ზოგჯერ მეტი ხნით დაყოვნებაა საჭირო.
ნიტროგლიცერინი, ასპირინი და ზოგჯერ კლოპიდოგრელი, ბეტა-ბლოკერი, აგფ ინჰიბიტორი და ლიპიდების დამაქვეითებელი საშუალება (ხშირად სტატინები) პაციენტს განუსაზღვრელი დროით ენიშნება.
დრესლერის სინდრომის განვითარების შემთხვევაში გამოიყენება ასპირინი. მკურნალობის მიუხედავად, სინდრომი შეიძლება განმეორდეს. თუ ის მძიმედ მიმდინარეობს, კორტიკოსტეროიდების ან ასპირინის გარდა, მოკლე ხნის განმავლობაში, სხვა არასტეროიდული ანთების საწინააღმდეგო საშუალებები (მაგალითად, იბუპროფენი) შეიძლება დაინიშნოს.
რეაბილიტაცია: გამოჯანმრთელების მნიშვნელოვანი კომპონენტია კარდიალური რეაბილიტაცია, რომელიც საავადმყოფოში იწყება. 2-3 დღეზე მეტი ხნის განმავლობაში მწოლიარე მდგომარეობაში ყოფნა ფიზიკური მდგომარეობის გაუარესებას, ზოგჯერ დეპრესიას, უმწეობის შეგრძნებას იწვევს. გულის შეტევის გადატანის შემდეგ, თუ გართულებები არ არის გამოხატული, პირველივე დღიდან შეიძლება სკამზე დაჯდომა, პასიური ვარჯიში, დაფარული ღამისქოთნიანი სავარძლის გამოყენება, კითხვა. მეორე-მესამე დღიდან შეიძლება არასტრესული აქტივობები, სააბაზანოში გასვლა და ყოველდღიურად მზარდი ფიზიკური აქტივობა. თუ ყველაფერმა კარგად ჩაიარა, პაციენტი ჩვეულ ფიზიკურ აქტივობას 6 კვირაში უბრუნდება. სასარგებლოა ასაკისა და გულის მდგომარეობის შესაბამისი რეგულარული ფიზიკური აქტივობის პროგრამებში ჩართვა.