იშემიური ინსულტი ტვინის ქსოვილის ნაწილის დაღუპვაა (ანუ თავის ტვინის ინფარქტი), რასაც არტერიის დახშობის შედეგად ამ ორგანოსთვის სისხლისა და ჟანგბადის არასაკმარისი რაოდენობით მიწოდება იწვევს.
- იშემიური ინსულტის მიზეზი არის არტერიის დახშობა სისხლის თრომბით ან ათეროსკლეროზის დროს ჩალაგებული ცხიმოვანი ნივთიერებით;
- სიმპტომები უეცრად ვლინდება და მათგან აღსანიშნავია: კუნთების სისუსტე, დამბლა, სხეულის ცალ მხარეს მგრძნობელობის დაკარგვა ან უცნაური შეგრძნებები, მეტყველების გაძნელება, ცნობიერების აბნევა, მხედველობის მოშლა, თავბრუხვევა, წონასწორობისა და კოორდინაციის დარღვევა;
- დიაგნოზი, როგორც წესი, სიმპტომებსა და გასინჯვის, გამოსახულებითი კვლევებისა და სისხლის ანალიზის შედეგებს ეფუძნება;
- მკურნალობისთვის გამოიყენება თრომბის დამშლელი მედიკამენტები ან სისხლის შედედების საწინააღმდეგო საშუალებები, ზოგჯერ ოპერაციაც, საბოლოოდ კი – რეაბილიტაცია;
- იშემიური ინსულტის შემდეგ პაციენტთა მესამედი სრულად ან საგრძნობლად მაინც გამოჯანმრთელდება.
მიზეზები
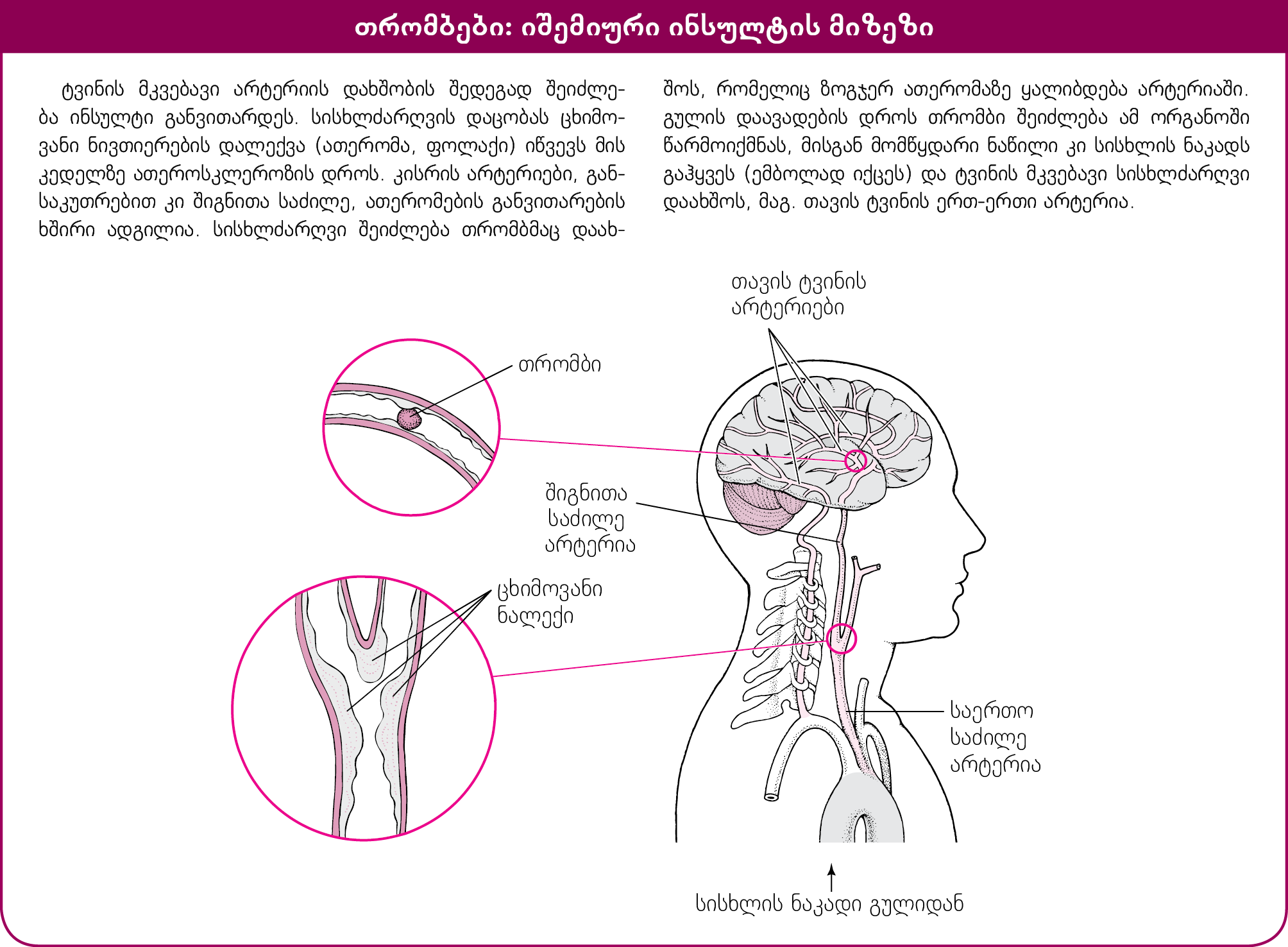
იშემიური ინსულტის მიზეზი, როგორც წესი, ტვინის მკვებავი არტერიის დახშობაა, ყველაზე ხშირად დაიხშობა ხოლმე შიგნითა საძილე არტერიის რომელიმე ტოტი.
დაცობის მიზეზი უმრავლეს შემთხვევაში ან სისხლის თრომბია ან ცხიმოვანი ნალექის (ათერომის ან ფოლაქის) ნაწილაკი, რომელიც ათეროსკლეროზის დროს ჩნდება სისხლძარღვის კედელზე. ეს შემდეგნაირად შეიძლება მოხდეს:
- თრომბი ან ათერომა არტერიაში ჩამოყალიბდეს და დაახშოს იგი: არტერიის კედელზე არსებულ ათერომაზე კიდევ შეიძლება დაგროვდეს ცხიმოვანი ნივთიერება და იგი ზომაში იმდენად გაიზარდოს, რომ სისხლის ნაკადი დაახშოს. ათერომის დარღვევის შედეგად ზოგჯერ თრომბი წარმოიქმნება და დააცობს
სისხლძარღვს. დაზიანებულ ათერომაზე თრომბები ადვილად ფორმირდება, რადგან ეს წარმონაქმნი ავიწროებს არტერიას და ანელებს მასში სისხლის დინებას, ისე, როგორც მილში რაიმეს გაჭედვისას ფერხდება ხოლმე წყლის ნაკადი. ნელა მოძრავი სისხლი კი უფრო ადვილად დედდება. დიდმა თრომბმა შეიძლება იმდენად დაახშოს სისხლის დინება შევიწროებულ არტერიაში, რომ ტვინის უბანში, რომელსაც ეს არტერია კვებავს, უჯრედების კვდომა დაიწყოს.
- თრომბი ან ათერომა სხვა ადგილიდან მოხვდეს არტერიაში: სისხლის თრომბი შეიძლება მოწყდეს გულიდან, არტერიის კედლიდან ან ათერომის ნაწილი გაჰყვეს სისხლის ნაკადს (ანუ ემბოლიად იქცეს). ისინი შეიძლება შემდეგ ტვინის მკვებავ არტერიაში ჩაიჭედოს და მოშალოს შესაბამისი უბნისთვის სისხლის მიწოდება (ემბოლია ნიშნავს სისხლის ნაკადით სხვა ორგანოში მოხვედრილი რაიმე წარმონაქმნის ან უცხო სხეულის მიერ არტერიის დახშობას). ამის რისკი კიდევ უფრო დიდია, როცა არტერია ისედაც შევიწროებულია მასში ცხიმოვანი ნივთიერების დაგროვების გამო.
ათერომის დარღვევის გარდა კიდევ რამდენიმე მდგომარეობამ შეიძლება გამოიწვიოს თრომბის წარმოქმნა (ან ხელი შეუწყოს ამას), რაც ზრდის არტერიის დახშობის რისკს:
- გულის დაავადებები: თრომბი შეიძლება გულში ან მის სარქველზე წარმოიქმნას (მათ შორის ხელოვნურ სარქველზეც). ამის შედეგად განვითარებული ინსულტები ხშირია ახალგაზრდებში, რომლებმაც ცოტახნით ადრე გადაიტანეს გულის ოპერაცია, აქვთ გულის სარქვლების დაავადება ან რიტმის დარღვევა (არითმია), განსაკუთრებით კი სწრაფი, არარეგულარული გულისცემა – მოციმციმე არითმია.
- სისხლის დაავადებები: ზოგი მათგანის დროს, მაგ.: სისხლის წითელი უჯრედების სიჭარბისას (პოლიციტემია), სისხლი სქელდება, რაც თრომბის წარმოქმნის რისკს ზრდის. ეს რისკი გაზრდილია სხვა დაავადების შემთხვევაშიც, როგორიცაა ანტიფოსფოლიპიდური სინდრომი და ჰომოცისტეინის მაღალი დონე სისხლში (ჰიპერჰომოცისტეინემია).
- ჩასახვის საწინააღმდეგო აბები: ორალური კონტრაცეპტივები, განსაკუთრებით კი ესტროგენის მაღალი დოზის შემცველები, ზრდის თრომბების წარმოქმნის რისკს.
იშემიური ინსულტის კიდევ ერთი ხშირი მიზეზი ლაკუნური ინფარქტებია. ამ დროს ტვინის რომელიმე ღრმა, პატარა არტერია იხშობა ცხიმისა და შემაერთებელი ქსოვილის ნარევით – და არა თრომბით. ამ დაავადებას ლიპოჰიალინოზი ეწოდება და ხშირია შაქრიანი დიაბეტის ან ცუდად ნამკურნალევი მაღალი არტერიული წნევის მქონე მოხუცებში. ლიპოჰიალინოზი განსხვავდება ათეროსკლეროზისგან, მაგრამ ორივე არტერიების დახშობას იწვევს. ლაკუნური ინფარქტების დროს ტვინის მხოლოდ პატარა უბანი ზიანდება.
იშვიათად, გრძელი ძვლის, მაგალითად, ბარძაყის მოტეხილობის შედეგად, ძვლის ტვინის ცხიმოვანი ნივთიერების პატარა ნაწილი სისხლში გადადის. ამ ნაწილაკებს შეუძლიათ, შეწებდნენ და არტერია დაახშონ. დაავადებას ცხიმოვანი ემბოლიის სინდრომი ეწოდება და ჰგავს ინსულტს.
იშემიური ინსულტის გამოწვევა შეუძლია ნებისმიერ დარღვევას, რომლის დროსაც ტვინისთვის სისხლის ან ჟანგბადის მიწოდება მცირდება, მაგ.: მძიმე სისხლდენას ან ძალიან დაბალ არტერიულ წნევას. ზოგჯერ, იშემიური ინსულტი მაშინ ვითარდება, როცა მიწოდებული სისხლის რაოდენობა ნორმაშია, მაგრამ მასში საკმარისი რაოდენობით ჟანგბადი არ არის. სისხლში ჟანგბადის შემცირების გამომწვევი დაავადებებიდან აღსანიშნავია: სისხლის წითელი უჯრედების მძიმე ნაკლებობა (ანემია), მოხრჩობა და მხუთავი აირით მოწამვლა. შედეგად, როგორც წესი, ტვინის დაზიანება გავრცელებულია (დიფუზიური) და კომა ვითარდება.
იშემიური ინსულტი მაშინაც შეიძლება განვითარდეს, როცა ტვინის მკვებავი სისხლძარღვები ანთების (ვასკულიტი) ან ინფექციის (მარტივი ჰერპესის ვირუსით) გამო ვიწროვდება. შაკიკმა ან ისეთმა ნივთიერებებმა, როგორიცაა კოკაინი და ამფეტამინები, შეიძლება ტვინის არტერიების სპაზმი გამოიწვიოს, ანუ ისინი შევიწროვდეს და ტვინის კვება დაირღვეს, რისი შედეგიც – ინსულტია.
სიმპტომები
სიმპტომები ხშირად უეცრად ვლინდება და ყველაზე მძიმე დაწყებიდან რამდენიმე წუთშია, რადგან იშემიური ინსულტი უცებ ვითარდება, სწრაფად პროგრესირებს და წუთების, საათების მანძილზე იწვევს ტვინის ქსოვილის სიკვდილს. შემდეგ, შემთხვევათა უმრავლესობაში, მდგომარეობა სტაბილურდება და დაზიანება სულ ოდნავ ან საერთოდ აღარ ღრმავდება. როცა ინსულტი აღარ პროგრესირებს 2-3 დღის განმავლობაში, მას ჩამოყალიბებული ეწოდება. სისხლძარღვის უეცარი დახშობა ემბოლიით ხშირად სწორედ ასეთ დაზიანებას იწვევს.
უფრო იშვიათად, სიმპტომები თანდათან ვითარდება. ამ დროს ინსულტი ნელ-ნელა მძიმდება რამდენიმე საათში ან 1-2 დღეში, ტვინის უფრო მეტი ქსოვილის დაღუპვასთან ერთად. ამას პროგრესირებადი ინსულტი ჰქვია. სიმპტომების პროგრესირება და დაზიანების გაღრმავება შიგადაშიგ ნელდება, რასაც მეტ-ნაკლებად სტაბილური პერიოდი მოჰყვება – დაღუპული ქსოვილის ზონის ზრდა ჩერდება და მდგომარეობა ცოტა უმჯობესდება. ინსულტის ამ სახეს, როგორც წესი, შევიწროებულ არტერიაში თრომბის წარმოქმნა იწვევს.
სიმპტომები მრავალნაირი შეიძლება იყოს, იმის მიხედვით, თუ რომელი არტერია დაიხშო და შესაბამისად, ტვინის რომელ ნაწილს დააკლდა სისხლი და ჟანგბადი. როცა შიგნითა საძილე არტერიის ტოტები ზიანდება (რომელთაც სისხლი კისრის წინა ნაწილის გავლით ტვინისკენ მიაქვთ), ყველაზე ხშირად ვლინდება:
- ცალ თვალში მხედველობის დაკარგვა
- მხედველობის დაკარგვა ორივე თვალში, მხედველობის ველის ერთსა და იმავე მხარეს
- მგრძნობელობის მოშლა ან სისუსტე და დამბლა ცალ ხელში, ფეხში ან სხეულის ცალ მხარეს
თუკი დახშული სისხლძარღვები ხერხემლის არტერიის ტოტებია (რომელშიც სისხლი კისრის უკანა ნაწილის გავლით მოძრაობს ტვინისკენ), ყველაზე ხშირად ვლინდება:
- თავბრუხვევა და ვერტიგო
- მხედველობის გაორება
- ზოგადი სისუსტე სხეულის ორივე მხარეს
სხვა მრავალი სიმპტომიც შეიძლება განვითარდეს, მაგ.: მეტყველების გაძნელება (სიტყვების გაუგებრად გამოთქმა), ცნობიერების დარღვევა (მაგ, აბნევა), კოორდინაციის მოშლა და შარდის შეუკავებლობა.
მძიმე ინსულტმა შესაძლოა სტუპორი ან კომა გამოიწვიოს. ამასთანავე, ზოგჯერ მსუბუქი შემთხვევებიც კი იწვევს დეპრესიას ან ემოციების კონტროლის მოშლას, მაგალითად, შეუფერებელ დროს სიცილს ან ტირილს.
თუ სიმპტომები, განსაკუთრებით კი ცნობიერების დარღვევა, პირველი 2-3 დღის განმავლობაში დამძიმდა, მიზეზი ხშირად ტვინის შეშუპებაა მასში ჭარბი სითხის დაგროვების გამო. იგი, როგორც წესი, რამდენიმე დღეში გაიწოვება და მდგომარეობაც უმჯობესდება. თუმცაღა, ტვინის შეშუპება საკმაოდ საშიშია, რადგან თავის ქალა ვერ ფართოვდება. შედეგად, მასში წნევა იზრდება და შესაძლოა ტვინმა ზეწოლის შედეგად გადაინაცვლოს, რაც კიდევ უფრო მოშლის მის ფუნქციებს, თუნდაც ინსულტით გამოწვეული პირდაპირი დაზიანება აღარ იზრდებოდეს. თუ წნევამ ძალიან მოიმატა, ზოგჯერ ტვინი ქალაზე დაიწნეხება და მის ნაწილებად გამყოფ მყარ ტიხრებში იჭედება. ამას თავის ტვინის თიაქარი ეწოდება (იხ. გვ. 805).
ინსულტს სხვა გართულებებიც შეიძლება მოჰყვეს. თუკი ყლაპვის უნარი მოიშალა, პაციენტს შესაძლოა ჭამა გაუჭირდეს, რაც არასრულფასოვანი კვების მიზეზი გახდება. ზოგჯერ საკვები, ნერწყვი ან პირნაღები მასა სასუნთქ გზებში სცდება ადამიანს (ე.წ. ასპირაცია), ამას კი ასპირაციული პნევმონია (ფილტვების ანთება) მოჰყვება. ერთ პოზაში უმოძრაოდ დიდხანს ყოფნის გამო ნაწოლები ვითარდება, კუნთები განილევა. ქვედა კიდურების დამბლის გამო შეიძლება მათი და საზარდულის ღრმა ვენებში თრომბები წარმოიქმნას (ღრმა ვენების თრომბოზი), მათგან ნაწილაკები მოწყდეს და სისხლით ფილტვში მოხვდეს, სადაც რომელიმე არტერიას დაახშობს (ამას ფილტვის ემბოლია ეწოდება). ძილი ხშირად ირღვევა. ეს პრობლემები და ინსულტის გამო შეზღუდული უნარები ზოგჯერ დეპრესიას იწვევს.
დიაგნოზი
იშემიური ინსულტის დიაგნოსტიკა მისი განვითარების ისტორიისა და გასინჯვის შედეგების მიხედვით ხდება. სიმპტომების მიხედვით ხშირად შესაძლებელია, დადგინდეს, რომელი არტერია დაიხშო ტვინში (იხ. ილუსტრაცია გვ. 745). მაგალითად, მარჯვენა ფეხის სისუსტე ან დამბლა მიუთითებს, რომ დაზიანებულია ტვინის მარჯვენა ნაწილში იმ უბნის მკვებავი სისხლძარღვი, რომელიც მარცხენა ფეხის კუნთებს აკონტროლებს.
პირველი კვლევა, როგორც წესი, კომპიუტერული ტომოგრაფიაა. მისი მეშვეობით შეიძლება იშემიური და ჰემორაგიული ინსულტის, ტვინის სიმსივნის, აბსცესისა და სხვა პათოლოგიების ერთმანეთისგან გარჩევა. ასევე, საჭიროა გაიზომოს სისხლში შაქრის დონე, რადგან მისმა ნაკლებობამაც (ჰიპოგლიკემიამ) შეიძლება ინსულტის მსგავსი სიმპტომები გამოიწვიოს. თუ შესაძლებელია, ამის შემდეგ დიფუზიური მაგნიტურ-რეზონანსული ტომოგრაფია (მრტ) კეთდება, რომელსაც იშემიური ინსულტი განვითარებიდან რამდენიმე წუთში შეუძლია გამოავლინოს.
დაავადების მიზეზის ზუსტად დადგენა მნიშვნელოვანია. თუ არტერია თრომბმა დაახშო, არსებული დაავადების მკურნალობის გარეშე ინსულტის ხელმეორედ განვითარებაა მოსალოდნელი. მაგალითად, თუ თრომბი გულის რიტმის დარღვევის გამო წარმოიქმნა, ამ მდგომარეობის გამოსწორებით ახალი თრომბების ჩამოყალიბების და შესაბამისად – ახალი ინსულტის პრევენციაა შესაძლებელი. მიზეზის დასადგენად შემდეგი კვლევები ტარდება:
- ელექტროკარდიოგრაფია (ეკგ) გულის რიტმის დარღვევის აღმოსაჩენად;
- ხანგრძლივი ეკგ (სახლში ან საავადმყოფოში), რომლის დროსაც გულისცემის სიხშირე და რიტმი 24 საათის მანძილზე იწერება (ან კიდევ უფრო დიდხანს). ამის საშუალებით შეიძლება ისეთი დარღვევების აღმოჩენა, რომლებიც მოულოდნელად ან ძალიან ხანმოკლედ ვითარდება;
- ექოკარდიოგრაფია, რათა გამოირიცხოს გულში თრომბების არსებობა, მისი, როგორც ტუმბოს მუშაობის მოშლა ან სხვა პათოლოგიები, სარქვლების დაავადებები;
- გამოსახულებითი კვლევები – ფერადი დოპლერული ულტრასონოგრაფია, მაგნიტურ-რეზონანსული ანგიოგრაფია, კტ-ანგიოგრაფია ან თავის ტვინის (სტანდარტული) ანგიოგრაფია – რათა დადგინდეს, არტერიები, განსაკუთრებით კი – შიგნითა საძილე არტერია, შევიწროებული ან დახშული ხომ არ არის;
- სისხლის ანალიზები ანემიის, პოლიციტემიის, სისხლის შედედების დარღვევის, ვასკულიტის ან ზოგი ინფექციის (მაგ.: გულის სარქვლების ინფექციები და სიფილისი) გამოსარიცხად, ასევე, რისკ-ფაქტორების არსებობის დასადგენად, როგორიცაა ქოლესტერინის მაღალი დონე და შაქრიანი დიაბეტი.
გამოსახულებითი კვლევების მეშვეობით დგინდება, რამდენად შევიწროებულია შიგნითა საძილე არტერიები და დაახლოებით განისაზღვრება მოსალოდნელი ინსულტის ან გარდამავლი იშემიური შეტევის რისკი. ეს ინფორმაცია მკურნალობის სწორი მეთოდის არჩევისთვისაც საჭიროა.
თავის ტვინის ანგიოგრაფიის პროცედურისას თხელი, დრეკადი მილი (კათეტერი) არტერიაში შეიყვანება, როგორც წესი, საზარდულიდან – აორტის გავლით – კისრის არტერიაში. მისი მეშვეობით საკონტრასტო ნივთიერება შეჰყავთ, რათა არტერიის გამოსახულება მიიღონ. შესაბამისად, ეს კვლევა უფრო ინვაზიურია ვიდრე სხვები, რომლებიც ასევე გვაძლევს ტვინის სისხლმომარაგების გამოსახულებას. თუმცა, ანგიოგრაფია უფრო ინფორმაციულიცაა. იგი ზოგჯერ ინიშნება ათერომის ქირურგიულად ამოკვეთამდე ან ვასკულიტზე ეჭვის მიტანის შემთხვევაში.
იშვიათად ლუმბალური პუნქციაც კეთდება, მაგ.: კომპიუტერული ტომოგრაფიის მერე, როცა დასაზუსტებელია, ინსულტის მსგავს სიმპტომებს ინფექცია ხომ არ იწვევს ან სუბარაქნოიდული სისხლჩაქცევა ხომ არ აქვს პაციენტს. პროცედურა მხოლოდ მაშინ კეთდება, თუ ექიმი დარწმუნებულია, რომ ქალასშიდა წნევა მომატებული არ არის (ეს, როგორც წესი, კტ-ის ან მრტ-ის მეშვეობით დგინდება).
პროგნოზი
იშემიური ინსულტის შემდეგ პაციენტთა დაახლოებით 10% თითქმის სრულიად გამოჯანმრთელდება, 25%-ის მდგომარეობა კი ბევრად უმჯობესდება. 40%-ის შემთხვევაში რჩება საშუალო ან მძიმე უნარშეზღუდულობა, რაც სპეციალურ მომვლელს, დამხმარეს საჭიროებს, 10%-ში კი სპეციალურ დაწესებულებაში ცხოვრება და ხანგრძლივი მოვლა ხდება აუცილებელი. ზოგი პაციენტი ფიზიკურად ან ფსიქოლოგიურად ძალიან ცუდად გრძნობს თავს და არ შეუძლია მოძრაობა, ლაპარაკი ან ჭამა. ინსულტის შედეგად ადამიანთა 20% საავადმყოფოშივე იღუპება, უფრო ხშირად მოხუცები. გადარჩენილთა 25%-ს მომდევნო 5 წელში მორიგი ინსულტი უვითარდება, რაც კიდევ უფრო მძიმედ მოშლის ფუნქციებს.
იშემიური ინსულტის შემდეგ პირველი რამდენიმე დღის მანძილზე ექიმებს, როგორც წესი, არ შეუძლიათ პროგნოზის გაკეთება, გაუმჯობესდება თუ გაუარესდება პაციენტის მდგომარეობა. გამოჯანმრთელების შანსი უფრო დიდია ახალგაზრდებსა და მათში, ვინც მალევე იწყებს მოკეთებას. ცალმხრივი დამბლის მქონე პაციენტთა თითქმის 50%-ს და უფრო მსუბუქი სიმპტომების მქონეთა უმრავლესობას საავადმყოფოდან გაწერისას ფუნქციების ნაწილი უკვე აღდგენილი აქვს და ისინი თანდათან თავის მოვლასაც შეძლებენ. ისინი საღად აზროვნებენ და კარგად დადიან, თუმცა დაზიანებული ხელის ან ფეხის გამოყენება შესაძლოა უჭირდეთ. ხშირად ხელის ფუნქცია უფრო მოშლილია, ვიდრე ფეხის. დარღვევები, რომლებიც 12 თვის შემდეგაც რჩება, როგორც წესი, სამუდამოა.
მკურნალობა
იშემიური ინსულტისთვის დამახასიათებელი სიმპტომების მქონე ადამიანმა მაშინვე უნდა მიმართოს საავადმყოფოს მიმღებ განყოფილებას. რაც უფრო ადრე იწყება მკურნალობა, მით უფრო დიდია გამოჯანმრთელების შანსი.
პირველი და უმთავრესი მიზანი პაციენტის სუნთქვის, გულისცემის სიხშირის, არტერიული წნევისა (თუ დაბალია) და ტემპერატურის გამოსწორებაა, რათა ისინი ნორმას შეესაბამებოდეს. ვენაში კათეტერი იდგმება, იმისთვის, რომ მედიკამენტებისა და სითხეების შეყვანა სწრაფად შეძლონ საჭიროებისას. თუ პაციენტს ცხელება აქვს, ტემპერატურის დაწევა აცეტამინოფენის, იბუპროფენის ან გამაგრილებელი პლედის მეშვეობით შეიძლება. სხეულის ტემპერატურის ცოტათი აწევამაც კი შეიძლება მნიშვნელოვნად გააღრმაოს ტვინის დაზიანება იშემიური ინსულტის დროს. ზოგადად, მაღალი არტერიული წნევის მკურნალობა მაშინვე არ იწყება, თუ იგი ძალიან მომატებული არ არის (220/120-ზე მეტი), რადგან როცა არტერიები შევიწროებულია, წნევა ნორმაზე მაღალი უნდა იყოს, რათა მათში სისხლის ტვინისკენ გადატუმბვა შესაძლებელი გახდეს. თუმცა, თუკი არტერიული წნევა ისეთი მაღალია, რომ გულის, თირკმლებისა და თვალის დაზიანებაა სარისკო, მისი დაწევა აუცილებელია.
თუ ინსულტი ძალიან მძიმეა, შეშუპებისა და ტვინში გაზრდილი წნევის საწინააღმდეგოდ მედიკამენტები, მაგ.: მანიტოლი გამოიყენება. ზოგ პაციენტს ხელოვნური სუნთქვის აპარატზე გადაყვანა ესაჭიროება, რადგან ორგანიზმი დამოუკიდებლად სუნთქვას ვერ ახერხებს.
ინსულტის სპეციფიკური მკურნალობისთვის გამოიყენება თრომბის დამშლელი (თრომბოლიზური) მედიკამენტები, სისხლის შედედების საწინააღმდეგო (ანტიაგრეგანტები და ანტიკოაგულანტები) საშუალებები და ოპერაციული ჩარევა, ბოლოს კი რეაბილიტაცია.
თრომბოლიზური (ფიბრინოლიზური) მედიკამენტები: ზოგ შემთხვევაში ინტრავენურად შეიყვანება მედიკამენტი – ქსოვილოვანი პლაზმინოგენის აქტივატორი (ქპა), რათა თრომბები დაიშალოს და ტვინში სისხლის მიმოქცევა აღდგეს. მას შეუძლია სისხლდენაც გამოიწვიოს ტვინში ან სხვა ორგანოებში, ამიტომ, არ გამოიყენება, თუკი:
- პაციენტს გადატანილი აქვს ჰემორაგიული ინსულტი, აქვს ტვინის არტერიის ანევრიზმა (კედლის გამობერილობა), ტვინის სხვა სტრუქტურული პათოლოგიები ან სიმსივნე;
- ინსულტის დასაწყისში გულყრა განუვითარდა;
- მიდრეკილება აქვს სისხლდენისკენ;
- ბოლო პერიოდში გაუკეთდა სერიოზული ოპერაცია;
- ბოლო პერიოდში ჰქონდა სისხლდენა კუჭ-ნაწლავიდან ან საშარდე გზებიდან;
- ბოლო პერიოდში მიიღო თავის ან სხვა სახის სერიოზული ტრავმა;
- პაციენტი ამჟამად იღებს ანტიკოაგულანტს (მაგ.: ვარფარინს);
- აქვს გულის ინფექცია;
- სისხლში შაქრის დონე ძალიან მაღალი ან დაბალია;
- ინსულტი დიდი მოცულობისაა;
- ანტიჰიპერტენზიული საშუალებით მკურნალობის შემდეგაც მაღალია არტერიული წნევა;
- სიმპტომები სწრაფად ქრება.
ქსოვილოვანი პლაზმინოგენის აქტივატორის გამოყენებამდე კეთდება კომპიუტერული ტომოგრაფია, რათა გამოირიცხოს ტვინში სისხლდენა. იმისთვის, რომ ეფექტიანი და უსაფრთხო იყოს, ამ მედიკამენტის შეყვანა ვენაში იშემიური ინსულტის განვითარებიდან 3 საათში უნდა მოესწროს. ამ დროის შემდეგ ტვინში დაზიანების დიდი ნაწილი ვეღარ აღდგება და სისხლდენის დაწყების რისკი გადაწონის სავარაუდო დადებით ეფექტებს. თუმცა, ხშირად რთულია ზუსტად განისაზღვროს, როდის განვითარდა ინსულტი. ამიტომ, იგულისხმება, რომ ის დაიწყო მაშინ, როცა ადამიანი ბოლოს იყო კარგად. მაგალითად, თუ პაციენტს გაღვიძებისას გამოუვლინდა სიმპტომები, ექიმი ჩათვლის, რომ ინსულტი მაშინ დაიწყო, როცა იგი ბოლოს იყო ფხიზელი და კარგად გრძნობდა თავს. შესაბამისად, ქპა-ს გამოყენება არც ისე ბევრ პაციენტშია შესაძლებელი.
თუ ადამიანი საავადმყოფოში ინსულტის განვითარებიდან 3-6 საათში მოხვდა (ზოგჯერ, 18 საათამდე), მას შესაძლოა დაენიშნოს ქპა ან თრომბის დამშლელი სხვა საშუალება. მაგრამ მათი შეყვანა კათეტერით ხდება. ექიმი კანზე განაკვეთს აკეთებს, ძირითადად საზარდულის არეში და არტერიაში კათეტერს დგამს. შემდეგ იგი აორტისა და სხვა სისხლძარღვების გავლით თრომბამდე შეიყვანება, რომელსაც ნაწილობრივ თავად კათეტერით შლიან და შემდეგ შეუშვებენ ქპა-ს. მკურნალობის ეს მეთოდი, როგორც წესი, მხოლოდ სპეციალურ ინსულტის ცენტრებში გამოიყენება.
ანტიაგრეგანტები და ანტიკოაგულანტები: თუ თრომბოლიზური მედიკამენტის გამოყენება ვერ ხერხდება, პაციენტთა უმრავლესობას საავადმყოფოში მისვლისთანავე ასპირინი (ანტიაგრეგანტი) ეძლევა. იმ შემთხვევაში, როცა სიმპტომები მძიმდება, ზოგჯერ ანტიკოაგულანტები, მაგ.: ჰეპარინი გამოიყენება, მაგრამ მათი ეფექტურობა არ არის დამტკიცებული. ანტიაგრეგანტები ხელს უშლის თრომბოციტების შეწებებასა და თრომბის წარმოქმნას. ანტიკოაგულანტები შედედების საწინააღმდეგო საშუალებებია და ბლოკავს ამ პროცესში მონაწილე სისხლის ცილებს (შედედების ფაქტორებს).
საწყის ეტაპზე გამოყენებული მეთოდების მიუხედავად, გრძელვადიანი მკურნალობა ძირითადად ასპირინის ან სხვა ანტიაგრეგანტის გამოყენებით მიმდინარეობს, რათა თრომბების წარმოქმნის და შესაბამისად, მომდევნო ინსულტის რისკი შემცირდეს. მოციმციმე არითმიის ან გულის სარქველების დაავადების მქონე პაციენტებს უნიშნავენ ანტიკოაგულანტებს (მაგ.: ვარფარინს) ანტიაგრეგანტების ნაცვლად, რადგან, როგორც ჩანს, ისინი ვერ უშლის ხელს თრომბის გულში წარმოქმნას. ზოგჯერ, თუ მორიგი ინსულტის განვითარების რისკი ძალიან მაღალია, პაციენტს ორივე, ასპირინიც და ვარფარინიც ეძლევა.
თუკი თრომბოლიზური მედიკამენტია შეყვანილი, ანტიაგრეგანტის ან ანტიკოაგულანტის დანიშვნამდე ექიმები სულ მცირე 24 საათს იცდიან, რადგან ტვინში სისხლდენის განვითარების ისედაც მომატებულ რისკს ეს ორი მედიკამენტი კიდევ უფრო ზრდის. ცუდად ნამკურნალევი მაღალი არტერიული წნევის დროს და ჰემორაგიული ინსულტის გადატანის შემთხვევაში ანტიკოაგულანტები არ ინიშნება.
ოპერაცია: იშემიური ინსულტის ჩამოყალიბების შემდეგ შესაძლებელია შიგნითა საძილე არტერიიდან ათერომის ან თრომბის ქირურგიულად ამოკვეთა (ენდარტერექტომია). კაროტიდული ენდარტერექტომია ეფექტიანია, თუ ჩამოთვლილთაგან ყველა სრულდება:
- ინსულტის მიზეზი საძილე არტერიის 70%-ზე მეტად შევიწროება იყო;
- ტვინის ქსოვილის ნაწილი, რომელიც დაზიანებული არტერიით იკვებება, ჯერ კიდევ ფუნქციონირებს ინსულტის შემდეგ;
- პაციენტის მოსალოდნელი სიცოცხლის ხანგრძლივობა სულ მცირე 5 წელია.
ამ შემთხვევაში, კაროტიდული ენდარტერექტომია ამცირებს მომდევნო ინსულტების განვითარების რისკს. ეს ასევე აუმჯობესებს დაზიანებული უბნის კვებას, მაგრამ მოშლილი ფუნქციების აღდგენა ვერ მოხდება, რადგან ტვინში ქსოვილის ნაწილი უკვე მკვდარია.
ოპერაცია შეიძლება ზოგადი ან ადგილობრივი (მხოლოდ კისრის არის) ანესთეზიით ჩატარდეს. თუ პაციენტს არ სძინავს პროცედურისას, ქირურგს უფრო უადვილდება ტვინის ფუნქციონირების შეფასება. დახშული არტერიის გასწვრივ კისერზე განაკვეთი კეთდება და შემდეგ თავად სისხლძარღვიც გაიკვეთება, თრომბი ამოიჭრება და ჭრილობა იკერება. პაციენტს შესაძლოა რამდენიმე დღე სტკიოდეს კისერი და უჭირდეს ყლაპვა. 1-2 დღის შემდეგ უმრავლესობას გაწერენ. 3 კვირის მანძილზე აუცილებელია სიმძიმეების აწევისგან თავის შეკავება, რამდენიმე კვირაში კი შესაძლებელია ჩვეული საქმიანობების გაგრძელება.
კაროტიდულმა ენდარტერექტომიამ თავად შეიძლება გამოიწვიოს ინფარქტი, ოპერაციის დროს თრომბის ან სხვა ნალექის ნაწილაკის მოწყვეტით, სისხლში გადასვლითა და სხვა არტერიის დახშობით. თუმცა, ოპერაციის შემდეგ ინსულტის რისკი რამდენიმე წლის მანძილზე უფრო დაბალია, ვიდრე მედიკამენტური მკურნალობისას.
სხვა არტერიების, მაგ.: ხერხემლის არტერიის შევიწროების შემთხვევაში, ზოგჯერ ენდარტერექტომია შეუძლებელიც კია, რადგან ჩარევა ამ დროს უფრო სარისკოა, ვიდრე შიგნითა საძილე არტერიებზე.
ოპერაცია ისეთმა ექიმმა უნდა გააკეთოს, რომელიც გამოცდილია ამაში და რომლის პაციენტებსაც იშვიათად აქვთ მძიმე გართულებები პროცედურის შემდეგ (მაგ.: გულის შეტევა, ინსულტი ან სიკვდილი). თუ ასეთი ქირურგის პოვნა ვერ ხერხდება, ენდარტერექტომიის ჩატარება არ ღირს, რადგან რისკები გადაწონის მის სასარგებლო ეფექტს.
სტენტირება: როცა ენდარტერექტომია ზედმეტად სახიფათოა, ექიმმა შესაძლოა უფრო ნაკლებად ინვაზიურ პროცედურას მიმართოს სამკურნალოდ: საძილე არტერიაში თავსდება სპეციალური მავთულის ბადისგან შექმნილი მილი (სტენტი), ქოლგისებური ფილტრით. სტენტის მეშვეობით არტერია არ იხშობა, ფილტრი კი საშუალებას არ აძლევს თრომბებს, გაჰყვნენ სისხლს და მოხვდნენ ტვინში, რაც ინსულტს გამოიწვევს. ეს ფილტვის ემბოლიის პრევენციისთვის გამოყენებული ფილტრის მსგავსია. ადგილობრივი ანესთეზიის შემდეგ კანზე პატარა განაკვეთიდან კათეტერი კისერში, შიგნითა საძილე არტერიაში შეიყვანება საზარდულის ან ხელის მსხვილი არტერიის გავლით. რადიოკონტრასტული ნივთიერების (რომელიც რენტგენის სხივებს არ ატარებს) შეყვანა საშუალებას აძლევს ექიმს, მიიღოს შევიწროებული არტერიის გამოსახულება რენტგენოგრამაზე. სტენტისა და ფილტრის ჩადგმის შემდეგ კათეტერს იღებენ. პაციენტს პროცედურის მანძილზე ღვიძავს. ეს ყველაფერი სულ 1-2 საათი გრძელდება. ეს დაახლოებით ისევე უსაფრთხოა, როგორც ენდარტერექტომია და დაახლოებით მასავით ეფექტიანია ინსულტისა და სიკვდილის თავიდან ასაცილებლად.
მკურნალობის სხვა მეთოდები: ამჟამად კვლევები მიმდინარეობს კიდევ ერთ მეთოდზე: კათეტერზე დამაგრებული პატარა, ბოთლის სახსნელის მსგავსი მოწყობილობა სისხლძარღვში შეიყვანება, თრომბს ჩაეჭიდება და ექიმს შეეძლება, კათეტერის მეშვეობით გამოიტანოს იგი. მკურნალობის ეს მეთოდი შესაძლოა მაშინ იყოს გამოსადეგი, როცა ქსოვილოვანი პლაზმინოგენის აქტივატორი ვერ გამოიყენება.
ინსულტის გართულებების მკურნალობა: საჭიროა თავიდანვე ზრუნვა ასპირაციული პნევმონიისა და ნაწოლების განვითარების პრევენციისთვის. ჰეპარინის კანქვეშ შეყვანა ღრმა ვენების თრომბოზის პროფილაქტიკისთვის გამოიყენება. პაციენტს ყურადღებით აკვირდებიან, რათა დარწმუნდნენ, რომ საყლაპავი, შარდის ბუშტი და ნაწლავები კარგად ფუნქციონირებს. ხშირად საჭირო ხდება სხვა დაავადებების, მაგ.: გულის უკმარისობის, რიტმის დარღვევის ან ფილტვების ინფექციის მკურნალობაც. მაღალი არტერიული წნევის საწინააღმდეგო მედიკამენტები, როგორც წესი, ინსულტის საბოლოოდ ჩამოყალიბების შემდეგ ინიშნება.
ინსულტის შედეგად ხშირია განწყობის ცვლილებები, განსაკუთრებით დეპრესია, ამიტომ ოჯახის წევრებმა და მეგობრებმა ექიმს უნდა შეატყობინონ, თუ პაციენტი ასეთ მდგომარეობაშია. დეპრესიის მკურნალობა მედიკამენტებითა და ფსიქოთერაპიით შეიძლება.